Злокачественные опухоли молочной железы, как причина смертности от онкологических заболеваний среди женщин, занимают первое место как в России, так и в мире. Это также основная причина смерти среди женщин старше 40 лет. Примерно у 8% женщин (одной из 13) в течение жизни развивается злокачественная опухоль молочной железы. К сожалению, отмечается тенденция к росту заболеваемости и смертности от рака молочной железы, особенно выраженная в странах с высоким уровнем жизни. Так, в странах Северной Европы, Северной Америки и Австралии заболеваемость составляет 70-90 вновь выявленных случаев злокачественных опухолей на 100 000 населения в год (ВОЗ, 2003). Около 90% злокачественных опухолей молочной железы составляет рак, реже встречаются неэпителиальные опухоли.
Факторы риска рака молочной железы
— Возраст: чаще диагностируется у женщин старше 40 лет.
— Генетические особенности: наиболее часто предрасположенность передается по материнской линии, имеет значение мутация генов BRCA и BRCA 2.
— Диагностированный ранее рак, особенно дольковый, в одной молочной железе.
— Избыточная жировая клетчатка, особенно при быстром наборе веса, в сочетании с гиперплазией эпителия протоков.
— Раннее начало менструаций (ранее 12 лет) и позднее их окончание (после 50 лет).
— Чаще рак развивается у женщин без детей или не кормивших детей. В норме инволюция молочной железы происходит только после вскармливания ребенка грудью; если женщина не кормила грудью, чаще развиваются гиперпластические и диспластические процессы.
— Пролиферативная форма фиброзно-кистоз-ной болезни.
— Нарушение гормонального баланса: длительное лечение гормонами, особенно эстрогенами, активные опухоли яичника, эндометрия и щитовидной железы, гормональная контрацепция при неправильном применении и гормональная заместительная терапия в климактерическом периоде.
— Питание: так называемая «западная» диета -высококалорийная с наличием большого содержания жиров, «красного» мяса, особенно жареного, и малым содержанием растительной клетчатки, постоянное употребление алкоголя в значительном количестве.
— Рентгеновское облучение: ткань молочной железы в 30-9 лет наиболее подвержена действию рентгеновских лучей.
Клинические проявления
Клинические признаки могут отсутствовать, или имеется лишь один из признаков, или их различное сочетание:
• Уплотнение в молочной железе.
• Болезненность в молочной железе или в подмышечной области.
• Кожные симптомы (отек, покраснение, «симптом «лимонной корки»).
• Втяжение соска.
• Опухолевидные образования в подмышечной области.
Факторы, влияющие на прогноз заболевания
• Распространенность процесса. Лучшим прогнозом отличается ранний рак (неинфильт-ративный дольковый или протоковый, рак Педжета или инвазивный, рак размером до 1 см и без метастазов в регионарных лимфатических узлах). Наличие опухоли больших размеров в момент установления диагноза является признаком неблагоприятным. При установлении диагноза на стадии распространенного рака с поражением лимфатических узлов (особенно если имеется более четырех пораженных лимфатических узлов) и других органов отмечен плохой прогноз. Висцеральные метастазы наиболее часто встречаются в легком, печени, костях и головном мозге, могут поражаться и другие органы.
• Гистологические особенности. Медуллярный, папиллярный и слизистый рак отличается лучшим прогнозом по сравнению с другими формами рака: реже поражаются лимфатические узлы, больше продолжительность жизни. При дольковом раке прогноз хуже, чем при протоковом. Увеличенное число гистиоцитов в лимфатических узлах, наличие плазматических клеток и лимфоцитов в ткани, окружающей опухоль, сочетается с более благоприятным прогнозом.
• Возраст при установлении диагноза. Прогноз у женщин пожилого возраста лучше, чем у молодых с аналогичной опухолью и стадией процесса.
• Особенности организма. Рост и развитие рака напрямую зависят от взаимоотношения организма и клеток рака (иммунного статуса, гормонального фона и проч.).
• Рецепторы эстрогенов и прогестерона. Примерно у половины больных в опухоли молочной железы имеются рецепторы эстрогенов — белки, способные связывать эстрадиол. Более чем у половины больных с наличием эстрогенных рецепторов имеется ремиссия после гормонального лечения рака, а среди пациенток с отсутствием рецепторов лишь единичные «отвечают» на гормональную терапию (см. раздел «Опухолевые маркеры в онкологической клинике»). Наличие рецепторов прогестерона в опухоли также сочетается с лучшим ответом на гормональную терапию.
Врач, устанавливающий морфологический диагноз рака, должен отдавать себе отчет в том, что этот диагноз может служить основанием к началу, как правило, тяжелого лечения (хирургического, лучевого, химиотерапевтического и проч.).
Рак молочной железы: общие цитологические признаки
Клеточный и ядерный полиморфизм:
• разные размеры и форма клеток и ядер;
• неровные контуры ядерной мембраны;
• неравномерное распределение хроматина;
• грубый хроматин;
• глыбчатая и грубоглыбчатая структура хроматина;
• ядрышки разных размеров и формы. Разрозненное (рыхлое) расположение клеток (что обеспечивает их попадание в лимфоот-ток, кровь):
• обильный клеточный состав;
• отсутствие упорядоченности расположения клеток в структурах (комплексах);
• разрозненное расположение клеток с сохранившейся цитоплазмой.
Дегенеративные изменения клеток и ядер. Нарушение ядерно-цитоплазматического соотношения.
Клеточный и ядерный полиморфизм
Для рака характерны разные размеры и форма опухолевых клеток (клеточный полиморфизм) и ядер (ядерный полиморфизм). Наиболее достоверным критерием рака является увеличение размера ядер и ядерный полиморфизм:
• Увеличение размера ядер до 12-40 мкм, что в 1,5-5 раз больше диаметра эритроцита (рис. 59). Однако существуют варианты рака молочной железы с мелкими ядрами (тубу-лярный, дольковый, некоторые формы про-токового); при этих вариантах, в отличие от доброкачественных состояний, отмечается умеренный полиморфизм и рыхлое расположение клеток.
• Разная степень увеличения ядер.
• Неровные контуры ядерной мембраны.
• Неравномерное распределение хроматина: хроматин распределяется глыбками, зернами,

Рис. 59. Рак (описание в тексте). Окрашивание по Паппенгейму. х1000


Рис. 60. Рак. Клеточный и ядерный полиморфизм (описание в тексте). Окрашивание по Лейшману. а — х400, б — х1000
чередующимися с неравномерно распределенными светлыми участками. • Грубый хроматин характерен для большинства опухолевых клеток. Структура хроматина часто бывает глыбчатой и грубоглыбча-той (рис. 59, 60).
Небольшой полиморфизм может отмечаться при фиброаденоме и фиброзно-кистозной болезни, однако при этих поражениях обычно обнаруживают значительное число доброкачественных «голых» ядер, упорядоченное расположение клеток в структурах.
• Атипическая форма ядер.
Ядра могут иметь неправильную форму, с выростами, неровными контурами (рис. 61). В связи с выраженной митотической активностью опухолевые клетки могут быть многоядерными, содержать как хорошо сохранившиеся ядра, так и ядерные фрагменты разных размеров. Нарушение деления клетки может привести к формированию ги
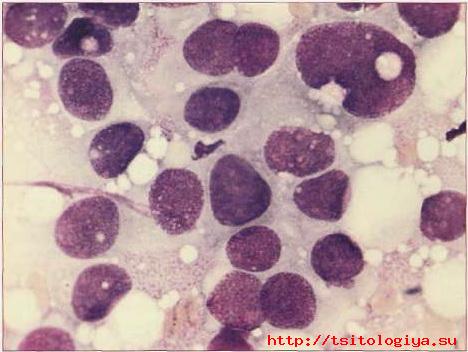
Рис. 61. Рак. Атипическая форма ядер (описание в тексте). Окрашивание по Паппенгейму. х1000
гантских опухолевых клеток, значительно более крупных, чем обычные опухолевые клетки, 50 мкм и более в диаметре. После облучения нередко появляются ядра причудливой формы, многодольчатые, с выраженной вакуолизацией. Реже обнаруживают перстневидные клетки, с уплощенным ядром, оттесненным к периферии клетки. Они встречаются практически при всех видах рака, но чаще при при дольковом и слизистом раке.
При большом увеличении (х1000) (рис. 62) четко видна неровность ядерной мембраны, ее утолщения, вдавления, зазубренность контуров.
• Ядрышки.
Могут быть увеличенными или множественными, при окраске по Романовскому -нежно-голубыми или фиолетовыми (рис. 62-65). При окрашивании по Папаниколау ядрышки выглядят темными и хорошо просматриваются на фоне светлого хроматина. Укрупненные ядрышки могут быть и при доброкачественных пролиферативных состояниях, но очень крупные встречаются только при злокачественных процессах. Отсутствие ядрышек не исключает злокачественного поражения: особенно часто они не видны при раке у женщин пожилого возраста.
На малом увеличении примерно у 15% опухолевых клеток ядра выглядят сравнительно мономорфными, что особенно хорошо проявляется при высокодифференцированном раке.
Разрозненное (рыхлое) расположение клеток
Связано с нарушением межклеточных связей, поэтому клетки перестают выстраиваться в привычном для данной ткани порядке, а также отрываются от структур и располагаются разрозненно. В связи с этим отмечается:
• Обильный клеточный состав.
В связи с тем, что нарушаются межклеточные связи, клетки легче отторгаются от ткани и при аспирации за счет отрицательного давления большое их число попадает в мазки.
Исключением из этого правила являются некоторые формы рака, в частности небольшое число клеток при аспирации встречается иногда при скиррозном типе протокового рака, в связи с плотной фиброзной стромой, а также при доль-ковом раке. Но и при других формах рака, особенно при высокой дифференцировке опухоли, нередко в пунктате обнаруживается необильный клеточный состав. Число клеток зависит также от того, насколько правильно выполнена пункция. При необильном клеточном составе желательно
повторить пункцию, при повторных неудачах -использовать иглы большего диаметра.
• Отсутствие упорядоченности расположения клеток в комплексах.
При раке в цитологических препаратах вместо структур, свойственных доброкачественным процессам, обнаруживают комплексы, для которых характерны:
— потеря полярности расположения ядер (ядра ориентированы в разных направлениях);
— нагромождение клеток;
— наслоение ядер;
— неодинаковое расстояние между клетками. Однако при некоторых формах рака, например при слизистом, может сохраняться плотное
расположение клеток в скоплениях. Такие скопления нужно рассматривать очень внимательно, чтобы оценить характер клеток, детали которых увидеть трудно из-за наложения ядер.
• Разрозненное расположение клеток с сохранившейся цитоплазмой.
При злокачественных процессах от структуры (комплекса) отрываются не только те клетки, которые заканчивают свое существование (в виде «голых» ядер), но и целые клетки с сохранившейся цитоплазмой. При доброкачественных процессах разрозненно лежащие целые эпителиальные клетки практически не встречаются (разрозненно могут располагаться «пенистые» клетки, фибробласты, но не клетки эпителия протоков).
Дегенеративные изменения клеток и ядер
Дегенеративные измененения приводят к разрежению структуры хроматина (вакуоли, просвет), появлению «голых» ядер разрушенных кле- ток. В отличие от доброкачественных процессов «голые» ядра различаются по размерам и форме, в них могут просматриваться укрупненные ядрышки. Особенно характерны для рака ядра очень крупных размеров.
Наличие слизи или эритроцитов в аспирате не является признаком доброкачественности или злокачественности.
Нарушение ядерно-цитоплазматического соотношения
Для рака характерны разные размеры и форма опухолевых клеток. Однако некоторые классические для большинства локализаций критерии злокачественности не могут быть оценены по пун-ктатам из молочной железы. Так, например, увеличение ядерно-цитоплазменного соотношения в пунктатах молочной железы удается отметить не всегда.
Ядерно-цитоплазменное соотношение в клетках протокового эпителия, как правило, сдвинуто в сторону ядер. В злокачественных опухолях нередко увеличивается размер и ядер и цитоплазмы, кроме того, цитоплазма клеток бывает нежной, клеточная мембрана недостаточно плотной, границы ее видны нечетко, оценить ядерно-цитоплазменное соотношение достаточно сложно, поэтому при установлении диагноза рака большое значение имеют изменения ядер.

