
Панкреатит представляет собой тяжелое заболевание воспалительного характера, которое поражает поджелудочную железу. Его развитие может происходить как в острой, так и в хронической форме, но и в первом, и во втором случае у больных часто возникают приступы, характеризующиеся сильным болевым синдромом. И в этом случае необходимо четко знать не только симптомы приступа поджелудочной железы, но и как оказывать первую помощь больному. Ведь если человек своевременно не получит необходимое лечение, это может привести к печальным и необратимым последствиям.
Причины возникновения приступа
Приступ поджелудочной железы, как правило, возникает абсолютно внезапно, и причин тому несколько:
- погрешности в питании;
- стресс;
- употребление алкоголя (даже в очень маленьких количествах);
- курение;
- воспаление желчного пузыря;
- заболевания инфекционного характера;
- печеночные болезни;
- патологии сердечно-сосудистой системы;
- врожденные аномалии в строении поджелудочной и т.д.
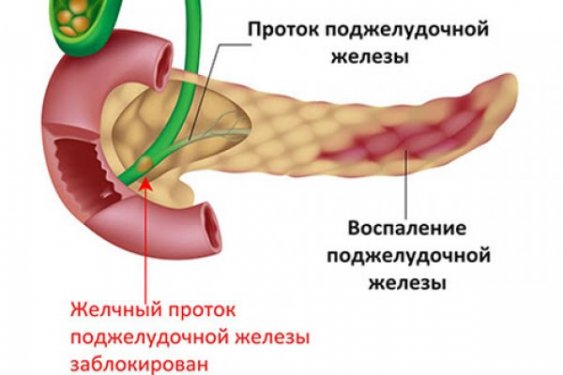
И несмотря на то, что факторов, которые могут спровоцировать приступы панкреатита много, основной причиной их возникновения является неправильное питание. Ведь поджелудочная железа является главным органом по синтезу пищеварительных ферментов. И если человек регулярно употребляет «тяжелую» для ЖКТ пищу, железа перегружается, ее работа выходит из строя, что влечет за собой возникновение в паренхиме поджелудочной воспалительных процессов.
Это, в свою очередь, становится причиной появления отека, в результате которого орган увеличивается в размерах и отмечается сужение просвета выводных протоков. Такие явления провоцируют застой панкреатического сока внутри железы, так как его выброс в 12-перстную кишку не может осуществляться по суженным протокам. А в нем содержатся пищеварительные ферменты, работа которых активизируется сразу же после их выработки. И учитывая то, что они остаются внутри органа, они начинают переваривать его клетки, что и провоцирует возникновение болевого приступа.
Приступ поджелудочной железы — состояние, требующее оказания неотложной медицинской помощи. Симптомы заболевания проявляются настолько ярко, что самочувствие больного стремительно ухудшается. Как правило, обострение панкреатита развивается вследствие сильных погрешностей в питании, злоупотребления алкоголем, физического или психического переутомления, а также действия других провоцирующих факторов.
Главные признаки заболевания
Симптомы приступа поджелудочной железы развиваются совершенно внезапно. Основное проявление — сильные режущие боли, которые возникают сначала с правой стороны грудной клетки и постепенно распространяются на левую половину. Это обусловлено раздражением нервных окончаний, которые в большом количестве расположены в эндокринной железе. В результате отека органа и нарушения оттока секрет скапливается в pancreas, что приводит к перевариванию собственных тканей, вследствие чего и возникает сильная боль. Неприятные ощущения зачастую отдают под лопатку или на спину. Эти признаки могут приводить к ошибке в установлении диагноза, вследствие чего требуется провести дифференциальную диагностику с инфарктом миокарда, который имеет сходные проявления. При вовлечении в воспалительный процесс брюшины появляются новые симптомы. К ним относится усиление боли при поглаживании живота. При этом если на него надавить, состояние может кратковременно улучшиться.
Важным симптомом является нарушение работы пищеварительного тракта. Интенсивные боли сопровождаются приступами рвоты, которая не доставляет облегчение и носит изнуряющий характер. Через некоторое время в рвотных массах появляется желчь, а если желудок совершенно пустой — остаются только сильные позывы и тошнота.
Развивается расстройство стула в виде диареи. В результате ускоренной моторики кишечника в каловых массах присутствуют остатки непереваренной пищи. Однако через несколько дней возможно развитие запора. Наблюдается метеоризм, что приводит к выраженному вздутию живота. На языке появляется белый налет.
Из дополнительных симптомов присутствует значительное повышение температуры тела. Человек становится слабым, не может встать на ноги. Любое движение сопровождается болью, поэтому пациент пытается найти удобное положение, приносящее хоть небольшое облегчение.
Среди других признаков острого панкреатита наблюдаются скачки артериального давления, которое может как повыситься, так и значительно понизиться. Пульс становится слабым и учащенным. В результате сильной рвоты развивается гиповолемия, симптомами которой являются сухость во рту и изменение цвета кожи на нездоровый сероватый оттенок.
Возникновение этих клинических проявлений свидетельствует о сильном нарушении состояния здоровья больного, особенно если в течение нескольких дней человек пытался справиться с проблемой самостоятельно и не обращался за медицинской помощью.
Неотложная помощь
Симптомы приступа поджелудочной железы характеризуются настолько выраженной интенсивностью, что человек зачастую не может справиться с ними самостоятельно и обращается за медицинской помощью.
Как снять приступ, если нет возможности вызвать неотложку или человек находится далеко от города? В этом случае оказание первой помощи ложится на родных или близких.
Для снятия приступов панкреатита нужно обеспечить пациенту полный покой. Он не должен совершать никаких резких движений. Оптимальное положение — сидя, наклонившись немного вперед.
Первая помощь при приступе панкреатита включает применение спазмолитиков и анальгетиков. Это позволит устранить спазм выводных протоков и вывести секрет из органа, чтобы поджелудочная железа не начала переваривать сама себя. Для этого можно использовать следующие медикаментозные средства:
Первым делом в область проекции pancreas, которая расположена между пупком и грудиной, следует приложить холод, чтобы уменьшить активность воспалительного процесса. С этой целью можно использовать грелку, наполненную холодной водой, замороженные овощи и другие подручные средства. Чтобы не допустить обморожения кожи, лед следует обернуть несколькими слоями ткани.
Что делать и как бороться с приступом? Первое правило успешной ликвидации неприятных ощущений и выздоровления пациента — во время обострения заболевания категорически запрещено есть. Это обусловлено тем, что в результате попадания пищи в желудочно-кишечный тракт активизируется выработка ферментов. Однако поскольку вследствие воспаления они не могут беспрепятственно попасть в кишечник, состояние больного еще больше ухудшается, так как повышается риск переваривания органа. Нельзя есть не только при снятии приступа, но и в течение 1–3 дней после этого, чтобы полностью ушло воспаление и отек тканей. Можно употреблять только чистую негазированную воду, поскольку в результате сильной рвоты развивается выраженное обезвоживание организма. Пить жидкость надо по несколько глотков, но часто. Это позволит не допустить возобновления рвоты.
Лечение обострения
Быстрое снятие приступа обеспечит отсутствие осложнений со стороны здоровья для пациента. Поэтому не нужно ждать, что все пройдет самостоятельно, следует принимать необходимые меры.
Если до приезда скорой помощи справиться с приступом не удалось, врач может внутримышечно ввести спазмолитики и анальгетики. При отсутствии положительного результата снимать приступ и лечить поджелудочную железу необходимо в условиях стационара, где есть возможность для тщательного обследования пациента и определения степени нарушения функциональности органа.
Дальнейшее лечение острого панкреатита разрабатывается индивидуально для каждого больного. При этом учитываются симптомы заболевания, результаты осмотра и обследования.
Терапия панкреатита должна быть комплексной. Кроме применения спазмолитических и обезболивающих препаратов, показано назначение мочегонных средств. С их помощью можно снять отек, что позволит обеспечить отток секрета поджелудочной железы и устранение риска самопереваривания. Кроме того, диуретики способствуют интенсивному выведению из организма человека токсинов и ферментов. С этой целью лучше всего использовать Фуросемид или Лазикс. При назначении Диакарба обязательным является включение в терапевтическую схему препаратов калия, поскольку мочегонное средство способствует вымыванию этого важного элемента.
При развитии осложнений, в частности, при присоединении бактериальной инфекции, лечение подразумевает использование противомикробных препаратов — фторхинолонов или цефалоспоринов 3–4 поколения.
Если приступы панкреатита привели к сильному ослаблению организма, восстановить силы и энергию поможет витаминотерапия. Вначале средства нужно вводить внутримышечно, чтобы быстро возобновить потерянный баланс. В дальнейшем разрешено перейти на таблетированную форму.
Лечение острого панкреатита не включает применение ферментов. Более того, они строго запрещены. Ведь в поджелудочной железе и так скапливается секрет, поэтому ни в коем случае нельзя допустить дополнительного его поступления извне. Это может еще больше усугубить ситуацию и ухудшить самочувствие больного.
Характер питания
Что можно кушать после приступа панкреатита? Важную роль в успешном выздоровлении пациента играет соблюдение специальной диеты. Это позволит снизить нагрузку на поджелудочную железу и достичь стабилизации самочувствия.
После обострения панкреатита есть можно не раньше чем через 2–3 дня. При этом нужно начинать с употребления небольшого количества пищи. Еда должна быть перетертой и не горячей. Кушать надо часто — до 5–6 раз в день.
Лечение с помощью диеты предполагает применение блюд, приготовленных на пару, запеченных или отваренных. Ни в коем случае нельзя есть жареное, копченое или маринованное. Следует избегать чрезмерного употребления соли, сахара, перца и других острых приправ во время приготовления еды. Категорически запрещены алкогольные и газированные напитки, а также продукты, относящиеся к категории полуфабрикатов или фастфуда. В их состав входит большое количество трансжиров, оказывающих выраженное неблагоприятное влияние на работу поджелудочной железы.

Под запрет попадают красное мясо, авокадо, сахар, белый хлеб и др.
Диета после приступа панкреатита способна нормализовать функционирование эндокринного органа. Пациент может есть следующие блюда и продукты:
- Нежирные сорта рыбы — хек, щука, сазан, треска, судак и др. Продукт желательно запекать, чтобы сохранить все полезные компоненты.
- Диетическое мясо — кролик, индейка, телятина, куриная грудка и пр. В его состав входит большое количество необходимых для организма человека белков, аминокислот и микроэлементов. Мясо можно тушить, готовить на пару или добавлять в супы.
- Вареные или тушеные овощи. Характеризуются богатым составом — содержат витамины, микроэлементы, антиоксиданты и другие компоненты. Идеальный вариант — суп-пюре, который чрезвычайно легко усваивается и при этом не содержит грубых частиц пищи. Диета при панкреатите исключает употребление сырых овощей.
- Крупы. Следует отдать предпочтение продуктам, содержащим сложные углеводы. К ним относятся рис, гречка, пшено. Положительное влияние на слизистую оболочку желудка оказывает овсянка, лечение которой показано не только при заболеваниях ЖКТ, но и pancreas.
- Нежирные молочнокислые продукты — йогурт, творог, сыр, кефир. Способствуют восстановлению нормальной микрофлоры желудочно-кишечного тракта. Разрешены к применению не ранее чем через 2 недели после приступа.
- Растительное и сливочное масло. Используется для добавления в небольшом количестве в готовые блюда.
- Выраженный положительный эффект оказывает травяной чай, который не только поможет восстановить водный баланс и утолить чувство жажды, но и насытит организм человека полезными веществами.
После приступа поджелудочной железы специальную диету следует соблюдать пожизненно. При нарушении рекомендаций врача и употреблении запрещенных продуктов не исключено обострение панкреатита. Поэтому нужно вести здоровый образ жизни, чтобы не допустить рецидива.
При обострении панкреатита возникают болевые ощущения, рвота, у больного возникает острый приступ, который необходимо снимать исключительно под наблюдением специалиста. Однако необходимы точные и грамотные действия, которые смогут немного облегчить самочувствие до приезда скорой помощи. Наша статья расскажет о том, как оказывается помощь при панкреатите.

Правила проведения первой помощи
Первое действие при остром панкреатите заключается в вызове бригады скорой помощи, не стоит самостоятельно принимать какие-либо решения. Однако бывают такие ситуации, когда специализированная помощь при приступе панкреатита невозможна. Необходимо будет приложить усилия, чтобы скоро оказать грамотные действия.
- Устранить боль поможет удобная доза, которая предполагает обездвиживание и вынужденное положение тела, поза эмбриона.
- Следует принимать большое количество жидкости. Причем ее необходимо пить небольшими порциями и довольно часто. Лучше для этих целей употреблять слабоватый раствор соды, щелочную минеральную воду, с предварительно выпущенными газами.
- На место локализации боли нужно приложить холод, для этого подойдет грелка, наполненная льдом. Ее следует держать до приезда врачей, при этом ее периодически меняя по мере нагревания. Можно в морозильник положить пластиковую бутылку, наполненную водой, когда она нагреется, то следует накладывать другую.
- После того как болевые ощущения отступят, разрешается принять сидячее положение, слегка наклоненное вперед.
- Особое внимание следует уделить вниманию больного. Для облегчения самочувствия нужно воздержаться от резких и глубоких вдохов. Порой рекомендуют задерживать дыхание или дышать поверхностно. Легкие движения грудной клетки помогут создать спокойствие брюшной полости и, соответственно, уменьшить болевой синдром.
- Для облегчения самочувствия можно в домашних условиях вызвать рвоту для освобождения желудка от еды. Для этого нужно двумя пальцами нажать на корень языка. Если больной не может данные действия привести в исполнение, тогда можно принять не менее 2 литров слегка подсоленной воды, что провоцирует выход рвотной массы наружу. Данный метод поможет восполнить минеральный баланс организма. Как правило, эти действия приводят к недолгому облегчению.
Прием лекарственных препаратов
Чаще всего дисфункция поджелудочной железы имеет связь с нарушением оттока желчи. Когда больной точно знает, что у него нет камней и песка в желчном пузыре, то разрешается выпить Аллохол по 2 таблетки. Обычно после этого желчный отток возобновляется. Часто врачи рекомендуют желчегонные препараты принимать вместе со спазмолитиками, например, Папаверином, Но-шпой.
Если имеется возможность, то можно облегчить состояние больного спазмолитическими препаратами, вводимыми инъекционно. Для этого можно использовать Но-шпу, раствор Папаверина Гидрохлорида 2%, раствор Платифилина Гидротортрата.
Для усиления действия спазмолитика нередко применяют раствор Атропина Сульфата 0,1%, раствор Димедрола 1%. Иногда спазмолитики у взрослых можно заменить 1 таблеткой Нитроглицерина, ее следует класть под язык.
НАТАЛЬЯ ЛУКИНА: "Как мне удалось победить панкреатит в домашних условиях за 1 неделю, уделяя по 30 мин в день?!" Читать далее >>
После того как произошло облегчение самочувствия, нужно обязательно госпитализироваться в стационар для проведения тщательной диагностики и назначения адекватного лечения. Поскольку панкреатит опасен тем, что после временного облегчения может возникнуть резкое ухудшение самочувствия с возможностью летального исхода.
Чего не стоит делать при приступе панкреатита
Приступ острого панкреатита подразумевает грамотные действия, производимые в домашних условиях. Неверные мероприятия могут вызвать резкое ухудшение самочувствия, которое порой приводит к летальному исходу. Для этого нужно знать, что делать нежелательно:
- не стоит принимать пищу, даже фрукты в данном положении будут крайне нежелательны;
- ни в коем случае нельзя принимать пищеварительные ферменты, поскольку они повысят выброс желудочного сока, из-за чего произойдет увеличение симптоматики заболевания. Данные препараты разрешено использовать перед началом развития приступа;
- до приезда скорой помощи не стоит принимать обезболивающие препараты, поскольку они могут показать смазанную клиническую картину, вплоть до невозможности верной постановки диагноза, такие как Баралгин, Спазмалгон.
Голод, как метод исцеления
Срочная помощь при панкреатите направлена на устранение симптоматики, часто для этого рекомендуют соблюдать полный голод в течение 3 дней. Если аппетит восстановился, то можно подключить немного подслащенный чай с сахаром или медом. Через 3 дня разрешается с осторожностью подключать некоторые продукты, чтобы не спровоцировать новый приступ панкреатита.
Перед началом приема пищи нужно учитывать тот фактор, что больной на протяжении 3 дней не принимал пищу, поэтому следует желудок подготовить к выработке пищеварительных ферментов. В первые сутки разрешается съесть не более 200 гр. жидкой манной каши или 200 гр. картофеля, сваренного в мундире.
Также для того чтобы не возобновить воспаление поджелудочной железы, нужно обращать внимание на правильность приема пищи. То есть еду нужно тщательнее пережевывать до кашицеобразного состояния.
Категорически запрещается вводить в рацион жареную, острую, копченую, жирную пищу, чтобы не вызывать раздражение пищеварительного тракта. Употреблять приготовленные блюда нужно только в теплом состоянии, нужно следить за тем, чтобы они не были холодными и сильно горячими.
Для больного, восстанавливающегося после приступа панкреатита, необходимо готовить пищу разово, то есть она не должна разогреваться.
Диетическое питание
По прошествии времени, нужно обязательно соблюдать диету № 5, так как она позволит избежать развития преддиабета. У больных, страдающих нарушением функционирования поджелудочной железы, имеется большой риск развития сахарного диабета. Питание должно быть основано на употреблении:
- сыра;
- немного подсушенного хлеба;
- макаронных изделий;
- каш;
- кисломолочных продуктов;
- овощей;
- нежирного мяса;
- сладких фруктов.
Следует исключить употребление:
- свежей капусты;
- бобовых;
- газированной воды;
- копченых продуктов;
- жирного мяса;
- свежей сдобы;
- кислых фруктов;
- жирных молочных продуктов.
Обострение хронического панкреатита
Приступ хронического панкреатита имеет менее выраженные симптомы. Первый приступ хронического обострения характеризуется интенсивными болевыми ощущениями, которые от приступа к приступу постепенно ослабевают и приобретают ноющий тупообразный характер. Чаще всего приступ возникает после принятия алкоголя, нервных потрясений, нарушения диеты. Если боль не отличается интенсивностью, то можно вызвать врача домой. При точной уверенности того, что боль вызвана дисфункцией поджелудочной железы, помощь при хроническом панкреатите подразумевает прием следующих медикаментозных препаратов:
- Обезболивающие средства помогут снять болевые ощущения, для этого можно принять Баралгин, Спазмалгон, Ибупрофен.
- Аллохол, 2 таблетки, поможет устранить застой желчи и восстановить естественный отток. Лучше Аллохол принимать одновременно со спазмолитиками, например, Дротаверином, Но-шпой.
Приступы обострения панкреатита являются довольно серьезным состоянием, которое подразумевает грамотную первую помощь, предотвращающую развитие серьезных осложнений.
