
Здоровый человек никогда не задается вопросом, какой врач занимается лечением того или иного недуга. Но к сожалению, эта неосведомленность часто приводит к тому, что, столкнувшись с проблемой, пациент не знает, к кому обратиться за помощью, и теряет драгоценное время на поиск информации. Чтобы избежать подобных проблем, важно знать, какой врач лечит поджелудочную железу.
При любых условиях течения панкреатита понадобится консультация нескольких специалистов. К какому врачу обратиться при проблемах с поджелудочной железой? Этим вопросом занимаются:
- терапевт (врач общей практики);
- гастроэнтеролог;
- хирург;
- эндокринолог;
- онколог.
В зависимости от степени тяжести заболевания лечение может проходить следующим образом:
- в гастроэнтерологическом отделении;
- в реанимационном отделении хирургии;
- в онкологическом отделении;
- у терапевта на дневном стационаре или на домашнем лечении.
К кому обратиться при хроническом панкреатите
Для того чтобы определиться, с чего начать свой путь к исцелению, нужно проанализировать свое состояние.
Тревожные симптомы, на которые следует обратить внимание:
- боль в верхней части живота, а также в левом подреберье, усиливающаяся при приеме пищи;
- тошнота;
- проблемы со стулом (возможны как диарея, так и запоры);
- газообразование, отрыжка;
- слабость;
- плохой аппетит.
При воспалении поджелудочной иногда болит не только подреберье, но и левая часть спины, что может сбить с толку, так как подобные симптомы напоминают остеохондроз, при котором мало кто обращается ко врачу.
Если ощущаются регулярные, но терпимые боли в эпигастральной области, самым разумным решением станет идти за медицинской помощью к терапевту. На приеме лечащий врач проведет осмотр, назначит необходимые анализы и даст направление к узкому специалисту, занимающемуся данной проблемой, обычно это гастроэнтеролог. Также терапевт обязательно обратит внимание пациента на необходимость соблюдения лечебной диеты, так как это один из основных способов борьбы с недугом. При поражении поджелудочной железы запрещены острые, жареные, соленые, сладкие, копченые блюда, газированные напитки, кофе и алкоголь. Важно помнить о том, что в вопросах, касающихся здоровья, не нужно стесняться, поэтому если возникли сомнения, можно или нельзя употреблять тот или иной продукт, лучше лишний раз уточнить это у лечащего врача, ведь именно он в курсе всех особенностей течения конкретной болезни и может дать подробный ответ. Это же правило действует и относительно народных методов лечения. Многие из них действительно хороши и могут помочь облегчить состояние, но разрешение все равно должен дать врач.
Этот же алгоритм применим и к случаям, когда пациент страдает хроническим панкреатитом – в первую очередь он идет к терапевту.
Кто сможет помочь при остром панкреатите
Приступ острого панкреатита невозможно не заметить. Во время него человек ощущает пронизывающую боль в верхней части живота, что косвенно указывает на проблемы с поджелудочной железой. Для своевременного оказания медицинской помощи в подобных случаях нужно срочно вызывать «скорую». Необходимо понимать, что пациент в это время испытывает нестерпимую боль, а промедление чревато серьезными осложнениями вплоть до летального исхода.
Бригада медиков, прибывшая на вызов, окажет первую необходимую помощь и примет решение, в какое отделение разумнее всего доставить больного. Чаще всего людей с острым панкреатитом госпитализируют в отделение реанимации, но по определенным причинам это могут быть отделения хирургии, гастроэнтерологии или терапии.
Для того чтобы подтвердить первичный диагноз и установить наличие или отсутствие сопутствующих заболеваний, при поступлении в стационар обязательно будет назначен ряд анализов и исследований:
- анализ крови (общий и биохимический);
- анализ мочи (общий и анализ на амилазу);
- копрограмма;
- ЭКГ;
- УЗИ органов брюшной полости;
- МРТ, с помощью которого врач проверяет наличие или отсутствие изменений тканей;
- КТ;
- ангиография поджелудочной железы;
- ретроградная холецистопанкреатография.
Кто лечит пациента после сбора анамнеза и подтверждения диагноза? Врач-хирург и гастроэнтеролог, занимающийся преимущественно проблемами с ЖКТ, подбирают необходимое лечение, после прохождения которого каждый в обязательном порядке получает ряд рекомендации о приеме медикаментозных средств и соблюдении лечебной диеты. Далее за изменениями здоровья поджелудочной железы будет следить уже участковый терапевт. При необходимости он же даст направление на обследование к гастроэнтерологу, эндокринологу или онкологу.
Когда нужно обратиться к эндокринологу?
Поджелудочная железа вырабатывает жизненно необходимые человеческому организму гормоны: глюкагон, инсулин и соматостатин. Все они прямым образом влияют на обмен глюкозы в крови. Воспаление же этого органа способно привести к его неправильной работе или вовсе некрозу тканей, что грозит возникновением сахарного диабета. Именно поэтому консультация эндокринолога в таких случаях жизненно необходима. Врач поставит пациента на диспансерный учет, подберет в случае необходимости нужную дозировку инсулина или назначит другую гормонозамещающую терапию.
Если терапевт направил к онкологу
Многие вздрагивают уже при одном только упоминании слова «онколог». Но не стоит впадать в панику, если терапевт дал направление к этому специалисту, ведь вовремя обнаруженная проблема может быть полностью решена с помощью современных методов лечения.
Несвоевременное лечение панкреатита вполне может привести к опухолевым заболеваниям. Обнаружить их можно с помощью УЗИ, КТ, МРТ и прочих исследований, которые проводятся при поступлении пациента в стационар. В тканях поджелудочной могут образовываться кисты или раковые новообразования. В подобных случаях консультация врача-онколога строго обязательна, ведь только он может установить точный диагноз и назначить адекватное лечение. В случае необходимости принимается решение об операции и химиотерапии.
Воспаление поджелудочной железы – серьезное заболевание, требующее как минимум консультации со специалистом, который лечит именно органы желудочно-кишечного тракта. Не следует затягивать с обращением к врачу, ведь помимо основного недуга огромную опасность таят сопутствующие заболевания, главное из которых – сахарный диабет.
Поджелудочная железа – орган, расположенный в брюшной полости позади желудка, плотно примыкающий к двенадцатиперстной кишке.
Ее можно отнести сразу к двум системам организма. В большей степени это пищеварительная железа, вырабатывающая ферменты, активно участвующие в расщеплении пищевых компонентов. С другой стороны, ее клетки продуцируют гормоны, влияющие на жизненно важные процессы в организме. Этот факт дает основание определять данную железу как часть эндокринной системы.
Диагностика и лечение патологий поджелудочной железы – сфера компетенции врача-гастроэнтеролога. Если нарушена выработка гормонов, требуется консультация эндокринолога.
Как работает поджелудочная железа
Железа условно делится на 3 отдела: головку (находится внутри изгиба двенадцатиперстной кишки), тело (состоящее из передней, задней и нижней поверхности и хвост (направлен вверх и влево по направлению к селезенке).
Строение органа обусловлено двумя основными функциями, выполняемыми в организме.
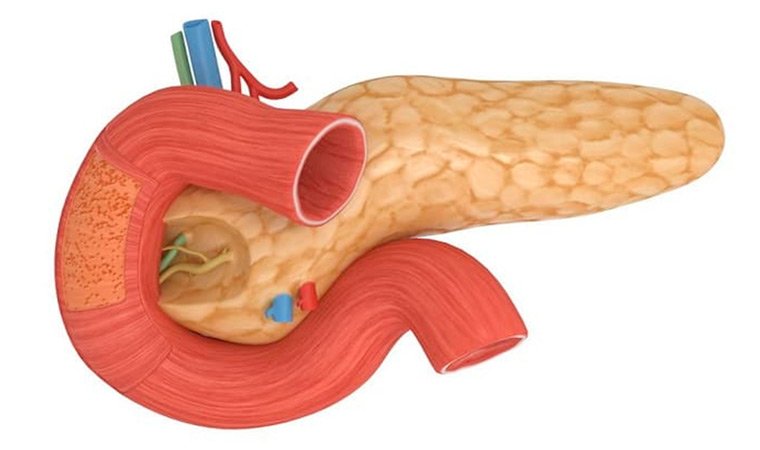
1. Экзокринная функция, которую обеспечивают ткани, образованные мелкими дольками – ацинусами. У каждой из этих долек имеется выводной проток. Все эти протоки соединяются в общий выводной канал, проходящий по всей длине железы. Он попадает в двенадцатиперстную кишку, обеспечивая доставку панкреатического секрета в этот орган пищеварения.
Поджелудочная железа вырабатывает ферменты:
- Амилазу, способствующую расщеплению углеводов;
- трипсин и химотрипсин, воздействующие на процесс переваривания белка, начинающийся в полости желудка;
- липазу, отвечающую за расщепление жиров.
Ферменты вырабатываются железой в неактивной форме. Когда пищевой комок попадает в двенадцатиперстную кишку, запускается ряд химических реакций, активизирующих их.
Выработка панкреатического сока напрямую связана с приемом пищи: содержание в нем тех или иных ферментов зависит от вида пищевых компонентов.
2. Эндокринная функция, заключающаяся в выделении в кровь инсулина, глюкагона и других гормонов. Инсулин обеспечивает регуляцию углеводного и жирового обмена, снижает уровень глюкозы в крови. Глюкагон повышает этот показатель, являясь антагонистом инсулина.
Болезни поджелудочной железы: причины и общая симптоматика
Многие патологические состояния поджелудочной железы имеют сходные проявления.

- Боли. Появляются в верхней части живота, распространяясь в подложечной области и в подреберье. Могут иметь опоясывающий характер, отдавать в спину, под левую лопатку. Как правило, они не снимаются после принятия анальгетиков и спазмолитиков. В зависимости от особенностей развития недуга могут быть приступообразными и постоянными, усиливающимися после переедания, злоупотребления жирной, острой и жареной едой, а также после приема алкоголя. Под воздействием тепла болевые ощущения усиливаются, от холода – несколько снижаются. Они ослабевают, если больной принимает положение лежа на боку с коленями, притянутыми к груди, или сидит, наклонившись вперед.
- Диспепсические проявления: метеоризм, тошнота, рвота, не приносящая облегчения, нарушения стула. Каловые массы становятся объемными, приобретают кашеобразную консистенцию и неприятный запах. Характерный признак недугов поджелудочной железы – «жирный» кал. Поносы могут сменяться запорами.
- Потеря аппетита, быстрое похудение.
- При развитии патологических состояний наблюдается изменение цвета кожи: она приобретает желтоватый оттенок или выраженную бледность. Иногда отмечается синюшность пальцев, носогубного треугольника и кожи живота.
Появление подобных симптомов обусловлено рядом причин.

- Злоупотребление алкоголем;
- погрешности в питании: несбалансированное меню, частое употребление жирных, острых продуктов, значительные разрывы между приемами пищи;
- заболевания желчного пузыря и двенадцатиперстной кишки;
- травмы живота, хирургические вмешательства, последствия некоторых диагностических процедур;
- долговременный, в особенности неконтролируемый прием медицинских препаратов, агрессивно действующих на железу (антибиотики, эстрогенсодержащие средства, глюкокортикостероиды, ацетилсалициловая кислота, некоторые виды диуретиков, сульфаниламиндые препараты, и т. д.);
- перенесенные инфекции (эпидемический паротит, гепатиты В, С);
- наличие паразитов в пищеварительном тракте;
- врожденные аномалии протока поджелудочной железы;
- общее нарушение обмена веществ;
- сбой гормонального фона;
- сосудистые патологии.
О влиянии алкоголя на поджелудочную железу рассказывается в этом видеоролике:
Наиболее распространенные болезни поджелудочной железы
Острый панкреатит
Состояние, характеризующееся нарушением процесса выброса ферментов, продуцируемых железой, в двенадцатиперстную кишку. Активизируясь в самом органе, они начинают разрушать его и провоцируют воспалительный процесс.
Главный признак острого панкреатита — ярко выраженная боль в верхней области живота, чаще всего опоясывающая. Обезболивающие препараты не приносят облегчения. Появляются диспепсические симптомы, характерные для заболеваний поджелудочной железы: рвота, не облегчающая состояние, нарушение стула, общая слабость.
Хронический панкреатит
О заболевании в хронической форме говорят, если оно протекает длительно, с периодами обострений и ремиссий. В начальной стадии недуга характерные симптомы часто отсутствуют, либо имеют слабую выраженность и трудноотличимы от проявлений иных заболеваний. Этот период может продолжаться несколько лет. Когда появляются первые тревожные признаки, нарушения в железе бывают уже весьма значительны.
Обострение заболевания чаще всего вызывает увлечение острой, жирной или жареной едой, алкоголем. Основная жалоба – боль в верней части живота, чаще в левом подреберье. Болевые ощущения сопровождаются метеоризмом, тошнотой и рвотой, неустойчивым стулом.

Дальнейшее прогрессирование болезни приводит к патологическим изменениям в железе: ее ткань постепенно замещается соединительной, не способной вырабатывать пищеварительные ферменты. Их недостаток, в свою очередь, способствует нарушениям в функционировании пищеварительной системы.
Развитие недуга при отсутствии надлежащего лечения приводит к серьезным осложнениям, среди которых – сахарный диабет, злокачественные новообразования в железистой ткани, почечная, легочная и печеночная недостаточность.
Врачи отмечают рост случаев хронического панкреатита, спровоцированного популяризацией нездоровой пищи, прежде всего – фастфуда и полуфабрикатов, а также увлечением алкогольными напитками.
Рак поджелудочной железы
Заболеваемость этим недугом год от года увеличивается, он чаще поражает людей пожилого возраста. Основные факторы риска – употребление спиртных напитков, жирной и острой еды, курение, наличие сахарного диабета и заболеваний печени, хронический панкреатит.
В более чем половине случаев опухоль располагается в головке железы и представляет собой бугристый узел без четко очерченных границ.
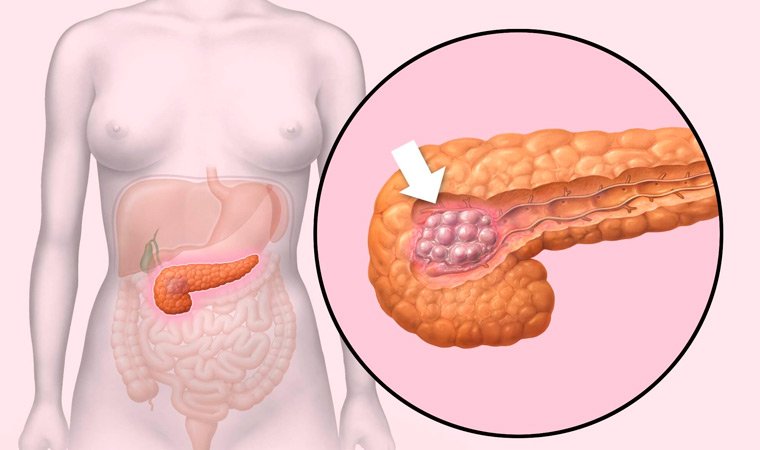
Проявления болезни в начальном периоде во многих случаях не имеют яркой выраженности, поэтому опухоль часто диагностируется на поздних стадиях развития, длительно протекая бессимптомно.
О прогрессировании заболевания свидетельствует боль в верхней области живота, усиливающаяся в положении лежа, снижение аппетита и массы тела, повышенная температура тела, слабость. Опухоль, локализованная в головке железы, блокирует желчный проток, поэтому развивается желтуха.
На ранней стадии наиболее эффективным методом лечения болезни является хирургическое вмешательство. Для снижения риска рецидива после операции, а также при неоперабельных опухолях применяется химеотерапия и лучевая терапия.
Киста поджелудочной железы
Патологическое состояние, обусловленное формированием новообразования, заполненного жидкостью. Основная тому причина – закупоривание протоков или нарушение оттока панкреатического сока в двенадцатиперстную кишку. В ряде случаев возникает как осложнение панкреатитов, желчнокаменной болезни, как последствие травмирования железы или поражения паразитами.
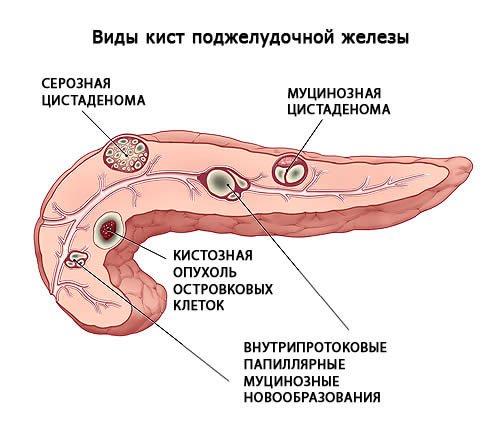
Кисты небольших размеров обычно никак себя не проявляют, лишь при прогрессировании патологии отмечается повышенная утомляемость, слабость, болезненные ощущения в верхней части живота, расстройства диспепсического характера, возможно повышение температуры тела. Если локализация кисты приводит к сдавливанию солнечного сплетения, появляется очень сильная боль. Новообразования больших размеров могут быть обнаружены врачом при пальпации.
Сахарный диабет первого типа
Эта хроническая болезнь возникает, если поджелудочная железа перестает вырабатывать инсулин. Результатом становится повышение уровня глюкозы в крови.
Причины возникновения диабета первого типа окончательно не выяснены. В большинстве случаев он развивается на фоне аутоиммунного сбоя. Клетки поджелудочной железы, ответственные за выработку инсулина, начинают восприниматься организмом как чужеродные и потому разрушаются.
В качестве второстепенных факторов, нарушающих данную функцию железы, отмечаются:
- Лишний вес;
- нерациональное питание, употребление большого количества жиров и углеводов;
- периодически испытываемые состояния сильного стресса.
Симптомы заболевания часто появляются внезапно. Появляется постоянное чувство голода, полиурия (чрезмерное мочеотделение), жажда, потеря веса, возникновение очагов раздражения на коже. Человек ощущает беспричинную усталость.
Требуется постоянное введение этого гормона извне, поэтому такой вид заболевания именуют инсулинозависимым сахарным диабетом.
Диагностика заболеваний поджелудочной железы
Симптомы таких патологий часто схожи с признаками нарушений в работе других органов пищеварительной системы. Поэтому важную роль играет комплексная диагностика.
- Лабораторные методы (биохимические анализы мочи и крови, копрограмма, тесты, выявляющие ферментативную недостаточность железы).
- Инструментальные методы (рентгенологическое и ультразвуковое исследование, фиброэзофагогастродуоденоскопия, контрастная дуоденография, компьютерная томография, биопсия железы).
к содержанию ^
Как лечить недуги поджелудочной железы
Лечение острых состояний при патологиях этого органа часто проходит в условиях стационара. По причине сильно выраженной тошноты и рвоты все необходимые препараты больному вводят в виде инъекций или с помощью капельниц.
Комплексная терапия направлена на снижение болевых ощущений, снятие интоксикации и уменьшение активности ферментов. Если формируется очаг гнойного воспаления, назначаются антибиотики.
В ряде случаев консервативное лечение не дает нужного эффекта, и требуется хирургическое вмешательство.
По мере улучшения общего состояния пациенту назначается панкреатин – препарат, содержащий фермент, в норме вырабатываемый железой при поступлении в желудок пищи. Его применяют до полного восстановления функций поджелудочной. Некоторые больные, перенесшие панкреатит в тяжелой форме, а также страдающие хроническим недугом, вынуждены принимать его на протяжении всей жизни.
В восстановительном периоде назначается общеукрепляющая терапия, включающая витаминно-минеральные комплексы и иммуностимуляторы.
Народные методы лечения
В комплексной терапии недугов поджелудочной железы допустимо использование народных лечебных средств.

Целебное воздействие на этот пищеварительный орган оказывают домашние средства на основе овса.
- Овсяный кисель. Для его приготовления стакан злака нужно залить литром кипяченой воды, поместить на водяную баню и варить в течение получаса. Остывший кисель следует пить по ½ стакана 3-4 раза в сутки до еды.
- Овсяное молочко. Потребуется 100 грамм неочищенного злака, 1,5 литра воды. Промытый овес варить в воде приблизительно 40 минут. Когда он станет мягким, его следует измельчить. Удобно делать это погружным блендером в той же посуде. Полученная смесь должна вариться еще в течение 20-30 минут. Ее нужно процедить. Пить такое снадобье следует трижды в день по ½ стакана. Овсяное молочко хранится в холодильнике не более 3 суток.
Облегчает состояние сок из сырого картофеля. Натертый на терке сырой корнеплод отжать, полученный сок пить по 100 мл за 2 часа до еды.
Противовоспалительное и спазмолитическое воздействие окажет настойка на основе сухого сырья ромашки и бессмертника. На столовую ложку травяной смеси потребуется 200 мл кипятка. Средство нужно настаивать 30 минут и затем процедить. Употреблять по 120 мл 2-3 раза в день за полчаса до еды.

Для лечения поджелудочной железы традиционно применяется молотый цикорий. Его можно использовать вместо чая или кофе, взяв на стакан воды чайную ложку продукта.
При нарушениях в работе поджелудочной железы лечение народными средствами не должно заменять основную терапию, назначенную врачом.
Лечебная диета
Диетическое питание при болезнях поджелудочной железы является элементом комплексной терапии.
В периоде острых проявлений больному рекомендуется голодание. По мере снижения негативной симптоматики в меню постепенно вводятся диетические блюда.
Часто проявления недугов поджелудочной железы приводят к обезвоживанию. Поэтому важно соблюдать питьевой режим, обеспечивая регидратацию.
- Полному исключению подлежат жареные, запеченные, жирные, острые, соленые блюда, копчености, консервы (в том числе – домашнего приготовления), кондитерские изделия.
- Основой меню должны стать каши на воде, овощные бульоны и вегетарианские супы, протертые овощи, подсушенные хлебные изделия, нежирные сорта рыбы, творог, паровой омлет, несладкий чай.
- Питание должно быть дробным, небольшими порциями.
- Важно организовать приемы пищи в одно и то же время.
- Обязательно нужно исключить курение и алкоголь.
к содержанию ^
Кто лечит поджелудочную железу
Если имеется подозрение на патологию этого органа, следует обращаться к врачу-гастроэнтерологу. Учитывая, что поджелудочная железа выполняет также эндокринную функцию, часто требуется наблюдение у эндокринолога.
В лечении подобных заболеваний важную роль играет лечебная диета, поэтому дополнительно может быть рекомендована консультация диетолога.
Врач по печени
- 1 Врач терапевт: первая помощь при лечении печени
- 2 Гастроэнтеролог
- 3 Гепатолог
- 4 Инфекционист
- 5 Дерматолог
- 6 Когда нужен хирург?
- 7 Онколог при болезнях печени

Многие годы безуспешно боретесь с БОЛЯМИ в ПЕЧЕНИ?
Глава Института заболеваний печени: «Вы будете поражены, насколько просто можно вылечить печень просто принимая каждый день.
Болезни печени разнообразны. Какой врач лечит печень? Патологии этого органа смотрит гепатолог, гастроэнтеролог, терапевт, инфекционист и другие специалисты. Если вы затрудняетесь с выбором врача, следует пойти к терапевту. Этот доктор по оценке общего состояния, назначит терапевтические меры или перенаправит к более профильному коллеге. Не стоит оттягивать посещение врача. Благодаря своевременному лечению организм больного быстрее вернется в здоровое состояние.
 При болезни печени может потребоваться консультация у многих узких специалистов, а основной врач по этому направлению — гепатолог.
При болезни печени может потребоваться консультация у многих узких специалистов, а основной врач по этому направлению — гепатолог.
Врач терапевт: первая помощь при лечении печени
При первых проявлениях дискомфорта справа под ребром следует обратиться к доктору терапевту, чтобы проверить печень. Такой врач ведет прием практически в любой поликлинике. Во время этого визита доктор выявит специфику патологий и по показаниям может направить к более узким специалистам. Если нарушения в работе печени незначительные, терапевт сам назначает лечение или профилактические меры для конкретного случая.
Вернуться к оглавлению
Гастроэнтеролог
Гастроэнтеролог — доктор с обширной областью работы. Он исследует работу желудочно-кишечной системы, поджелудочную железу, также лечит печень при нарушениях работы желудочно-кишечного тракта или при хронических патологиях органа. При регулярных изменениях в работе ЖКТ и болевых ощущениях в правом подреберье человеку нужно в короткие сроки попасть на прием к врачу гастроэнтерологу. Хроническое течение печеночных заболеваний (гепатиты, холецистит и другие) несет большую опасность для здоровья человека. Поэтому при вовремя проведенном лечении вероятность избежать осложнений в разы больше.
Вернуться к оглавлению
Гепатолог
Кто такой гепатолог? Если человек уверен, что болит печень, то надо идти именно к этому доктору. Гепатологом называется доктор, занимающийся исключительно патологическими процессами в печени и желчном пузыре. К области деятельности этого врача входят диагностические процедуры, ведение лечения и профилактических мер патологий печеночного органа и желчной системы (особенно желчный пузырь). Гепатологи бывают как для взрослых пациентов, так и для детей.
Самое частое обращение к этому врачу среди людей, которые инфицированы на разные формы гепатита. К основной симптоматике гепатита относится:
- желтый оттенок кожного покрова;
- светлая окраска кала;
- темная моча.
Врач-гепатолог занимается циррозом, токсоплазмозом, болезнью легионеров, камнями в желчном пузыре, энтеровирусными гепатитами, гемохроматозом, синдромом Жильбера, лептоспирозом, астеновегетативными расстройствами и другими. Только квалифицированный гепатолог может верно разделить и диагностировать заболевание, которое характеризуется общей симптоматикой, а именно:
- зудом кожного покрова,
- нарушенным сном;
- усталостью.
Вернуться к оглавлению
Инфекционист
При появлении тяжести и дискомфортных ощущениях справа в подреберье в области печени и при изменениях цвета кожи, кала и мочи можно обратиться за решением проблемы к инфекционисту. Из-за схожести симптомов между всеми видами вирусных гепатитов, доктор для верной диагностики назначит специальные лабораторные исследования, по результатам которых займется эффективным лечением для конкретного случая.
Вернуться к оглавлению
Дерматолог
При крапивнице, кожном зуде, гиперемии кожи и других дерматологических симптомах можно посетить дерматолога. С помощью определенных диагностических процедур и специальных исследований доктор определит печеночную дисфункцию и перенаправит пациента к профильному врачу, который лечит печень. В таком случае не следует халатно подходить к сдаче анализов. Выявление патологии печени на начальном этапе — важный фактор в положительном исходе терапии.
 В случае необходимости оперирования или трансплантации печени — без хирурга не обойтись. Вернуться к оглавлению
В случае необходимости оперирования или трансплантации печени — без хирурга не обойтись. Вернуться к оглавлению
Когда нужен хирург?
Печеночный орган характеризуется регенерационными свойствами, с помощью которых может полностью возрождаться и восстанавливать свою функциональность, но в случаях регулярной интоксикации и полного бездействия орган теряет такую способность. При необходимости проведения частичной или полной пересадки печени нужно обращаться к хирургу. Именно этот доктор занимается тяжелыми и запущенными случаями поражения печени.
Вернуться к оглавлению
Онколог при болезнях печени
Если во время диагностических процедур у пациента обнаруживаются злокачественные новообразования в печени, то доктора направляют такого больного к онкологу. В свою очередь, специалист онколог проводит обследование с дополнительными анализами, по результатам которых выстраивает эффективные терапевтические меры. Стоит помнить, чем раньше началось лечение при онкологическом заболевании, тем благоприятней прогноз для пациента.
Поэтому следует обращаться к доктору для проведения специальных исследований при обнаружении у себя регулярных симптомов как: окрашивание кожи в желтый оттенок, изменение цвета кала и мочи, ноющие боли и дискомфорт справа под ребром.
На сегодняшний день часто фиксируются заболевания печени. Особую опасность несут в себе патологии со скрытой симптоматикой, которые со временем перерастают в болезнь, которая несовместима с жизнью (одна из таких носит название — цирроз печени). К заболеванию печени нужно относиться очень серьезно. Не стоит забывать о простом правиле — своевременная терапия во много раз повышает шансы на благополучное выздоровление.
Болезни печени и поджелудочной железы, симптомы которых являются тревожным сигналом, могут привести к серьезным сбоям в организме. Группы заболеваний этих органов довольно распространены и несут в себе массу опасностей. Печень объединяет систему пищеварения и кровообращения, поэтому любые отклонения в ее работе могут негативным образом сказаться на органах желудочно-кишечного тракта (ЖКТ) и сердечно-сосудистой системы. Поджелудочная железа — это ключевой орган системы пищеварения и обменных процессов в человеческом организме.

Очень важно вовремя вылечить поджелудочную железу, так как ферменты, которые отвечают за расщепление белков, углеводов и жиров, вырабатываются именно этим органом. Этот процесс очень важен, без него пища не сможет усваиваться организмом в полной мере и станет приносить больше вреда, чем пользы. Если эта система будет нарушена, то вся съеденная пища будет преобразовываться в жиры, а это, в свою очередь, приведет к ожирению, закупорке сосудов и другим проблемам со здоровьем. Без достаточного количества углеводов клетки головного мозга не смогут функционировать в полном объеме, а без белка может развиться атрофия сердечной мышцы. Именно поэтому так важно поддерживать поджелудочную железу в нормальном состоянии.
Печень отвечает за распад глюкозы, которая является основным источником питания для головного мозга. Также этот орган принимает участие в выработке желчных кислот и белков крови. Помимо всего прочего, печень является природным фильтром человеческого организма, который не дает вредоносным веществам поступать в кровь из кишечника. Если этот процесс будет нарушен, то по организму смогут быстро распространиться неотфильтрованные вещества, что приведет к интоксикации и отравлению. Поэтому печень нуждается в своевременной чистке. Печень и поджелудочная железа должны регулярно проверяться специалистами, чтобы не допустить развития серьезных заболеваний.
Оба этих органа являются многофункциональными, от их правильной работы зависит работоспособность всего организма. Симптомы заболеваний печени и поджелудочной железы часто взаимосвязаны, так как при любых нарушениях одного органа, как правило, страдает другой. К основным проявлениям болезни печени и поджелудочной железы относятся: боль, изменение цвета фекалий, желтушность, зуд и др. Существуют и симптомы, которые являются специфическими для конкретного органа. Именно эти признаки помогают врачу правильно диагностировать заболевание.
Симптомы заболеваний поджелудочной железы
Самыми распространенными болезнями, которые могут затронуть поджелудочную железу, являются: панкреатит, онкологические заболевания, сахарный диабет I степени, киста, муковисцидоз, панкреонекроз. Все эти патологические явления характеризуются следующими симптомами:
- Болевые ощущения, локализованные в левом подреберье. Этот симптом может иметь различный характер по интенсивности и периодичности. Боль может быть постоянной, а может возникать время от времени; она может быть сильной и острой или умеренной, но ноющей. Человек часто ощущает, как боль отдает в левую лопатку или правое подреберье. В редких случаях может болеть сердце.
- При пальпации специалист может обнаружить увеличение печени.
- При надавливании на живот, на поджелудочную железу человек ощущает сильные острые боли.
- Нарушение стула. Возможны запоры или диарея. В большинстве случаев человек страдает сильными приступами поноса, которые могут повторяться по несколько раз за короткий промежуток времени.
- Изменение цвета кала: он становится темным. Также в фекалиях может быть обнаружена слизь.
- Возможные симптомы болезни: покраснение языка, его пересыхание, потрескивание, повышенная чувствительность и белый налет по бокам.
- Вздутие живота.
- Для кисты поджелудочной железы характерны тошнота, снижение массы тела, обесцвечивание стула.
Все вышеперечисленные заболевания могут привести к серьезным последствиям (вплоть до летального исхода). Если болит поджелудочная железа и присутствует хотя бы один из симптомов, стоит немедленно обратиться за помощью к специалисту, который диагностирует заболевание и назначит эффективные препараты для лечения.
Болезни печени
Все возможные заболевания печени делятся на диффузные и очаговые. К первым относятся воспалительные процессы, протекающие в этом органе: гепатит, стеатоз, холангит, цирроз и др. Под очаговыми заболеваниями понимаются доброкачественные или злокачественные новообразования: кисты или опухоли. Симптомы заболевания зависят от стадии, степени поражения и места локализации:
- Боль, которая присуща практически всем заболеваниям печени. Она локализуется в правом подреберье и может иметь различный характер. Опухоль, гепатит, цирроз характеризуются тупой болью, а патологии желчного пузыря выражаются схваткообразными острыми приступами боли.
- Слабость и быстрая утомляемость.
- Нарушение пигментации кожных покровов. Кожа может приобретать бледный оттенок, а также могут появляться пятна серого или бронзового оттенка на ладонях или подмышечных впадинах. При обнаружении таких симптомов необходимо проверить печень.
- Образование подкожных гематом (синяков) даже при слабом воздействии. Так проявляется нарушение свертываемости крови.
- Проявление сосудистых звездочек на спине или щеках.

- Желтушность кожных покровов и слизистой оболочки глаз. Это главный симптом, который указывает на то, что печень необходимо подлечить.
- При гепатите, циррозе и других острых формах заболевания возможно повышение температуры тела до 38-39ºС.
- Обесцвечивание кала и потемнение мочи.
Рекомендации
Когда у человека периодически или постоянно болит печень, он должен обратиться за помощью в медицинское учреждение. Только специалист может правильно диагностировать заболевание и назначить эффективное лечение, выписав лекарство. Многие задаются вопросом, какой врач лечит печень. В первую очередь человек, которого беспокоят симптомы, указывающие на какое-либо заболевание, должен обратиться к терапевту. Участковый врач на основании осмотра пациента даст направление к гематологу или гастроэнтерологу (при заболевании печени и желчного пузыря или поджелудочной железы соответственно).
Лечение печени и ее чистка должны начинаться только после полного медицинского обследования и проводиться по рекомендациям специалиста. Основным фактором эффективного лечения этого органа является его чистка, которая проводится на основе овса. Препараты, на основе которых происходит лечение печени и поджелудочной железы, назначаются врачом. При этом лекарство выписывается каждому пациенту индивидуально в зависимости от тяжести заболевания.
Это могут быть средства, которые борются с симптомами заболевания, восстанавливают функции органов, снимают боль или устраняют воспаление. Лечение травами и другими народными средствами должно быть лишь вспомогательной мерой для облегчения симптомов. Игнорирование указаний врача и самолечение могут привести к плачевным последствиям, для устранения которых понадобится много времени, сил и денежных средств.
Травы могут оказаться очень эффективными, но применять народные средства нужно только в комплексе с лекарственными препаратами.
