а) Эпидемиология. Большинство случаев лимфоцитарной инфильтрации кожи (ЛИК) возникает у лиц среднего возраста вне зависимости от пола. У детей заболевание встречается редко. Редко возникают и семейные формы.
б) Этиология и патогенез. Этиология лимфоцитарной инфильтрации кожи (ЛИК) неизвестна. По одним данным это самостоятельное заболевание, в то же время ретроспективные исследования позволили некоторым авторам рассматривать ряд случаев как кожную форму красной волчанки, или реже КЛГ, полиморфной световой сыпи или других дерматозов. В некоторых случаях КЛГ-подобных состояний в Европе описана связь с инфекцией В. burgdorferi. Один из них был связан с применением гидрохинона, что указывает на возможную роль реакций гиперчувствительности замедленного типа. По наблюдениям некоторых специалистов обострения от воздействия световых лучей возникают лишь у небольшого числа пациентов.
При иммунологических исследованиях наблюдают снижение функции натуральных киллеров и увеличение циркулирующих иммунных комплексов, уровень которых изменяется параллельно активности заболевания.
У женщин, страдающих от хронического гранулематоза, могут возникать повреждения кожи, называемые дугообразной кожной эритемой. Клинически и микроскопически эти повреждения напоминают лимфоцитарную инфильтрацию кожи (ЛИК).
1. Анамнез. Как правило, очаги поражения кожи бессимптомны.
2. Кожные повреждения. Лимфоцитарная инфильтрация кожи (ЛИК), впервые описанная Джесснером и Каноф, проявляется одной или множеством эритрематозных бляшек или узелков, чаще расположенных в одном или нескольких местах на лице, шее, верхней части туловища или руках. Пустулы, зуд или повреждение эпидермиса отсутствуют. В отличие от дискоидной красной волчанки, при ЛИК не наблюдается эпидермальной атрофии или закупоривания фолликулов.
г) Анализы при лимфоцитарной инфильтрации кожи (ЛИК). При гистопатологическом исследовании обнаруживают поверхностный и глубокий, периваскулярный и околопридаточный инфильтрат, состоящий из малых зрелых лимфоцитов, зачастую с примесью гистиоцитов, плазмацитоидных моноцитов и плазматических клеток. Лимфоидные фолликулы и эозинофилы отсутствуют. Эпидермис в процесс не вовлечен. Результаты прямого иммунофлюоресцентного окрашивания отрицательны или неспецифичны. При иммуногистологическом исследовании выявляют преимущественно HLA-DR Leu 8+ Т-клеточный инфильтрат с небольшой примесью В-клеток и гистиоцитов. При дискоидной красной волчанке большинство Т-клеток HLA-DR + Leu 8 — . При иммунопатологических исследованиях выявляют доминирование в инфильтрате CD8 + Т-клеток. В инфильтрате отсутствует доминантная клональность.
д) Дифференциальная диагностика. Дифференциальный диагноз при ЛИК проводится с хронической кожной красной волчанкой, полиморфной световой сыпью, КЛГ, лимфоцитоидной лимфомой и лейкемией, глубокой фигурной эритемой, например, с хронической мигрирующей эритемой, фациальной гранулемой и ретикулярным эритематозным муцинозом. При обсуждении дифференциально-диагностических признаков следует учитывать, что ряд авторов считает, что у пациентов с лимфоцитарной инфильтрацией кожи и ретикулярным эритематозным муцинозом на самом деле имеется красная волчанка, кожная лимфоидная гиперплазия или другие заболевания. При дискоидной красной волчанке методом прямой иммунофлюоресценции можно обнаружить изменения эпидермиса, появление воспалительного компонента и волчаночных телец.
Отечный вариант дискоидной красной волчанки определяют по большому количеству муцина в дерме и едва заметным изменениям на границе дермы и эпидермиса. Такие изменения для ЛИК не характерны. Результаты исследования на антиядерные антитела и скорость оседания эритроцитов в норме. При полиморфной световой сыпи в отличие от ЛИК наблюдают отек сосочкового слоя дермы. Узловой или диффузный дермальный лимфоидный инфильтрат при КЛГ намного плотнее периваскулярного инфильтрата при ЛИК. Более того, при ЛИК отсутствуют В-клеточные фолликулы. Для хорошо дифференцированной или малой лимфоцитарной лимфомы/лейкемии характерны В-клеточная моноклональность и периферический лимфоцитоз при лейкемической форме заболевания. Все эти признаки отсутствуют при лимфоцитарной инфильтрации кожи. Для хронической мигрирующей эритемы и некоторых случаев КЛГ, характерно наличие серологических признаков активной инфекции В. burgdorferi, что редко отмечают при ЛИК, за исключением тех случаев, когда подозревают ошибочный диагноз КЛГ при наличии лимфоцитарной инфильтрации кожи.
Фациальная гранулема представлена нейтрофилами и эозинофилами, что не характерно для лимфоцитарной инфильтрации кожи. Клинические проявления ретикулярного эритематозного муциноза характеризуются сетчатостью поражения с преимущественным расположением на туловище, но не на голове или шее, и наличием двухполюсных фибробластов. Все эти признаки для лимфоцитарной инфильтрации кожи не характерны.

е) Осложнения. Течение лимфоцитарной инфильтрации кож могут осложнять поствоспалительная пигментация и атрофия кожи, связанная с применением кортикостероидов, что особенно важно в косметически значимых областях.
ж) Прогноз и течение. Лимфоцитарная инфильтрация кожи (ЛИК) протекает хронически с периодами внезапной ремиссии и возможным выздоровлением. Возможен рецидив заболевания на том же или новом участке кожи.
з) Лечение. Может наблюдаться положительный ответ на местное или внутриочаговое применение глюкокортикоидов, ингибиторов кальцинейрина, антималярийных препаратов или талидомида; однако описан случай, когда для достижения ремиссии при уплотненной форме потребовалось системное применение глюкокортикоидов.
и) Профилактика. При наличии в анамнезе обострений от воздействия света рекомендуется назначить фотопротецию.

Редактор: Искандер Милевски. Дата публикации: 5.1.2019
ИНФИЛЬТРАЦИЯ (лат. in в + filtratio процеживание) — проникновение в ткани и накопление в них клеточных элементов, жидкостей и различных химических веществ. И. может носить активный (клеточная И. при воспалении, опухолевом росте) или пассивный характер (пропитывание тканей анестезирующими р-рами).
Скопление клеточных элементов в тканях и органах носит название инфильтрата; в его образовании при воспалении наряду с форменными элементами принимает участие выходящая из сосудов кровяная плазма и лимфа. Пропитывание тканей биол, жидкостями без примеси клеточных элементов, напр, кровяной плазмой, желчью, обозначается терминами отек (см.), имбибиция (см.).
И. как нормальный физиол, процесс имеет место при дифференцировке некоторых тканей и органов, напр. И. лимфоидными клетками ретикулярной основы органа при формировании вилочковой железы, лимф, узлов.
При патол. И. клетками воспалительного происхождения — воспалительной И. (см. Воспаление) — имеют место инфильтраты из полиморфно-ядерных лейкоцитов, лимфоидные (круглоклеточные), макрофагальные, эозинофильные, геморрагические и т. п. Часто ткани бывают инфильтрированы клетками новообразования (рака, саркомы); в таких случаях говорят об И. тканей опухолью, об инфильтративном росте опухоли. Патол. И. характеризуется увеличением объема тканей, их повышенной плотностью, иногда болезненностью (воспалительная И.), а также изменением цвета самих тканей: И. полиморфно-ядерными лейкоцитами придает тканям серо-зеленый оттенок, лимфоцитами— бледно-серый, эритроцитами — красный и т. д.
Исход клеточных инфильтратов различен и зависит от характера процесса и клеточного состава инфильтрата. Напр., в лейкоцитарных воспалительных инфильтратах протеолитические субстанции, появляющиеся при высвобождении лизосомальных ферментов полиморфно-ядерных лейкоцитов, часто вызывают расплавление инфильтрированных тканей и развитие абсцесса (см.) или флегмоны (см.); клетки инфильтратов из полиморфно-ядерных лейкоцитов частично мигрируют из тока крови, частично распадаются, частично идут на построение новых тканевых элементов. И. клетками опухолей влечет за собой атрофию или разрушение предсуществующей ткани. И. со значительными деструктивными изменениями тканей в дальнейшем чаще всего дает стойкие патол. изменения в виде склероза (см.), понижения или потери функции тканей или органов. Рыхлые, скоропреходящие (напр., островоспалительные) инфильтраты обычно рассасываются и не оставляют заметных следов.
Лимфоидные (круглоклеточные), лимфоцитарно-плазмоклеточные и макрофагальные инфильтраты в большинстве случаев являются выражением хрон, воспалительных процессов в тканях. На фоне таких инфильтратов часто возникают склеротические изменения. Они могут наблюдаться также при некоторых нарушениях тканевого обмена, напр, в строме щитовидной железы при диффузном токсическом зобе (см. Зоб диффузный токсический), аддисоновой болезни (см.), при атрофических изменениях паренхимы различных органов как начальный регенеративный акт элементов соединительной ткани органа. Такие же инфильтраты могут служить выражением экстрамедуллярных процессов кроветворения, напр, лимфоцитарные инфильтраты и лимфомы в различных органах при лимфаденозе (см. Лейкозы), в начальных стадиях ретикулезов. В некоторых случаях круглоклеточные инфильтраты нельзя рассматривать как патол. процесс: сами клетки инфильтрата, внешне напоминающие лимфоциты, являются молодыми формами развивающейся симпатической нервной системы. Таковы, напр., группы симпатогоний в медуллярном веществе надпочечников. Лимфоцитарноплазмоклеточные и макрофагальные инфильтраты можно наблюдать в органах и тканях при различных иммунол, сдвигах в организме (искусственная и естественная иммунизация, аллергические иммунопатол. процессы и аллергические заболевания). Появление лимфоцитарноплазматических инфильтратов является отражением процесса выработки антител, осуществляемого плазматическими клетками, предшественниками которых являются В-лимфоциты, при участии макрофагов.
Из И. хим. веществами наиболее распространена И. гликогеном и липидами. И. гликогеном эпителия петель нефрона (петель Генле), гепатоцитов, эпидермиса кожи наблюдается при диабете и при так наз. гликогеновой болезни (см. Гликогенозы), при к-рой имеют место обильные отложения гликогена в печени, поперечнополосатых мышцах, миокарде, эпителии извитых канальцев почек, иногда составляющие до 10% веса органа. И. липидами может касаться нейтральных жиров, напр, жировая И. печени (с увеличением количества жира до 30% веса органа). Однако не всегда появление видимого жира в клетках паренхиматозных органов говорит об инфильтрации. Может иметь место декомпозиция амино- и белковолипидных комплексов цитоплазмы, но состав липидов при этом будет иной: смесь фосфолипидов, холестерина и его эстеров, нейтральных жиров. И. интимы артерий холестерином наблюдается при атеросклерозе (см.). И. липидами ретикулоэндотелиальной системы возникает как проявление ферментопатии.
При туберкулезе легких наблюдается желатинозная И. (желатинозная, или гладкая, пневмония), представляющая собой одно из проявлений экссудативной реакции при туберкулезе легких, туберкулезной пневмонии лобулярного, реже лобарного характера и часто являющаяся предстадией казеозной пневмонии; иногда она возникает как перифокальный процесс вокруг продуктивных туберкулезных очагов (см. Туберкулез органов дыхания).
Библиография: Давыдовский И. В. Общая патология человека, М., 1969; В ii с h n e г F. Allgemeine Pathologie und Atiologie, Miinchen u. a., 1975.
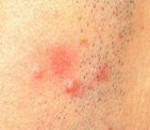
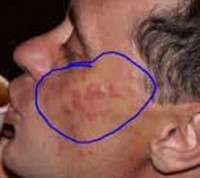
Лимфоцитарная инфильтрация Джесснера-Канофа – редкий хронический дерматоз, характеризующийся доброкачественной инфильтрацией кожи лимфоцитами. Заболевание имеет волнообразное течение, склонно к саморазрешению. Клинически проявляется высыпанием на неизменённой коже плоских гладких синюшно-розовых бляшек или папул, которые сливаются в очаги величиной с ладонь ребенка или взрослого. Первичные элементы имеют чёткие границы, шелушатся. Бляшки обычно единичные, располагаются на лице, шее, туловище, конечностях. Диагностируется клинически с гистологическим подтверждением, иногда проводят молекулярно-биологические исследования. Лечение – НПВС, гормональная терапия, препараты местного действия.
Общие сведения
Лимфоцитарная инфильтрация Джесснера-Канофа – доброкачественная псевдолимфома кожи с хроническим волнообразным рецидивирующим течением. Встречается редко. Чаще возникает у мужчин старше 20 лет. Сезонных, расовых различий не имеет, не эндемична. Иногда наблюдается улучшение в летний период. Впервые данная патология была описана в 1953 году, когда М. Джесснер и Н. Каноф рассмотрели ее как самостоятельное заболевание со сквозной инфильтрацией лимфоцитами всех слоёв дермы. Название «псевдолимфома» в 1965 году ввел К. Мач, объединивший инфильтрацию Джесснера-Канофа в одну группу с другими разновидностями лимфоцитарной инфильтрации.
В 1975 году О. Браун отдифференцировал тип заболевания, отнеся инфильтрацию лимфоцитами к В-клеточным псевдолимфомам, однако позже специалисты стали рассматривать патологию как Т-псевдолимфому. Именно Т-лимфоциты обеспечивают доброкачественное течение патологии и возможность спонтанной инволюции первичных элементов. Дальнейшие исследования показали, что в возникновении и течении лимфоцитарной инфильтрации Джесснера существенную роль играет иммунная система организма. Возможно, это связано с тем, что клетки иммунной системы располагаются в пищеварительном тракте, а он поражается в 70% случаев заболевания. Изучение лимфоцитарной инфильтрации Джесснера-Канофа продолжается и в настоящее время. Понимание причин возникновения и развития Т-лимфоидных процессов имеет большое значение в разработке патогенетического лечения псевдолимфом.

Причины лимфоцитарной инфильтрации
Наиболее вероятными причинами лимфоцитарной инфильтрации Джесснера-Канофа принято считать гиперинсоляцию, укусы клещей, инфекции, патологию желудочно-кишечного тракта, использование дерматогенной косметики и нерациональный приём лекарственных препаратов, провоцирующих системные иммунные нарушения, визуально представленные инфильтративными изменениями в коже. Механизм лимфоцитарной инфильтрации Джесснера-Канофа заключается в следующем: интактный эпидермис даёт Т-лимфоцитам возможность инфильтрировать глубокие слои дермы, располагаясь в сосочковых выростах и вокруг сосудистых сплетений по всей толще кожи. Триггеры заболевания запускают воспаление, на которое реагируют непосредственно клетки кожи и клетки иммунной системы. В процесс купирования воспаления включаются Т-лимфоциты, обеспечивающие доброкачественный ответ иммунной системы в виде пролиферации эпителиальных клеток дермы.
Одновременно в коже развивается банальное воспаление, проходящее три стадии: альтерации, экссудации и пролиферации с участием гистиоцитов – клеток ретикулярной ткани. Гистиоциты группируются и образуют островки, напоминающие лимфоидные фолликулы. На конечном этапе купирования воспаления два параллельных процесса пролиферации дополняют и усиливают друг друга. Так возникает очаг лимфоцитарной инфильтрации. Поскольку лимфоциты гетерогенны, оценка их гистохимических свойств с помощью иммунологических маркеров и моноклональных антител легла в основу иммунофенотипирования. Этот анализ имеет большое диагностическое значение в современной дерматологии.
Симптомы лимфоцитарной инфильтрации
Первичным элементом кожной сыпи при лимфоцитарной инфильтрации Джесснера-Канофа является крупная плоская розово-синюшная бляшка или папула с чёткими границами и гладкой поверхностью, имеющая тенденцию к периферическому росту. Сливаясь между собой, первичные элементы образуют кольцевидные или дугообразные «острова» с участками шелушения. Разрешение высыпавших элементов начинается с центра, поэтому сливные очаги могут иметь западание в центральной части. Типичной локализацией принято считать лицо, шею, околоушное пространство, затылок, лоб, щёки и скулы. Редко высыпания появляются на коже туловища и конечностях. Обычно первичный элемент одиночный, реже наблюдается тенденция к распространению процесса.
Лимфоцитарная инфильтрация Джесснера-Канофа характеризуется волнообразным рецидивирующим течением. Резистентна к проводимой терапии, способна спонтанно саморазрешаться. Рецидивы обычно возникают в местах прежней локализации, но могут захватывать и новые участки кожного покрова. Несмотря на длительное хроническое течение, внутренние органы в процесс не вовлекаются.
Диагностика лимфоцитарной инфильтрации
Заболевание диагностируется дерматологом на основании анамнеза, клиники, гистологии и люминесцентного микроскопирования (типичное свечение на границе дермоэпидермального соединения не определяется) с обязательной консультацией иммунолога и онколога. Гистологически при лимфоцитарной инфильтрации Джесснера-Канофа выявляется неизменённый поверхностный слой кожи. В толще дермальных слоёв обнаруживается группирование лимфоцитов и клеток соединительной ткани вокруг сосудов.
В сложных случаях проводят иммунотипирование опухоли, гистохимическое и молекулярное тестирование. К. Фан с соавторами рекомендуют основывать диагностику на результатах ДНК-цитофлюориметрии с анализом количества нормальных клеток (при лимфоцитарной инфильтрации Джесснера-Канофа более 97%). Дифференциальную диагностику проводят с саркоидозом, системной красной волчанкой, центробежной эритемой Биетта, кольцевидной гранулёмой, группой лимфоцитарных опухолей, токсикодермией и сифилисом.
Лечение лимфоцитарной инфильтрации
Лечение направлено на купирование острой фазы лимфоцитарной инфильтрации Джесснера-Канофа и увеличение продолжительности светлых промежутков. Терапия патологии неспецифическая. Отмечается хороший терапевтический эффект при назначении антималярийных препаратов (хлорохин, гидроксихлорохин) и нестероидных противовоспалительных средств (диклофенак, индометацин) после предварительного лечения сопутствующей патологии желудочно-кишечного тракта. Если состояние пищеварительной системы позволяет, применяют энтеросорбенты. Местно показаны гормональные кортикостероидные мази и кремы, а также инъекционные блокады очагов высыпаний триамцинолоном и бетаметазоном. При резистентности к проводимой терапии подключают плазмаферез (до 10 сеансов).
