Нейромышечные нарушения, лишающие нижний сфинктер пищевода способности расслабляться во время проталкивания пищи, в медицинской терминологии называется ахалазией. Также при этой патологии в средней трети пищевода происходит значительное снижение двигательной активности. Все это приводит к нарушению глотательного рефлекса. Заболевание с одинаковой частотой возникает у женщин и у мужчин в возрасте от 25 до 60 лет. У маленького ребенка этот недуг тоже может быть диагностирован, но ахалазия пищевода у детей встречается очень редко и носит в основном врожденный, генетический характер. В исключительных случаях она развивается у малышей с синдромами Альпорта и Дауна или болезнью Гиршпрунга.

Механизм развития недуга
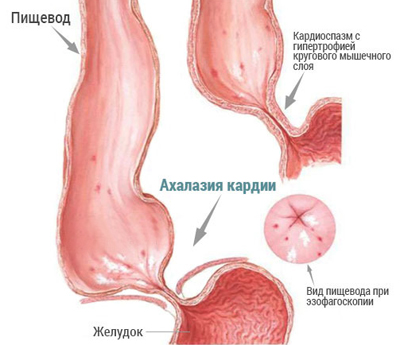
На задаваемый иногда вопрос о том, что такое ахалазия пищевода, лучше всего ответят специалисты. Исходя из их комментариев, можно понять, что у пациентов, страдающих от этой патологии, в силу определенных причин нижний сфинктер пищевода перестает выполнять свою основную функцию – пропускание поглощенной человеком пищи в основной пищеварительный орган. Во время глотательного рефлекса он не расслабляется, и еда задерживается в пищеводе, расширяя его. Из этого следует, что при ахалазии тонус этого пищеварительного органа снижен, моторика практически полностью нарушена, а кардиальный сфинктер практически полностью потерял рефлекторную способность к раскрытию.
Вместо волнообразных перистальтических сокращений появляются сегментарные непропульсивные сокращения стенки, неспособные проталкивать пищевой комок. По этой причине он застаивается вместе со слюной в пищеводе на достаточно долгий срок, что вызывает значительное расширение просвета данного пищеварительного органа, и как следствие, развитию такой патологии, как эзофагит, усугубляющей имеющиеся в перистальтике нарушения. Все это на эндоскопической картине выглядит следующим образом:
- дистальная его часть резко сужена, а волокна нервных сплетений и клеток Мейснерова и Ауэрбахова, находящиеся в нем, претерпели дистрофические изменения;
- слой мышечной ткани на ранних стадиях недуга выглядит слегка утолщенным, а на поздних заметно его значительное разрастание. Особенно эта патология видна в стенке нижнего пищеводного сфинктера.

Во всех слоях, из которых состоит стенка данного пищеварительного органа, а также в тканях, его окружающих, присутствуют признаки воспаления. Слизистая покрасневшая, гиперемирована и отечна, местами наблюдаются изъязвления. Такие изменения больше всего выражены непосредственно около суженного участка пищевода.
Причины развитие болезни
Определенных причин, которые способны вызвать в нижней части этого пищеварительного органа такую дисфункцию, ни один специалист на сегодняшний день не назовет. По данному вопросу существует несколько предположительных теорий, но ни одна из них не имеет достоверного подтверждения. По большей части считается, что предпосылки появления в пищеводе ахалазии кроются в разногласии между регуляторными и нервными механизмами, которые непосредственно и отвечают за перистальтику и работу нижнего отдела пищевода.
Для лечения заболеваний ЖКТ, люди успешно используют метод Галины Савиновой. Читать далее >>>
Также называется несколько основных возможных причин, которые объясняют появление данного заболевания:
- серьезные нервные или психологические травмы;
- патогенная деятельность болезнетворных бактерий, вызывающая в нервных волокнах деструктивные изменения;
- возникновение проблем в функционировании парасимпатической нервной системы;
- дефицит витаминов В-группы.
Также ахалазия сфинктера, по мнению некоторых специалистов, может быть следствием таких патологий, как гипотиреоз, миастения, системная волчанка или злокачественная опухоль, развивающаяся в близлежащих органах.
Симптомы недуга
Симптомы ахалазии пищевода у взрослых пациентов и детей – это триада характерных для болезни классических признаков. Они могут появиться в любой период жизни человека и, как правило, развиваются постепенно, в течение многих лет, с каждым годом становясь все хуже и хуже. Специалисты отмечают следующие 3 основные симптома, соответствующих ахалазии пищевода:
- Главный признак – это дисфагия (затрудненное глотание). Оно возникает внезапно, чаще всего после сильного стресса или на фоне переживаний. Первоначально это негативное явление носит только лишь периодический характер и наблюдается непосредственно после того, как человек сильно поволнуется и попереживает.
- Вторым по частоте возникновения считается такой симптом недуга, как возвратное движение пищевого комка. Вызывает его невозможность продвижения пищи из переполненного пищевода в желудок. Этот признак может появиться у человека как после еды, так и во время ее и на начальных стадиях недуга выглядит в виде обычных срыгиваний, а на поздних – сильной рвоты.
- Третьим классическим проявлением ахалазии считается боль. Острые ощущения появляются в загрудинной области и иррадиируют в шею, между лопатками, и даже в челюсть. Периодические приступы болезненности иногда могут быть связаны с внеглотательными сокращениями пищевода, они носят очень сильный характер и заканчиваются обильной рвотой или продвижением пищевого комка в желудок.
- Люди, больные ахалазией, очень сильно худеют, имеют неприятный запах изо рта и часто заражаются простудными заболеваниями. У этих людей также значительно снижена трудоспособность и всегда подавленное настроение.
Основные терапевтические мероприятия
Лечение ахалазии пищевода, предусматривающее устранение кардиоспазма, проводится при помощи консервативных (пневмокардиодилатация или баллонное расширение нижнего сфинктера) и оперативных (эзофагокардиомиотомия – рассечения кардии и последующая ее пластика) методов. Самый стойкий результат достигается при хирургическом вмешательстве, но оно показано только в том случае, когда ахалазия сочетается с грыжей пищеводного отверстия диафрагмы, раком кардиальной части желудка, дивертикулами или разрывами пищевода.
Применяется и лекарственная терапия. В ходе ее используются препараты, эффективно нормализующие моторику пищевода. Но, как показывает практика, медикаменты способны облегчить дискомфорт и боль лишь на время.
Устранить патологию на более длительные сроки все же возможно. Для этого специалисты применяют дилататор, который с помощью зонда вводят в пищевод. Основная задача такой операции – расширить просвет пищеварительного органа.
В профилактических и лечебных целях также рекомендуется диета, основой которой является дробное (частое, но минимальными порциями) питание. Оно должно быть умеренно-щадящим, то есть пациентам следует избегать холодной или горячей пищи, а также соленых, острых, копченых продуктов и алкоголя. Недопустимы и жареные блюда. Перед употреблением пищи следует принять какое-либо вяжущее средство, чтобы создать пищеводу дополнительную защиту.
Фитосборы при избавлении от недуга
Одновременно с лекарственной терапией проводится и непосредственное лечение народными средствами. Они заслужили у специалистов больных людей высокое доверие и используются в лечебных целях при этом заболевании уже многие годы:
- с целью общего укрепления организма используются настойки аралии, или элеутерококка или женьшеня;
- для прекращения воспаления в пищеварительном органе применяются корневища алтея, шишки ольхи или трава душицы. Эти средства применяются не только в целях профилактики, но и во время обострения недуга;
- в лечебных целях для избавления человека от ахилазии помогают и фитосборы. Лучше всего себя зарекомендовал набор таких трав, как душица, корень лапчатки, листья ореха грецкого, зверобой и кора дуба.
В связи с тем, что ахалазия провоцирует развитие эзофагита, по большей части переходящего в рак, при первых тревожных признаках следует обратиться к специалисту.
Серьезные осложнения патологии пищевода — это дивертикулез или грыжи пищеводного отверстия диафрагмы. Нередко возникает и гнойный пневмоперикардит. Все эти осложнения очень опасны, поэтому не должно не радовать то, что данное заболевание встречается очень редко. При своевременно проведенной диагностике и адекватной терапии вся субъективная и клиническая симптоматика недуга бесследно исчезает.
Ахалазия кардии (Achalasia) – это болезнь пищевода, выраженная сбоем механизма работы его нижнего клапанного устройства в процессе глотания пищи. Этот клапан (сфинктер) находится в месте перехода пищевода в желудок и по сути является обратным клапаном желудка, не пропускающим содержимого желудка обратно в пищевод. Это место перехода называется – кардиальная часть пищевода. При постоянном нарушении работы сфинктера, поступающая в пищевод пища растягивает пищевод. Ахалазия кардии составляет почти четверть всех заболеваний пищевода.

Эта болезнь затрагивает людей в возрасте 20-40 лет. У 8% заболевших первые симптомы появляются в детстве. Иногда эту болезнь называют кардиоспазм. Некоторые специалисты считают, что ахалазия и кардиоспазм это два разных заболевания. По их мнению, кардиоспазм – это непрекращающееся спазматическое уменьшение примыкания пищевода к желудку, выраженное затрудненным глотанием пищи.
Также имеется крикофаренгиальная ахалазия и похожее по названию заболевание как халазия кардии.
Особенности этих заболеваний:
- Ахалазия – это хроническое заболевание нервно-мышечного характера, сопровождаемое рвотой, ухудшением состояния органов пищеварения, затрудненной проходимостью пищи любой консистенции;
- Халазия, что это такое: совсем обратное заболевание. В результате частичного закрытия клапана между желудком и пищеводом, пища из желудка обратно проходит в пищевод, провоцируя кровотечения, эрозию, рвоту, изжогу.
- Крикофаренгиальная ахалазия – это нарушение работы нижнепищеводного клапана или привратника (пилорус), который находится между желудком и 12 – перстной кишкой.
Причины ахалазии
До настоящего времени врачами не определена основная причина возникновения данной болезни. Вот некоторые предположения:
- Наследственная болезнь нервных сплетений пищевода;
- Инфекционное поражение нервов;
- Нехватка витамина B1, B6, никотиновой кислоты;
- Стрессовые ситуации;
- Нарушение режима питания.
Симптомы заболевания
Это заболевание прогрессирует постепенно, однако со временем признаки проявляются все острее. Медики подразделяют признаки ахалазии на синдромы: синдром дисфагии, синдром регургитации, болевой синдром, астенический синдром. Рассмотрим их конкретнее:
- Затрудненное глотание и непроходимость пищи в желудок или дисфагия. Дисфагия – первоначальный и главный симптом болезни. Она может зарождаться внезапно, но в большинстве случаев, после перенесенного стресса, при быстром приеме пищи. Иногда болезнь появляется при употреблении теплой или холодной еды. Болезнь может возникать от приема жидкой и полужидкой еды, при этом твердая еда без труда проходит в желудок;

- Обратное движение пищи или срыгивание, называемое регургитация. Этот процесс наблюдается у многих заболевших ахалазией. В первичных этапах он наблюдается сразу после приема пищи. При увеличении (дилатации) пищевода регургитация пищевода наблюдается реже, но в больших количествах, с неприятным тухлым запахом. Регургитация может происходить во время сна (симптом «мокрой подушки»);
- Болевые ощущения в грудной области. Боль иногда чувствуется в левой стороне груди, похожая на боль сердца. На начальных этапах ахалазии боль чувствительнее из-за спазма мускулатуры пищевода. При увеличении пищевода боль становится тупой, а при воспалении слизистой пищевода (эзофагит) – острая. Если определен эзофагит, то появляется чувство тошноты, отрыжка и неприятный запах изо рта, слюнотечение;
- Потеря веса. Больные ахалазией мало едят, из-за боязни срыгивания и сопутствующих болей, как результат потеря веса. Это и есть астенический синдром.
Симптомы ахалазии часто усугубляются эзофагитом с кровотечением пищевода, нарушением целостности стенок пищевода. При чувствительном увеличении пищевода сдавливаются органы средней части грудины, что провоцирует тахикардию, чувство удушения, увеличение вен в шейной области. Из-за постоянной потери крови возникает анемия. Длительный эзофагит может перерасти в рак пищевода.
В зависимости от признаков заболевания имеется следующая классификация по степеням:
- 1 степень. Иногда наблюдается периодический спазм кардии, непроходимость пищи; пищевод не увеличен;

- Наблюдается стабильный сбой работы пищеводного сфинктера, небольшое расширение пищевода;
- Мышечные соединения низа пищевода покрываются рубцами, пищевод увеличивается в разы – супрастеническое расширение.
- Ко всему добавляется трансформация пищевода в виде буквы S, с воспалением сопутствующих органов.
Диагностика
При обнаружении вышеупомянутых симптомов необходимо обратиться к гастроэнтерологу. Он после осмотра направит больного на:
- Сдачу анализов крови и мочи;
- Рентген грудной клетки;
- Эндоскопию слизистой пищевода;
- Эзофагоскопию (измерение давления в просвете пищевода и клапана во время глотания и покоя).
Лечение ахалазии
 Лечат болезнь терапевтическим и хирургическим методами. На начальных этапах болезнь лечится с помощью лекарств, при надобности, для недопущения осложнений, осуществляется щадящее вмешательство. Примером является кардиодилатация, при которой в клапан пищевода вводится дилататор пищеводный – баллончик диаметром 3 см., в который подается воздух и под его давлением кардия раскрывается, увеличивается просвет. Эту процедуру производят в несколько этапов. Через несколько дней вводят баллончик уже чуть большего диаметра до 5см. Все это происходит с помощью обезболивающих медикаментов. Курс до 6 раз.
Лечат болезнь терапевтическим и хирургическим методами. На начальных этапах болезнь лечится с помощью лекарств, при надобности, для недопущения осложнений, осуществляется щадящее вмешательство. Примером является кардиодилатация, при которой в клапан пищевода вводится дилататор пищеводный – баллончик диаметром 3 см., в который подается воздух и под его давлением кардия раскрывается, увеличивается просвет. Эту процедуру производят в несколько этапов. Через несколько дней вводят баллончик уже чуть большего диаметра до 5см. Все это происходит с помощью обезболивающих медикаментов. Курс до 6 раз.
Еще один метод, при котором в кардиальный отдел вводится легкая сетчатая трубка, препятствующая смыканию кардии. Эта трубка имеет обратный клапан, для недопущения обратного попадания пищи из желудка в пищевод.
Из лекарств применяются спазмолитические и седативные, внутривенные (сульфат магния), внутримышечные – витамины группы B и др. Внутрь, перед едой, рекомендуется местная анестезия (новокаин, анестезин), нитриты.
Операция
При каких типах кардиоспазма показано хирургическое вмешательство:
- Если кардиодилатация не помогает;
- Имеется грыжа пищеводного отверстия диафрагмы;
- Сужение кардии с S–образным увеличением пищевода;
- Хроническое течение болезни с воспалением слизистой пищевода.
Одним из видов операции при кардиоспазме является эзофагокардиомиотомия. Суть ее: рассечение мышечной оболочки нижнего участка пищевода, с последующим формированием диафрагмального лоскута и подшивания его к мышечным краям пищевода. На поздних стадиях заболевания эзофагомиотомию применять не стоит, так как пищевод уже патологически изменен, сокращение его стенок слабое или отсутствует. Ввиду этого применяется полное удаление пищевода, с последующей пластикой желудочным трансплантантом.
Как проявляется ахалазия кардии у детей
У детей эта болезнь наблюдается очень редко и, в основном, после 5 лет. Проявляется рвотой во время или после еды, крике, плаче. Груднички срыгивают пищу и во время сна, кашляют ночью. Наблюдается затрудненное глотание пищи. Иногда болезнь у детей усугубляется бронхитом, пневмонией. Постоянное несоблюдение режима питания приводит к задержке роста ребенка, анемии.
Прогнозы. Осложнения
 Ахалазия кардии при отсутствии лечения может перерасти в рак пищевода и рак кардиоэзофагеального перехода (трубчатый участок желудка на 20мм. выше и ниже пищеводно-желудочного перехода). Рак кардиоэзофагеального перехода является более опасным, чем рак пищевода или желудка. Увеличенный пищевод при ахалазии давит на органы грудной полости, как результат – сердечно-сосудистые заболевания.
Ахалазия кардии при отсутствии лечения может перерасти в рак пищевода и рак кардиоэзофагеального перехода (трубчатый участок желудка на 20мм. выше и ниже пищеводно-желудочного перехода). Рак кардиоэзофагеального перехода является более опасным, чем рак пищевода или желудка. Увеличенный пищевод при ахалазии давит на органы грудной полости, как результат – сердечно-сосудистые заболевания.
Народные рецепты лечения
Лечение народными средствами помогает улучшить состояние больного. Вот некоторые рецепты:
- 100гр. Невысушенного корня женьшеня измельчаем, заливаем литром водки. Настаиваем месяц, постоянно взбалтывая. Фильтруем, принимаем по 30 капель трижды в день за 40 минут до еды. Курс – месяц.
- Мелко нарезаем сухие листья и стебли лимонника китайского, засыпаем несколько ложек в стеклянную тару. Заливаем это 200мл. спирта и убираем в темное прохладное место на 15 дней. Процеживаем и употребляем по 30 капель перед едой. Курс – месяц.
- Измельчаем 15гр. семян айвы, заливаем 400мл. кипящей воды. Кипятим на тихом огне 15 минут. Фильтруем. Пьем по 100гр. отвара 3 раза в день до еды.
В природе существует цветок, со схожим названием описываемой болезни – алоказия. Из листьев этого цветка изготавливают препараты снимающие спазмы желудка, повышающие иммунитет.
Диета
При ахалазии кардии больным необходимо строго соблюдать диету и режим питания:
- Тщательно пережевывать пищу, для облегчения проглатывания пищи, запивать жидкостью. Количество пищи должно быть небольшим. Следует питаться до 6 раз в день. Пища и напитки должны быть теплыми;
- После приема пищи не стоит наклоняться и принимать горизонтальное положение. Изголовье кровати необходимо приподнять, для предотвращения срыгивания пищи.
- Не есть жаренного, солёностей и копчёностей, острых приправ, соусов, свежего хлеба, кефира, хурмы, жирного мяса, варенной картошки, яблок. Ограничить употребление консервных продуктов. Надо питаться так, чтобы в пище содержались необходимые витамины (особенно группы В) и, чтобы она была полноценной.
Видео: Ахалазия

Общие сведения
Ахалазия кардии пищевода является хроническим заболеванием, которое характеризуется нарушением проходимости пищевода, вызванным отсутствием или недостаточностью рефлекторного расслабления нижнего сфинктера пищевода и формированием сужения пищеварительного канала перед желудком.
Заболевание сопровождается расширением выше расположенных участков и расстройством перистальтики, проявляющимся в виде хаотичных сокращений гладкой мускулатуры разной амплитуды.
Патогенез
Ахалазия кардии пищевода имеет 4 стадии:
- На первой стадии нарушение прохождения пищи непостоянное, оно вызвано кратковременным нарушением расслабления нижнего пищеводного сфинктера (кольцевой гладкомышечной структуры для регулирования прохода) во время акта глотания, а также умеренным повышением базального тонуса.
- На второй – повышение базального тонуса стабильное, а нарушения расслабления кардиального сфинктера при глотании более выраженные, при этом возникает умеренное расширение в пищеводе выше места спазма.
- Для третьей стадии характерно образование стеноза (сужения) в результате рубцовых изменений пищевода перед желудком, а также образованием выше кардии значительного расширения (минимум в 2 раза).
- На четвертой стадии S-образная деформация и выраженное рубцовое сужение вызывают осложнения – эзофагит и параэзофагит.
Халазия и Ахалазия
Нужно различать ахалазию и халазию.
Халазия кардии – это расширение кардиальной части пищевода, вызванное недоразвитием нервно-мышечного аппарата эзофагокардиального соединения либо выпрямления угла впадения пищевода в желудок – так называемого угла Гиса.
Главным проявлениям халазии кардии считается неспособность проглатывания плотной по консистенции пищи при отсутствии видимых препятствий и сужений пищевода.
Классификация
Ахалазия кардии бывает:
- субкомпенсированной, когда тонус стенок пищевода и его форма сохранены;
- декомпенсированной, отличающейся утратой стенками пищевода тонуса, а также его искривлением и значительным расширением выше места образования стеноза.
Причины
Происхождение заболевания до сих пор не выяснено, но ахалазия кардии как комплекс нейромышечных нарушений пищеводной трубки:
- может быть вызвана врожденными или приобретенными инфекционно-токсическими поражениями интрамурального нервного сплетения пищевода;
- возникает в результате комплексного влияния многочисленных факторов – психогенного воздействия, гиповитаминозов, генетической предрасположенности;
- возможна в результате аутоиммунного процесса.
Симптомы ахалазии пищевода
Клиническая картина развивается медленно, но основные симптомы неуклонно прогрессируют, к ним относят:
- Дисфагию – расстройство акта глотания, которое при ахалазии кардии пищевода отличается болями в грудине, а не в горле, затруднение проглатывания пищевого комка наблюдается на 3-4 сек., и может сопровождаться попаданием еды в носоглотку, осиплостью голоса, хрипотой и пр.
- Регургитацию(срыгивание) – пассивный возврат непереваренной пищи, которое усугубляется при переедании, а также в наклоненном, лежачем положении и во время сна.
- Боли в шеи, грудине и за грудиной (между лопатками) – они обычно вызваны спастическими сокращениями гладких мышц либо большим скоплением пищи в расширенном отделе пищевода.
- Изжогу, возникающую вследствие частичного переваривания пищевого комка непосредственно в расширении пищевода.
На более поздних стадиях заболевания (третьей и четвертой) наблюдается снижение массы тела при хорошем аппетите, вызванное осознанным ограничением в приемах пищи для предупреждения болей в грудине и при глотании. Кроме того, больной может испытывать тошноту, отрыгивать «тухлым», страдать от усиленного слюноотделения, неприятного запаха изо рта и других проявлений застойного эзофагита, развивающегося из-за остановки и разложения пищевого комка в расширении перед кардией.
Анализы и диагностика
Чтобы диагноз ахалазия кардии не был спутан с гастроэзофагеальной рефлюксной болезнью (ГЭРБ) и диафрагмальной грыжей необходимо провести:
- рентгенографию с контрастированием пищевода Бария сульфатом;
- манометрию, которая позволит оценить двигательные возможности глотки благодаря измерению волны давления, стенок пищевода, а также его сфинктеров;
- эндоскопию пищевода и желудка, тщательно изучая гастроэзофагеальный переход не расслабленного нижнего сфинктера пищевода;
- компьютерную томографию органов грудной клетки.
Лечение ахалазии пищевода
Стратегию лечения выстраивают, опираясь на особенности морфологических и функциональных изменений, а также на индивидуальные особенности пациента. Лечение может быть медикаментозным, как вид обструкции ахалазия кардии может быть также устранена при помощи временного рассасывающего стента, снабженного антирефлюксным клапаном.
Оперативные вмешательства применяются, если есть настоятельные рекомендации хирурга.
«>
