Важным органом желудочного и кишечного тракта в организме считается железа поджелудочная, ответственная за вывод ферментов и регулировку обмена углеводов. Патологии железы имеют определенный ряд симптомов, проявляемые в месте расположения, течении болевого и прилегающих проявлений. При этом большинство больных не имеют представление о том, какая деятельность возложена на поджелудочную железу, где находится и как болит, а также не способны опознать тревожные проявления, и не идут к врачу.

Где находится поджелудочная у человека
Железа является органом, предоставляющего выработку желудочного сока и требуемые ферменты. Отделения, продуцируемые ею, содействуют обработке белков с жирами. Кроме этого эндокринные железы, размещенные в клетках островков, фигурируют в обобщении — инсулина и глюкагона, участвующих в обменной процедуре углеводов и регулируют в крови уровень глюкозы.
Внешне орган представлен длинным дольчатым элементом, величина которого составляет 16-23 см.
Поджелудочная оснащена 3-мя зонами – головкой, телом и хвостом.
Где находится поджелудочная железа у человека? Место локализации тела за желудком, вблизи 12-перстной кишки, совмещаясь с ней при помощи протоков. Этой кишкой охватывается железа, образуя форму подковы, и непосредственно сближена с желчным протоком. Тело примыкает к задней стороне поверхности желудка и поперечно ободочной кишке, а хвост, к своду желудка и воротам печени и селезенки.
Где расположена поджелудочная железа при принятии человеком позиции лежа? Она опускается под желудок, потому ее так и называют – поджелудочная.

С какой стороны размещен центральный участок поджелудочной? Если посмотреть на то, как устроен человек со стороны позвоночника, то орган размещен на уровне где берет начало отдел позвоночника. С какой стороны находится хвостовая часть поджелудочной железы? Относительно области живота, то железа располагается чуть выше пупочного участка, примерно на 5 см, с левого бока под ребрами, примыкая к селезенке.
Функциональность органа
Как известно, расположение поджелудочной в организме человека горизонтальное, орган касается задней стороны желудка. Важнейшей функцией является выполнение работы эндокринной и экзокринной структур.
Эндокринная часть предполагает регулировку обмена углеводов в организме. Паренхима органа имеет островки Лангерганса, размещенных в хвостовом участке. В них присутствуют образования клеток, которые секретируют в кровоток глюкозу с глюкагоном.
Данные гормоны наделены противоположным воздействием.
- Глюкагон – увеличивает показатель сахара в кровеносной системе.
- Инсулин – снижает этот коэффициент.
Помимо этого органом выполняется важная роль в пищеварении. Он способен вырабатывать сок, который имеет непростую структуру из ферментов. Этими веществами осуществляется распад углеводов, белков, жиров.
Ферменты, вырабатываемые органом сначала неактивного типа. Их возбудимость развивается в 12-перстной кишке, куда они проникают по протокам.

Негативная обстановка неблагоприятно влияет на слизистую оболочку железы, потому для ее обеспечения органом вырабатываются специальные бикарбонаты, что является еще одной не менее важной деятельностью поджелудочной.
Питательные элементы способны расщепляться, только когда железа поджелудочная работает в нормальном режиме. Если по различным факторам в ней развивается воспаление или происходят иные изменения в работе, то ощущаются в поджелудочной боли неприятного течения и иные проявления болезни.
Как болит поджелудочная
Если больной ранее не встречался с патологиями органа, ему трудно будет распознать, что это именно боли в области поджелудочной железы. Специфика такого ощущения определяется локализацией повреждения железы, его типа и присутствия сопутствующих, либо первичных болезней, вызывающих развитие панкреатита.
Как определить, что болит поджелудочная? При патологии головки ощущается боль и дискомфорт посередине живота либо под правым ребром. Хотя железа расположена слева, местный процесс воспаления либо новообразование головки способно спровоцировать болевые ощущения справа. Когда поражается тело, то синдром боли отчетливо проявляется с левого бока от срединной границы, при патологии хвостовой области – боль охватывает левую сторону от пупка.
Патология в железе характеризуется расплеснутым опоясывающим болезненным дискомфортом в верхнем участке живота.

Какие боли при поджелудочной железе ощущает пациент.
- Ощущение приступов острой боли, внезапной, режущей или интенсивной ноющей, такая боль не имеет отношения к употреблению еды, проявляется, когда наблюдается острое течение воспаления.
- Ноющая болезненность, развивается, когда человек поест, стихает, если наклонится вперед. Такая боль характерна при хроническом воспалении, кистах, опухолевых образованиях.
- Нарастающая болезненность по окончании приема еды появляется, если закупорены протоки, повышено внутрипротоковое давление.
- Если нарушена работа желчного пузыря, болевой дискомфорт имеет острое течение, распространяющийся от верха на спину, под лопатку.
- Разрыв селезенки характеризуется чувствительностью и болью с левого бока вверху живота, синюшный цвет по кругу пупка.
- Любая из болей появляется среди ночи, когда поражена двенадцатиперстная кишка, осложнившиеся заболевание поджелудочной железы.
- Когда нарушена работа кишечника появятся боли, которые будут проявляться в любом участке брюшины, а также диарея, запор, выделения крови либо слизь в каловых массах.
- Болезненность в районе желудка возникает вверху с левого бока, она ноющая, препровождается тошнотой и рвотой.
- Панкреатические колики возникают, если у пациента камни в органе.
Когда атрофируется функциональная ткань поджелудочной и прогрессирует ферментативная неполноценность, выраженность болевого чувства уходит. Синдром боли ноющего тупого проявления сменивается коликами без точного расположения.

Боли в районе железы способны отдавать во многие участки тела:
- половина грудиной клетки с левого боку;
- загрудинный и эпигастральный участок;
- левая верхняя конечность;
- лопатка;
- поясница;
- нижняя челюсть.
Иногда чувство боли развивается сразу по всей области брюшины.
Причины болезни поджелудочной кроются:
- в бесконтрольном распитии алкоголя;
- наследственности;
- при отравлении организма;
- при патологиях вирусного и инфекционного проявления;
- поражения паразитами и грибком.
Выявить фактор без посещения врача и отдельных исследований нереально, ведь патологии поджелудочной часто принимаются за хроническое состояние органов — сердца, спины, почек и не диагностировать своевременно.
Симптомы и признаки патологий
При изменении деятельности поджелудочной развивается множество признаков. Основные симптомы при болезни поджелудочной железы у мужчин и женщин следующие:
- чувство болезненности – чувствуется с правого бока либо имеет опоясывающее течение;
- изменяется прием еды;
- больного тошнит, он рвет;
- понижается масса тела;
- наблюдается вздутие, запор, диарея;
- непроходимость кишечника;
- изменяется цвет кожного покрова – он бледнеет, становится желтушным.
У женского пола симптомы при проблемах с поджелудочной железой в качестве болевого чувства способны охватывать как эпигастральную зону, так и иные участки тела. К примеру, когда панкреатит проходит в острой фазе, то нередко встречается симптом одергивания языка.
Признаки заболеваний поджелудочной железы у женщин проявлены смягченнее, поскольку они с разумом следят за своим рационом, редко выпивают спиртные напитки.

Признаки острого типа панкреатита проявляются внезапными болями, дрожью, увеличением показателя температуры. Зачастую с подобными проявлениями сталкиваются мужчины среднего возраста. Если говорить об остром рецидивирующем панкреатите, то его симптомы идентичные острому течению, только их различить намного проще. Подвержен болезни больше мужской пол средней возрастной категории.
При хроническом типе панкреатита болевой синдром периодический, ноющий, с опоясывающим проявлением, наблюдается изменение пищеварительных явлений, если происходят погрешности в диетическом столе. Зачастую заболевание фиксируется у женщин средних и пожилых лет. Когда хронический панкреатит обостряется, то увеличивается частота приступов, усиливается боль, больного тошнит, утрачивается желание кушать. Проблема свойственна как мужчинам, так и женщинам в возрасте средних и пожилых лет.
Взаимосвязь симптомов с характером поражения
Когда снижается работа железы, это отображается на работе пищеварения. В случае недостатка липазы у больного изменяется оттенок и насыщенность кала. Вследствие чрезмерного выведения жировых элементов, экскременты обретают желтый, оранжевый цвет, маслянистый вид.
Нехватка амилазы характеризуется изменением процедурой поглощения продуктов, богатых на углеводы. Стул больного имеет рыхлую, водянистую структуру, по объему превышает норму.
Недостаток трипсина ведет к росту объема в экскрементах соединений азота. Кал больного кашицеобразный, с содержанием белковых волокон, зловонный. Приводит к развитию анемии.

Дефицит производства глюкагона меньше всего отражается на состоянии организма. При необходимости нехватка глюкозы в кровеносной системе дополняется надпочечниками.
На осмотре врачом очень важно рассказать какие боли при поджелудочной железе ощущает пациент, где болит поджелудочная железа. Это позволит правильным образом выставить диагноз и выяснить фактор болезненного явления.
Патологические последствия отдельных симптомов
На фоне изменения процедуры распада потребляемых продуктов, в организме появляется недостаток микроэлементов и витаминов.
Пациент сталкивается с такими проявлениями:
- выпадение волос;
- пересушенность покрова кожи;
- утрата массы тела;
- ломкость ногтевой пластины.
Когда непереваренные фрагменты продуктов проходят в толстую кишку, происходит образование газов и учащается дефекация. Изменение работы островковых клеток, которые продуцируют гормоны, характеризуется понижением показателя сахара и формирование первоначального этапа диабета.

При изменении отхода ферментов из органа, наблюдается расстройство тканей поджелудочной, они раздражаются и становятся отечными.
Практически при любой патологии желудка виновником является хеликобактер пилори. При поглощении питательных элементов эти паразиты повреждают слизистую и ведут к формированию эрозии, воспалениям органа, таким как колит, аппендицит, дисбактериоз. Помимо этого микробы способны повреждать протоки печени, железы, что приводит к формированию панкреатита, желчекаменной болезни. Больной ощущает болезненность, у него повышается утомляемость, нарушается аппетит, появляется аллергия.
На какие заболевания указывает боль
Основной проблемой заключается в том, что признаки, которые характерны для болезней железы, свойственны и противоположной вариацией заболеваний. Это нередко ведет к постановлению неверного диагноза и прописыванию неточной терапии. Потому, когда болит поджелудочная железа, причины патологии выявлять на этапе развития проблемы.
Важно знать, может ли болеть поджелудочная железа, если снижается ее работа и какие при этом возникают заболевания.
- Острый период панкреатита – отражается воспалением железы, проявляясь болями, диареей, ощущением как будто распирает под ребрами, тошной.
- Поражение органа хронической формы – болевой дискомфорт менее интенсивный, появляется во время переедания, приема алкоголя, жирных и раздражающих орган продуктов.
- Неполноценность ферментативного течения – болезнь проявляется в изменении оттенка и объема экскрементов, моча темнеет, больного тошнит, ощущается избыточное переполнение желудка, утрачивается вес.
- Наличие камней в органе проявляется жгучей болью вверху брюшины, рвотой с желчью, тошнотой, увеличивается жирность кала, повышается отделение слюны.
- Рак поджелудочной – при злокачественном образовании у больного утрачивается аппетит, болит под ребрами, изменяется цвет кала и мочи, он быстро худеет, также наблюдается гормональный дисбаланс.
- Сахарный диабет 1 типа – характеризуется сильной жаждой, увеличение аппетита, частым мочеиспусканием.

Любая болезнь, которая привела к дисфункции органа, ведет к серьезной опасности как пищеварительной системы, так и жизни больного.
Что делать если болит поджелудочная железа
Важно понимать, что самовольно поставленный диагноз, также как и терапия, нанесет вред здоровью.
При этом важно знать, как лечить поджелудочную железу для облегчения самочувствия в домашней обстановке. Болезненность, которая имеет тупой, ноющий характер устраняется постепенно. Чаще всего болевой дискомфорт возникает вследствие перегрузки органа.
Чтобы снизить нагрузку следуйте рекомендациям.
- Убираются жирные блюда из рациона.
- Следовать дробного питания.
- Исключить распитие спиртного, курение.
- Если есть лишний вес, снизить его.
- Во время еды в дополнение пить Панкреатин.

Чем лечится поджелудочная железа, когда болит живот? В качестве лечения препаратами, если растет боль в животе, назначают средства:
Данные лекарства принимать без рекомендации врача недопустимо.
Если случилась болевая вспышка, проявляемая острым течением под ребром, необходимо сразу вызывать доктора. Чтобы избавиться от боли в брюшине, рекомендованы немедикаментозные методы.
- Принять коленно-локтевую позицию, благодаря чему уменьшится давление органа на зону солнечного сплетения.
- К брюшной полости прикладывать холод, что позволяет снизить активность железы.
- Физической активности быть не должно.
Запрещено при вспышке питаться, пить и употреблять препараты, обезболивающего характера.

Диагностические мероприятия
При наличии в поджелудочной железе боли диагностика подразумевает визуальный осмотр пациента на предмет определения оттенка слизистых и кожи, опроса больного. А также ощупывается болевая зона.
Врач скажет, что делать при болях поджелудочной, назначит требуемые анализы.
Благодаря лабораторным исследованиям устанавливается концентрированность содержания глюкозы, ферментов, инсулина, белка.
Из аппаратных методов диагностики проводят:

Диета при заболеваниях
Когда болит поджелудочная железа лечебный курс не обходится без диетического питания. Для повышения эффективности терапии потребуется:
- Не переедать, суточная норма разделяется на 5-6 приемов;
- Питание, когда болит поджелудочная железа раздельное, не рекомендовано есть белковую и углеводную еду;
- Не есть продукты, которые негативно сказываются на работе органа. При заболеваниях железы стол №5 является наиболее приемлемым.
Относительно диеты и питания, а также отдыха будут полезны советы диетолога, который поможет в этом вопросе индивидуально.
Перечень продуктов, что можно на десерт при болезни органа.
- Разные помадки, домашние десерты.
- Несдобная выпечка, сухое печенье.
- Орехи в сахарном песке.
- Цукаты.
- Мармелад, зефир, пастила.
- Повидла, джемы, варенье.
В таких сладостях минимум концентрации вредных жиров, при этом допустимо есть их не больше 50 грамм в день.

Из незапрещенных продуктов, когда мучают боли в поджелудочной железе, выделяют:
- мясо, рыбу, птицу нежирных сортов;
- вареные, тушеные овощи, фрукты, ягоды, очищенные от кожицы;
- компоты, отвары, морсы, чаи;
- кисломолочная продукция употребляется лишь с минимальным процентом жирности и со свежими сроками годности;
- неразбавленное молоко и яйца запрещены в употребление.
Также стоит исключить потребление копченостей, соленья, острую, жирную еду, сдобу, специи и пряности.
Помимо того, что для лечения используются медикаментозные средства, устранить боль способна народная медицина и питание, при условии, что народные методы будут оговорены с врачом. При совместном применении данных способов восстанавливаются пораженные участки, и улучшается работа органа.
Чтобы вылечить поджелудочную железу нужно непременно обращаться к медикам и не заниматься самолечением, что приведет к последствиям.
Развитие острой либо хронической формы панкреатита, характеризующегося как распространение воспалительных процессов в полости поджелудочной железы, способствующих снижению работоспособности данного органа, вплоть до его полного отказа, зачастую сопровождается клиникой в виде боли, имеющей в большинстве случаев, острый характер течения. Именно симптомы боли при панкреатите являются первопричиной значительного ухудшения общего самочувствия пациентов с данной разновидностью патологии, а также располагающим фактором для непременного посещения врача. В материалах представленного обзора подробнее разберемся с тем, есть ли боли при развитии панкреатита, механизм образования болевой симптоматики, место ее локализации и характер проявления, а также возможные способы купирования болевого синдрома в домашних и стационарных условиях.
Как возникают болевые симптомы при панкреатите
Острая либо тупая боль поджелудочной, является характерным признаком развития панкреатита, возникающего на фоне следующих причин:
- холецистита, развивающегося в полости желчного пузыря;
- язвенного поражения желудка либо двенадцатиперстной кишки;
- злоупотребления алкоголесодержащей продукции, особенно у мужчин.
Механизм развития болезненности при панкреатическом поражении поджелудочной железы заключается в прогрессировании следующих патологических нарушений в полости данного органа, возникающих под патогенным влиянием развивающегося воспаления:
- развитие ишемии железы, характеризующееся как нарушенный процесс микроциркуляций в тканевых структурах;
- обструктивные нарушения в полости панкреатических протоков;
- развитие дистрофических изменений под действием воспалительного процесса.
Развитие того или иного нарушения в железе зависит от характера болезни. При течении острого панкреатита интенсивно развиваются изменения в полости пораженной железы, обладающие воспалительным характером, что способствует проявлению всей соответствующей данным процессам классической симптоматики, выражающейся:
- формированием боли;
- появлением отечности;
- нарушением функциональности;
- образованием покраснения.

Образование отека, вызванного избыточным скоплением жидкости, способствует развитию дополнительного негативного воздействия в виде сдавливания тканевых структур железы. Развитие же дистрофических изменений и нарушений некротического характера может проявляться, как отдельными очагами поражения поджелудочной, так и прогрессированием тотальной формы панкреонекроза. Развитие подобных патологий в полости железы ведет к нарушению целостности долек паренхимы.
Это способствует выводу панкреатических ферментативных компонентов за пределы анатомических пазух панкреатического протока, поэтому проявление болей при панкреатите становится еще интенсивнее, принимая клиновидный характер, под воздействием чего может возникнуть патологическое нарушение функциональности почки, печени и других паренхиматозных органов и тканей, а также болевой шок.
Развитие воспалительных нарушений в железе при течении хронической формы поражения паренхиматозной железы сопровождается менее интенсивными болезненными проявлениями. После того, как железа начинает воспаляться, активизируются процессы по замещению железистых тканевых структур на соединительные ткани и развитие ишемических процессов. В некоторых районах органа начинают образовываться кисты и участки с обызвествлением. Результатом течения данных нарушений является сдавленность жизнеспособных зон железы, а также нарушение оттока панкреатических ферментов и повышение интенсивности болезненных ощущений.
Затяжная форма хронической разновидности панкреатического заболевания характеризуется развитием аллодинии, то есть возникновением болевого синдрома при воздействии легких раздражителей.
В период вынашивания ребенка у женщин панкреатическое поражение поджелудочной может возникнуть на фоне желчекаменной патологии, неправильного приема витаминных комплексов и повышения уровня холестерина в составе крови. Вероятность развития данной патологии возрастает с началом каждого триместра беременности, поэтому на последних сроках, более чем в 50 % случаев у будущих мамочек выявляется данное заболевание.
Симптоматические признаки такой разновидности панкреатита схожи с признаками токсикоза и лишь после первого появления ноющих болей либо покалывания, которое может отдавать везде по всему организму: в спину влево, в пах, в левую ногу, в левую руку, врачи назначают больной дополнительные процедуры диагностирования.
Характеристика и локализация боли
Если начинает болеть левый бок поджелудочной, то каждый человек должен знать, что необходимо делать и куда обращаться за соответствующей помощью. Появление тупой либо острой боли в зоне эпигастрия является неотложным поводом для срочного посещения врача гастроэнтеролога, проведения полной диагностики и назначения соответствующего лечения.
Характер проявления и область локализации болезненных ощущений при развитии панкреатического поражения поджелудочной железы являются индивидуальными показателями, которые также зависят от формы заболевания.
Характер боли при остром панкреатите
При прогрессировании острого панкреатического заболевания возникают боли в области поджелудочной железы после еды, особенно если эта еда слишком жирная, острая, или соленая. Дальнейшее прогрессирование патологических процессов в полости пораженного органа способствует увеличению интенсивности болезненности.
При возникновении боли, пациент начинает метаться в поиске того положения тела, которое смогло бы облегчить общее самочувствие. Но, никакие позы, ни позиция эмбриона, ни на боку, ничего не смягчает характер болей. Локализуются боли в верхней части живота, в большинстве случаев, это может быть зона левого либо правого подреберья. В некоторых случаях, болезненность при развитии острого панкреатита может иметь характер проявления, схожий с клиническими проявлениями стенокардии.
Выражаются они жгучим ощущением в загрудинном пространстве с отдачей в зону спины, руки и нижней части челюстного сустава с левой стороны.
Характер болей при хроническом панкреатите
Для хронической формы панкреатического заболевания у взрослых людей характерно проявление неопределенной болезненной симптоматики, которая может иметь различную локализацию и интенсивность проявления. Она может просто покалывать, давить, тянуть и проявляться в виде острых приступов в разное время суток, как днем, так и ночью. Боль может возникнуть:
- в левом боку с отдачей в зону поясницы с левой стороны;
- в зоне подреберья справа либо слева, с опоясывающим характером;
- в области нижней области грудины;
- в спине;
- в верхнем либо среднем отделе живота.

Стоит также отметить, что при хроническом заболевании болезненные симптомы обладают схваткообразным характером с различной интенсивностью.
Не стоит забывать о том, что возникновение болей при хроническом течении панкреатита напрямую зависит от рациона питания и употребления запрещенных продуктов, обладающих раздражающим воздействием на слизистые поверхности ЖКТ, спустя 30-40 минут.
Поджелудочная железа болит после еды, а именно, при употреблении продуктов питания с высоким процентом жирности, остроты или соли, а также распития алкоголесодержащих либо газированных напитков, а также маринованных, или копченых продуктов.
Болеть на голодный желудок железа может крайне редко. После улучшения общего самочувствия, спустя какое то время, вновь может возникнуть резкая боль в подреберье с большей интенсивностью.
Некоторые пациенты задаются вопросом: «Почему внезапная боль при панкреатите может также внезапно проходить?».
В тех случаях, когда болезненные ощущения с высокой интенсивностью резко прекращают свое проявление и состояние пациента быстро нормализуется, это может послужить поводом не для радости, а для проведения дополнительных диагностических процедур. Это обосновано тем, что при таком характере выражения болезненности может прогрессировать некротическое поражение поджелудочной железы.
Диагностика боли
При возникновении колики, либо острых и давящих болей в области эпигастрия у пациента, назначаются следующие диагностические процедуры:
- сдача анализов крови на клиническое исследование, при котором выявляется повышенный уровень СОЭ, и другие признаки, свидетельствующие о развитии воспалительного процесса;
- сдача анализов крови на биохимическое исследование, при котором определяется концентрация панкреатических ферментов, таких как трипсин, амилаза и др.;
- сдача анализов мочи и кала;
- УЗИ брюшной полости;
- Рентген брюшины;
- Прохождение эзофагогастродуоденоскопии;
- Прохождение эндоскопической ретроградной холангиопанкреатографии;
- МРТ либо КТ.

Также проводится пальпаторная диагностика полости живота, во время которой пациент отмечает те зоны, при надавливании на которые, ему становится больно.
Точки и зоны пальпации
Поджелудочная железа является довольно крупным органом, состоящим из трех отделов:
- крючкообразной головки;
- призмообразного тела;
- чуть загнутого вверх хвоста.
При панкреатическом поражении данного органа, как уже было сказано, сначала поджелудочная болит в левом боку, а после этого начинают проявляться и другие клинические признаки патологии, в виде тошноты, рвоты, подъема температуры, появлением головной боли, нарушения стула, снижении и потери аппетита, запора или поноса. Пациент начинает часто ходить в туалет именно ночью. Развивается кишечная колика на фоне нарушенных процессов пищеварения в полости кишечника, появляется отрыжка. Нередко могут появляться тянущие боли в низу живота.
Точки и зоны пальпации пораженного органа помогают определить характер и разновидность патологического процесса. Для этого проводится прощупывание следующих точек:
- Точки Дежардена, расположенной чуть выше и правее пупочной ямки на 3 см.
- Точки Мейо-Робсона, расположенной в левом квадранте полости живота. Появление болей в этой точке, означает поражение хвостовой части железы и развитие хронической либо острой формы панкреатической патологии.
- Точки Губергрица, находящейся с левой части живота напротив точки Дежардена.
- Точки Кача, расположенной в зоне окончания прямой мышцы в зоне живота.
- Точки Мале-Ги, которая находится в зоне подреберья, левее от прямой мышцы живота.
Но, для постановки точного диагноза во внимание берутся результаты всех проведенных диагностических процедур.
Как снять боль в домашних условиях
При развитии острой деструктивной формы панкреатической патологии, внезапно исчезнувшие болезненные симптомы, могут стать отличительным признаком негативных последствий. Клиника острого живота может быть правильно оценена только специалистом хирургического профиля в естественном виде. Это значит, что при приеме медикаментозных средств с обезболивающим эффектом, происходит притупление остроты болевых симптомов, на фоне чего поставить правильный диагноз довольно сложно. Так, что необходимо делать, или принять при образовании резких болей сбоку, или в области подреберья? И сколько может длиться панкреатический приступ?
При приступе острого панкреатического недуга дома, или на работе, можно избавиться от болей при помощи выполнения следующих действий:
- Обеспечить полный покой пациенту, исключив совершение резких движений.
- Локализовать холод, где с наибольшей силой выраженности проявляются боли, в виде грелки либо пластиковой бутылки со льдом.
- Исключить ненадолго употребление всех продуктов питания, по крайней мере, до приезда скорой помощи, разрешено лишь дробное щелочное питье по 1/3 стакана через 40-45 минут.
Если на протяжении часа, после приема обезболивающих препаратов, в виде таблеток, боль не утихает, то необходимо сделать инъекцию с раствором Но-шпы либо Папаверина.

Принимать сильные препараты с обезболивающим эффектом не рекомендуется, возможен прием лишь ненаркотических обезболивающих лекарств до приезда бригады медиков.
Обезболивающие препараты
Для снятия панкреатической боли рекомендуется использовать следующие препараты анельгитирующего спектра действия:
- таблетки парацетамола;
- препарат ибупрофена;
- диклофенак.
Дозировка подбирается с учетом индивидуальных особенностей организма пациента. Начинать лечить необходимо с минимального уровня приема медикаментов, с постепенным увеличением дозы.
В крайних случаях при выраженном болевом синдроме и чрезвычайной недостаточности лечебного эффекта от вышеуказанных препаратов, может применяться потенцирование эффектов НПВС при помощи транквилизаторов и препаратов нейролептического действия.
Хроническую форму панкреатита необходимо лечить комплексной терапией, включающей в себя следующие разновидности групп медикаментозных средств.
Фермент панкреатин, способствующий оказанию поддержки и улучшения процессов пищеварительного тракта, а также снижения функциональной нагрузки на пораженную паренхиматозную железу, что способствует устранению приступов боли либо уменьшению их интенсивности проявления.
Гормон соматостатин
Данное вещество обладает уникальным свойством снижения чувствительности человека к болезненным симптоматическим признакам. Обладает мощнейшим эффектом с высокой продолжительностью.
Стоит отметить, что список противопоказаний и побочных эффектов у данного компонента довольно широк. Поэтому его назначение проводится в индивидуальном порядке с учетом всех особенностей организма каждого пациента.
Разработан, также дженерик данного гормона, обладающий тем же эффектом, именуемый как Октреотид.
Блокаторы Н2-гистаминовых рецепторов
Снизить уровень функциональной нагрузки на железу можно также при помощи ингибитора протонной помпы либо применения блокаторов Н2-гистаминового рецептора, наиболее популярным из широкого списка которых, является препарат Фамотидин с минимальным перечнем побочных реакций и способностью улучшения качества крови. Данный препарат сводит к минимальному уровню секреторную функцию поджелудочной, что дает возможность максимального ее восстановления.
Снятие боли в условиях стационара
Госпитализация пациентов в больницу, в условия стационара проводится в тяжелых случаях при остром панкреатическом приступе либо резком обострении хронической патологии. Для устранения болевого синдрома могут применяться препараты наркотического спектра действия, наиболее эффективными среди которых, являются:

Более того, данные препараты могут комбинироваться со средствами нейролептического, транквилизационного и антидепрессивного действия, которые способствуют усилению фармакологического действия друг друга.
После того, как пройдет вся болезненность, пациенту назначается специальная диета со столом №5.
Профилактика и последствия
Профилактика панкреатической патологии заключается в соблюдении следующих аспектов:
- полное исключение алкоголесодержащей и табачной продукции из жизни пациента;
- своевременное обращение к врачу при появлении первой неприятной симптоматики в зоне эпигастрия;
- организация правильного и сбалансированного рациона питания;
- ведение здорового образа жизни;
- совершать вечерние прогулки перед сном;
- исключение ночных перекусов;
- исключение перееданий и голодовок;
- своевременное лечение всех патологических нарушений в области ЖКТ.
При соблюдении всех вышеуказанных аспектов и рекомендаций лечащего врача, каждый пациент сможет ощутить себя полным сил, здоровья и прожить еще не мало счастливых лет.
Воспаление поджелудочной железы всегда сопровождается спазмом. У человека, страдающего хронической формой патологии, появление боли при панкреатите является первым сигналом о начале обострения. Эти ощущения могут быть сильными. Для их устранения применяются различные группы медикаментов. Пациента с обострением хронического панкреатита госпитализируют.

Нарушения в работе желудочно-кишечного тракта негативно отражаются на состоянии здоровья человека.
Причины возникновения
Воспаление поджелудочной железы иногда обусловлено наследственным фактором. Но чаще патология является результатом неправильного образа жизни. Алкоголь, тяжелая пища и отсутствие регулярных физических нагрузок вызывают развитие различных болезней.
Поджелудочная железа соединена с тонким кишечником особыми протоками. Через них проходят ферменты, вырабатываемые для расщепления пищи. Если наблюдается врожденная или приобретенная патология строения протоков, то процесс нарушается. Пища не переваривается полностью, частично скапливается в железе и желудке.
Панкреатит связан с невозможностью желудочно-кишечного тракта переварить отдельные виды продуктов. Когда ферменты не справляются с функцией расщепления пищи, она не усваивается. Это чревато тем, что системы органов не получают все микроэлементы, которые необходимы для поддержания нормальной жизнедеятельности. Остатки непереваренных продуктов не выводятся в кишечник и провоцируют воспалительный процесс, сопровождающийся болевыми ощущениями.
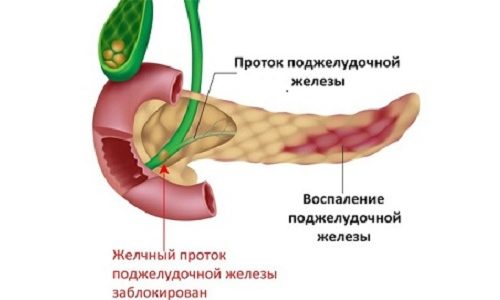
Из-за патологии строения протоков процесс пищеварения нарушается. Пища скапливается и провоцирует воспаление поджелудочной железы.
При панкреатите различное количество ферментов может попадать в органы и разрушать их ткани. Повреждение слизистых оболочек сопровождается характерной болью. При воспалении поджелудочной железы наблюдается сильный отек тканей внутренних органов. Сдавливание стенок провоцирует неприятные ощущения. Запущенный хронический панкреатит приводит к некрозу тканей, что тоже не проходит бесследно для самочувствия.
Воспалительный процесс провоцирует образование кист, свищей и мелких язв на самой железе и на прилегающих органах. Такие патологические изменения при панкреатите всегда сопровождаются болью.
Симптомы
Признаки обострения болезни у женщин одинаковы с ее проявлениями у мужчин. Панкреатит характеризуется сильными болевыми ощущениями в области эпигастрия и других зон брюшной полости.
К симптомам обострения патологии поджелудочной железы относится:
- повышенный метеоризм;
- вздутие живота.
Скопление желчных кислот провоцирует возникновение горечи во рту. Если болезнь протекает тяжело, то и у взрослого, и у ребенка начинается обильная рвота, отмечается расстройство желудка. В редких случаях при сильном повреждении тканей поджелудочной железы возможно резкое повышение температуры, которое сопровождается ознобом и лихорадкой. В этом случае боль распространяется по всему телу, отдает в поясницу, верхние и нижние конечности и шейный отдел позвоночника.




Если обострение панкреатита происходит регулярно, то болезнь оказывает влияние на массу тела. Пациенты резко теряют в весе. Это связано с тем, что продукты, поступающие в ЖКТ, не усваиваются, а вызывают патологические процессы во внутренних органах, вплоть до гниения и некроза тканей.
Какая боль
Характер спазма при остром и хроническом панкреатите отличается интенсивностью. В первом случае приступ не проходит через короткое время. Человек испытывает сильные боли, которые невозможно терпеть без приема медикаментов.

Человек испытывает сильные боли, которые невозможно терпеть без приема медикаментов.
Хроническое течение заболевания отличается различным проявлением симптомов. Характер и интенсивность болевых ощущений связаны:
- с частотой ремиссий и обострений;
- степенью повреждения тканей поджелудочной железы;
- образом жизни пациента.
Постоянные спазмы при остром панкреатите снимают в условиях стационара. Иногда люди, страдающие панкреатитом, испытывают «голодные» боли. Самочувствие резко ухудшается утром до принятия пищи. Такой синдром бывает при язве. Эта патология иногда является сопутствующей при панкреатите, поскольку развивается на его фоне.

Люди, страдающие панкреатитом, испытывают «голодные» боли. Самочувствие ухудшается утром до принятия пищи.
Спазм может проявляться в ночное время в виде тупой или ноющей боли. Особенно часто это состояние возникает у пациентов, которые не придерживаются строгой диеты или плотно едят перед сном. Ослабленная поджелудочная железа не может полностью переварить пищу, а ночью все процессы в организме замедляются. Это создает дополнительную нагрузку на поврежденный орган и провоцирует спазмы.
В период обострения хронического панкреатита пациенты отмечают, что тупая опоясывающая боль возникает после приема пищи. Если человек употреблял запрещенные при воспалении поджелудочной железы продукты, то негативные ощущения усиливаются.
Жгучие резкие спазмы — повод незамедлительно обратиться за медицинской помощью.
Сколько длится
Боль при панкреатите иногда напоминает симптомы других заболеваний. Однако некоторые проявления позволяют отличать спазмы, связанные с патологией поджелудочной железы. Несмотря на то что боль распространяется на различные участки тела, при панкреатите она усиливается только при пальпации живота.
Несмотря на то что боль распространяется на различные участки тела, при панкреатите она усиливается только при пальпации живота.
Спазмы чаще всего начинаются после еды. Они длятся непрерывно. Когда речь идет об обострении панкреатита, болевые ощущения невозможно снять без медицинской помощи. Длительность приступа определяют по возникновению вторичных симптомов, которые проявляются через 2 часа после начала острой фазы.
Непрерывная рвота с желчью, жидкий стул, кислый привкус, озноб и высокая температура на фоне сильных постоянных болевых ощущений в области эпигастрия, спины и грудины — повод для немедленной госпитализации пациента с диагнозом острый панкреатит. Снять приступ в домашних условиях невозможно.
Где болит при панкреатите
Локализация спазмов при воспалении поджелудочной железы зависит от того, какая часть органа повреждена. Сами пациенты часто не могут точно указать на участок тела, где боль проявляется острее. Однако медики утверждают, что главный источник спазма находится в области эпигастрия. А точки, куда отдает боль, могут быть различными.
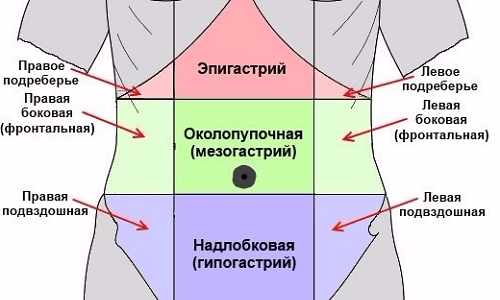
Медики утверждают, что главный источник спазма находится в области эпигастрия.
Такая особенность течения болезни объясняется расположением поджелудочной железы. Она находится за желудком, ближе к области поясницы. Вокруг органа сосредоточено несколько крупных сплетений нервных корешков, в том числе и спинномозговые участки. Воспалительный процесс охватывает прилегающие области. Отек тканей способствует тому, что поджелудочная железа давит на нервные окончания. Поэтому спазм распространяется на различные участки тела.
В заднем проходе
Если обострение хронического панкреатита характеризуется средней степенью тяжести и сопровождается такими симптомами, как вздутие живота, диарея или запор, то боль может отдавать в область промежности. В сложных случаях пациент не может сидеть из-за интенсивности спазма.
Непереваренные кусочки пищи провоцируют развитие воспалительного процесса в заднем проходе. Человек испытывает усиление боли во время испражнений и после дефекации.
Межреберная невралгия
Повреждение тканей поджелудочной железы в области хвоста панкреаса приводит к развитию болевых ощущений в нижней левой части брюшины. Спазм напоминает невралгию. Орган отекает и сдавливает нервные окончания. В результате боль концентрируется в левом подреберье.
Если очаг воспаления при панкреатите локализован в области головки железы, то спазм распространяется в правой части брюшной полости. Его интенсивность зависит от масштаба повреждений органа и наличия сопутствующих заболеваний. Но главный участок болевых ощущений расположен в правом подреберье.
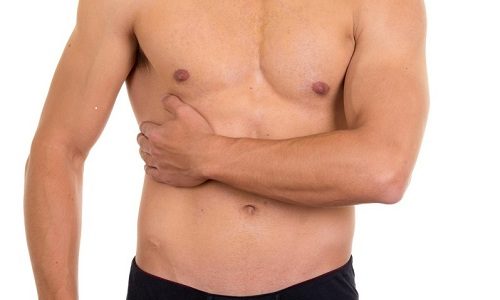
Если очаг воспаления находится области головки железы, то спазм распространяется в в правое подреберье.
Иногда пациенты жалуются на тяжесть и спазмы в груди, напоминающие последствия стенокардии. Однако сердечная боль имеет волнообразный характер. Короткие периоды обострения сменяются минутами облегчения. При панкреатите спазм отличается непрерывной интенсивностью. При пальпации в области брюшины ощущение усиливается. Поэтому опытный врач сразу распознает воспаление поджелудочной железы при осмотре пациента.
В пояснице
Непосредственный очаг воспаления при обострении хронического панкреатита расположен таким образом, что иррадиация боли возможна в любой орган брюшной полости. Спазм носит опоясывающий характер. Возникает сдавливание спинномозговых корешков. Боль распространяется на поясницу, в область крестца и промежность.
Если пациенту еще не был поставлен диагноз панкреатит, то появление спазма можно принять за проявления заболеваний почек.
В области живота
Эпицентром болевых ощущений является область брюшной полости. Воспаление головки поджелудочной провоцирует негативные проявления в правом боку. Наличие камней и кист в верхней части железы усиливает эти симптомы.
Непереваренная пища частично может оставаться в желудке, раздражая его. Сопутствующим заболеванием панкреатита является гастрит. Нередко у пациентов диагностируют дискинезию желчевыводящих путей, язву двенадцатиперстной кишки и холецистит.
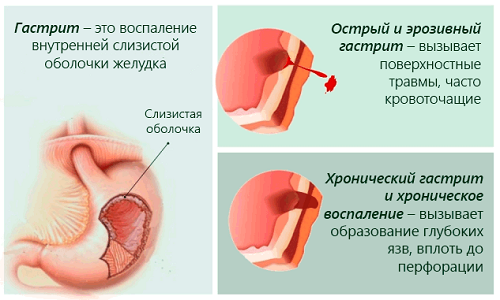
Сопутствующим заболеванием панкреатита является гастрит.
Острый приступ панкреатита характеризуется спазмами в левом боку, когда поражена хвостовая часть поджелудочной железы и прилегающая клетчатка. Боль отдает в низ живота. Состояние пациента усугубляется тем, что скопление плохо переваренной пищи способствует развитию гнилостных процессов в кишечнике. Это грозит обширным воспалительным процессом и создает угрозу инфекционного заражения.
В ногах
Общее ослабление и истощение организма на фоне постоянного болевого синдрома в период обострения панкреатита провоцирует распространение неприятных ощущений во всем теле. Вымывание кальция и других микроэлементов способствует развитию заболеваний нервной системы и опорно-двигательного аппарата.

При панкреатите может развиться мигрень.
Пациенты жалуются на сильные мигрени. У людей, страдающих панкреатитом, часто болят суставы. Сосредоточение неприятных ощущений наблюдается в области колена и локтевых сгибов.
Как и чем снять боль
Обострение хронического панкреатита и тяжелая форма этого заболевания опасны для жизни. При появлении первых симптомов патологии следует немедленно обратиться к врачу. В домашних условиях снять приступ невозможно. Однако облегчить состояние пациента до приезда бригады скорой помощи необходимо.
Если человек не совсем уверен в том, что болевой синдром связан с воспалением поджелудочной железы, то самостоятельно принимать спазмолитики не стоит. Действие лекарств ослабит неприятные ощущения, и врач может ошибиться при постановке диагноза, поскольку в большинстве случаев обострение хронического панкреатита определяется при осмотре путем пальпации брюшной полости.

Если человек не совсем уверен в том, что болевой синдром связан с воспалением поджелудочной железы, то самостоятельно принимать спазмолитики не стоит.
Частичное купирование боли происходит, когда пациент занимает горизонтальное положение и прикладывает лед в область левого подреберья и кишечника. Холод способствует наступлению облегчения до получения квалифицированной медицинской помощи. Больному следует отказаться от пищи на время приступа.
При беременности
Во время вынашивания ребенка растущая матка сдавливает другие органы. Изменения в организме женщины, обусловленные гормональной перестройкой, тоже способствуют обострению хронических заболеваний. Панкреатит находится в списке самых распространенных патологий, которые проявляются в период беременности.
Обострение болезни способствует усилению токсикоза. Воспалительный процесс в поджелудочной железе сопровождается болевым синдромом, на фоне общего ослабления иммунитета даже может спровоцировать выкидыш.

Обострение болезни способствует усилению токсикоза.
Прием различных препаратов без назначения врача беременной женщине запрещен, поскольку действующие вещества лекарств или какие-либо компоненты, входящие в их состав, представляют угрозу для плода.
Поэтому при обострении панкреатита будущую маму необходимо быстро доставить в медицинское учреждение, где специалисты купируют спазм и остановят воспалительный процесс с помощью разрешенных при беременности средств.
К какому врачу обращаться
Панкреатит относится к заболеваниям желудочно-кишечного тракта. Этими патологиями занимается гастроэнтерология. Приступ острого панкреатита — повод вызвать бригаду скорой помощи для того, чтобы снять болевой синдром и предупредить развитие перитонита или кровотечения.

Лечением пациента будет заниматься гастроэнтеролог.
Дальнейшим лечением пациента будет заниматься гастроэнтеролог. При холецистите и панкреатите диагностируют большое число сопутствующих заболеваний, в том числе и сахарный диабет. Поэтому человека могут направить на консультацию эндокринолога и других профильных специалистов.
Диагностика
Тактику лечения определяют после полного обследования пациента. При подозрении на панкреатит необходимо сдать биохимические анализы крови и мочи. Врач в обязательном порядке изучает результаты копрограммы больного.
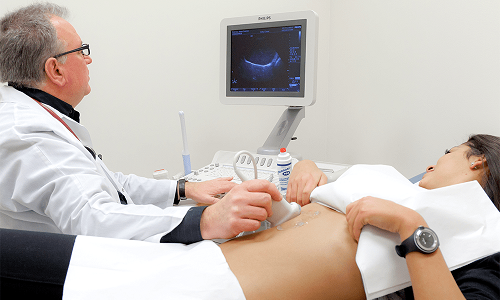
Информацию о состоянии поджелудочной железы дает УЗИ брюшной полости.
Информацию об общем состоянии и функциональных изменениях поджелудочной железы дает УЗИ брюшной полости. При необходимости пациенту будет назначена рентгенография и МРТ.
Выявление сопутствующих заболеваний требует измерения уровня сахара в крови. При панкреатите нужно получить информацию о содержании ферментов и их эффективности.
Лечение болей
Комплексная терапия при лечении панкреатита направлена на снятие главных симптомов болезни и устранение ее провоцирующих факторов.

Пользу принесет голодание в первые 2 дня после приступа.
- пересмотреть образ жизни и ежедневный рацион;
- исключить запрещенные напитки и продукты.
В первые 2 дня после приступа человек должен отказаться от приема пищи. Во время лечебного голодания допускается прием щелочных минеральных источников, отвара шиповника и питьевой воды без газов. На третьи сутки можно вводить кисели, каши, супы-пюре. Кроме соблюдения режима питания, пациент принимает различные препараты, способствующие снижению болевых ощущений и восстановлению тканей поджелудочной железы.
Медикаментозное
Обострение хронического панкреатита лечат разными группами препаратов.
Спазмолитические средства купируют боль и способствуют расслаблению мышц. Для этого используют таблетки Папаверин или Дротаверин.
При сильном воспалении рекомендуют лекарства, содержащие парацетамол или ибупрофен. Они эффективно снимают боль, жар и улучшают самочувствие. Отек поджелудочной железы устраняют с помощью диуретических средств.
При сильном воспалении рекомендуют лекарства, содержащие парацетамол или ибупрофен.
Если у пациента на фоне приступа нарушен гормональный обмен, то проводят корректирующую терапию. Когда повреждение поджелудочной провоцирует развитие инфекции, применяют антибиотики. Восстановление кровеносных сосудов в очаге воспаления проводят лекарствами, содержащими гепарин в качестве главного действующего вещества. Недостаток ферментов восполняют медикаментами типа Креона или Пангрола. Подбор, дозировку и длительность приема препаратов определяет врач.
Диета
При панкреатите рекомендован диетический стол №5. Он исключает жареную, соленую, жирную, копченую пищу и сладости. Пациентам с таким диагнозом противопоказан алкоголь. Газированные напитки тоже провоцируют воспалительный процесс.
В рацион должны входить легкие и питательные продукты. Полезно есть протертые супы на нежирном мясном или овощном бульоне. В ежедневном рационе должны присутствовать каши и кисели. Допускаются запеченные фрукты.

Полезно есть протертые супы на нежирном мясном или овощном бульоне, фрукты, овощи и запеченную рыбу.
Пациентам с панкреатитом лучше отдавать предпочтение диетическим сортам мяса, птицы и рыбы. Суточный прием пищи должен быть разбит на 5-6 раз. Нужно есть часто и небольшими порциями. В течение суток необходимо следить за питьевым режимом.
Профилактика
Продление ремиссии при панкреатите достигается путем отказа от запрещенных продуктов и строгого соблюдения диеты.
В качестве профилактической меры может быть назначен прием ферментных препаратов.
Осложнения
Резкое усиление болевого синдрома или частоты обострений при наличии хронического панкреатита говорит о существенном повреждении поджелудочной железы. Это состояние опасно развитием:
При несоблюдении рекомендаций врача можно спровоцировать внутреннее кровотечение. Запущенный панкреатит может грозить некрозом тканей внутренних органов. В этом случае боль выражена слабее, что означает отмирание больших участков железы. Это опасно для жизни. Рецидивирующий панкреатит может перейти в онкологическое заболевание.
Панкреатит: лечение + диета. Эффективное лечение поджелудочной железы без лекарств или лекарствами.
Острый панкреатит. Как предотвратить «взрыв» в животе






