
Неэрозивный рефлюкс эзофагит что это такое? Таким сложным термином именуется одна из разновидностей ГЭРБ, характеризующаяся специфическими клиническими симптомами, при отсутствии повреждений тканей пищевода.
Описание болезни
Некоторые отечественные врачи во многих классификациях неэрозивную ГЭРБ часто рассматривают как синдром, а не отдельную форму заболевания, поэтому лечение проводится в соответствии с терапией основного недуга.
Причины возникновения неэрозивной ГЭРБ аналогичны другим формам этой болезни. Главной особенностью ведущего патогенетического фактора развития этого недуга считается рефлюкс содержимого желудка или кишечника, а также повреждение слизистого слоя пищевода. Также имеются следующие причины развития неэрозивного рефлюкса:
- низкий тонус пищеводного сфинктера;
- нарушение функции пищевода к самоочищению посредством удаления частиц еды;
- сильное воздействие желудочного или кишечного содержимого, которое забрасывается в пищевод;
- неспособность слизистой пищевода противостоять повреждающему фактору действия забрасываемого из желудка содержимого;
- нарушение способности опорожнения желудка;
- повышенное внутри брюшины давление.

Кроме основных факторов, провоцирующих появление такой патологии, как гастроэзофагеальный рефлюкс без эзофагита, есть и предрасполагающие причины, ускоряющие формирование болезни, создающие отменные условия для ее проявления. К ним можно отнести нарушения в брюшной полости расположения желудка в результате:
- ожирения;
- ношения тесной одежды;
- беременности и т. д.
Злоупотребление разными продуктами, в особенности жирными и острыми блюдами, кофе, шоколадом, алкогольными напитками, способствующими раздражению слизистой желудка, а также нарушение режима питания – становятся идеальными факторами развития неэрозивной ГЭРБ.
Симптомы

Симптоматическая картина неэрозивного рефлюкс эзофагита выглядит следующим образом:
- наличие изжоги, усиливающейся после приема пищи и принятия телом положения горизонтально, чрезмерных физических нагрузок;
- присутствие в ротовой полости ощущения горечи и кислоты в результате рефлюкса содержимого желудка;
- повышенное выделение слюны в ночное время;
- болевые приступы;
- появление в голосе некой хрипотцы;
- икота, кашель после приема пищи.
Неэрозивная ГЭРБ также может сопровождаться:
- отрыжкой;
- регургитацией;
- сужением пищевода;
- нарушением глотания;
- напряженностью мягких тканей и мышц горла;
- астмой;
- ларингитом;
- увеличением кифоза, то есть выгнутости назад грудного отдела позвоночника, вызывающего сутулость.
Вышеперечисленные проявления при неэрозивной ГЭРБ могут выглядеть одиночными симптомами или в разных сочетаниях друг с другом. Также для неэрозивной ГЭРБ характерным проявлением является:
- утолщение базального слоя;
- удлинение сосочков, а также инфильтрация слизистой пищевода различными клетками.
Такие же проявления могут наблюдаться и в эрозивной форме ГЭРБ, поэтому диагностика неэрозивной порой затруднительна.
Диагностика

Врачи не всегда сразу могут определить эту форму ГЭРБ, поэтому прибегают к разным исследованиям. Гастроэнтеролог в ходе обследования собирает анамнез, жалобы. Может понадобиться общий анализ крови из мочи. Обязательным мероприятием исследования для больных является ЭГДС (эзофагогастродуоденоскопия). С помощью этой процедуры можно выявить изменения в слизистой, а также их выраженность. В случае необходимости у больного может быть взята эндоскопическая биопсия слизистой на предмет гистологического обследования биологического материала.
Также в ходе диагностики может понадобиться рентгенография, позволяющая выявить нарушения моторной деятельности пищевода. Подобная процедура дает возможность более точно определить изменения контуров пищевода, отек стенок, скопление слизи, изъязвления. По результатам всех данных и общего состояния больного врач подбирает индивидуальную схему лечения.
Лечение
Терапия неэрозивной формы ГЭРБ предусматривает следующие шаги оздоровительных действий:
- изменение образа жизни;
- специальная диета;
- медикаментозная терапия.
Главной задачей медикаментозного лечения являются мероприятия, направленные на недопущение гастроэзофагеального рефлюкса, защиту слизистой от повреждающего действия выбрасываемого содержимого, максимальное снижение его агрессивности. Для этой цели больным с диагнозом неэрозивной ГЭРБ предписываются лекарственные препараты с антисекреторным эффектом.
Причем лучшими препаратами в терапии ГЭРБ, независимо от ее клинико-эндоскопического типа, признаны ингибиторы протонной помпы (ИПП), эффективно подавляющие в желудке секрецию сока, поддерживая длительное время на необходимом уровне показатель интрапищеводного рН. Чаще всего больным приписывают производные бензимидазола, в составе которых присутствует действующий компонент:
Однако применение монотерапии ИПП в ходе лечения неэрозивной рефлюксной болезни не всегда способно убрать неприятные проявления болезни. Согласно статистике, положительное действие наблюдается только у половины больных неэрозивной ГЭРБ. У остальных отсутствует лечебный ответ, избавляющий на появление симптомов, даже после месячного терапевтического курса стандартными дозами ИПП. Поэтому им требуется расширенный вариант оздоровительных мероприятий.
Вторую группу лекарств, используемую в терапии заболевания, возглавляют антрациды. Применение этих препаратов дает возможность быстро убрать изжогу посредством нейтрализации определенного количества соляной кислоты. Преимущество этой группы:
- точечное действие;
- нет побочных эффектов на другие органы.
Это позволяет назначать антрациды для терапии пациентов любого возраста и пола. Главным их недостатком является кратковременное действие. Самыми распространенными видами этих средств считаются:
В ходе лечения обязательно назначаются прокинетики – средства, способствующие усилению моторики отделов ЖКТ, обеспечивающие оперативный выход элементов из желудка, гарантируя быстрое устранение возможности проникновения масс сквозь нижний сфинктер внутрь пищевода. Но эти лекарства имеют ряд противопоказаний. При ГЭРБ, обусловленной попаданием в пищевод желчных кислот и иного дуоденального содержимого, хороший результат удается получить с помощью урсодезоксихолевой кислоты. Этот препарат рекомендовано принимать в комбинации с некоторыми прокинетиками.
Из последних достижений, которые помогают справиться с проблемой не только в стационарных условиях, но и в домашней обстановке, является использование методики воздействия на пациента электромагнитным полем дециметрового диапазона волн, направляемых на воротниковую зону. Для этой цели применяют аппарат «Волна-2», с помощью которого осуществляют не медикаментозное регулирование нейрогуморальной функции нижнего сфинктера, имеющего различные варианты патологии.
Применение аппарата с импульсным магнитным полем на плазматическую мембрану клетки изменяет ее проницаемость, а также наблюдается вегетативная регуляция. Патогенетическая особенность использования низкочастотного магнитного поля при лечении этого недуга объясняется активизацией процессов кровообращения в точке воспаления.
Как проводится процедура? Больной занимает на кушетке удобное положение. Манипуляцию выполняют через тонкую одежду. Берется индуктор-соленоид, который располагают непосредственно над эпигастрием и нижней половиной грудной клетки больного. На соленоид поступает переменных ток. Сеанс длится около 12–15 минут, курс терапии посредством этого аппарата составляет около 12 процедур, проводимых каждый день. В результате такого способа лечения у пациента наблюдается:
- исчезновение тошноты и изжоги;
- отсутствие срыгивания после еды;
- прекращение отрыжки;
- прекращение жжения языка;
- улучшение настроения пациента.
Лечение неэрозивной гастроэзофагеальной рефлюксной болезни с помощью такой методики можно проводить только по согласованию с врачом.
Хирургическое лечение

В случае неэффективности терапевтического вмешательства либо серьезных нарушениях пищеводной проходимости рекомендуется хирургическое лечение. Оно бывает щадящим, выполняемым с помощью эндоскопа, либо радикальным, когда делают полноценную операцию.
Вопрос выбора в пользу оперативного вмешательства либо консервативной терапии решается в зависимости от предпочтений человека, его здоровья, стоимости лечения, оснащения клиники, вероятности появления осложнений. Не медикаментозная терапия все равно остается строго обязательной, какой бы ни была тактика лечения. При умеренной изжоге, а также отсутствии осложнений дорогостоящие и достаточно сложные методы неоправданны, вполне хватает терапии с применением Н2-блокаторов. Часто врачи рекомендуют сначала радикально поменять стиль жизни, затем использовать ИПП, чтобы купировать все эндоскопические симптомы, а только после использовать с согласия больного Н2-блокаторы.
Гарантированная успешность лечения целиком зависит от пациента: только строгое выполнение врачебных рекомендаций, соблюдение диеты и изменение жизненных привычек обеспечивает возможность навсегда забыть о симптомах рефлюкс-эзофагита. Это важно, поскольку заболевание причисляют к тем, на развитие которых влияет «образ жизни», поэтому забывая о рекомендациях человек быстро добивается развития рецидивов эзофагита, после чего патология начинает прогрессировать.
Ориентировочные ценники лечения в основных центрах
Средняя стоимость процедуры
Профилактика

Лицам с диагнозом любой из форм ГЭРБ следует соблюдать здоровый образ жизни. Прежде всего, необходимо отказаться от вредных привычек. Профилактика эзофагитов также направлена на исключение причин его развития. Для этого необходимо избегать:
- ожогов пищевода химическими веществами;
- горячей пищей,
- повреждений органа инородными телами и т. п.
Рекомендуется поддерживать благоприятный психологический климат дома и в трудовом коллективе, приобретать навыки релаксации. Этому поспособствуют дыхательные упражнения, которые помогут избавиться от спазма скелетных мышц. Особое внимание необходимо уделять соблюдению диеты. При неэрозивной ГЭРБ не разрешается употреблять продукты такого типа:
При болезни необходимо ограничить употребление продуктов, вызывающих процессы брожения:
- пиво;
- квас;
- дрожжевую продукцию;
- газированные напитки.
Также нежелательно пить кофе и крепкий чай. Блюда желательно готовить способом тушения, варения. Суточный рацион пищи требуется разделить на пять порций. Есть нужно в установленные часы. Обязательно тщательно пережевывать пищу перед глотанием. Кушать в спешке также воспрещается. Последний прием пищи перед сном должен быть за два часа и больше от него.
Советы и рекомендации
При неэрозивной форме большое значение в оздоровлении играет корректировка физических нагрузок. Необходимо избегать упражнений, которые связаны с напряжением мускулатуры пресса, ограничить пребывание в сидячем положении, снизить свой вес.

Рефлюкс-эзофагитом называют воспаление слизистой нижнего отдела пищевода, возникающее из-за частых и длительных обратных забросов в него агрессивного содержимого желудка. Он является одной из стадий заболевания, именуемого гастроэзофагеальной рефлюксной болезнью. По данным беспристрастной статистики 2% взрослых имеют рефлюкс-эзофагит, который чаще (в 2 раза) выявляется у мужчин.
Содержимое желудка состоит из пищи, слизи, желудочных пищеварительных ферментов, соляной кислоты, а иногда еще из желчных кислот и/или панкреатического сока. Процесс его заброса (гастроэзофагеальный рефлюкс) в пищевод может происходить и у совершенно здорового человека. Но за сутки наблюдается не более двух эпизодов рефлюкса (продолжительностью до пяти минут) и случается он чаще в дневное время (обычно после еды). Большинство из них даже никак не ощущается.
Для предотвращения более частых обратных забросов в нормальном организме существуют определенные механизмы защиты. К ним относятся:
- достаточный тонус сфинктеров (верхнего и нижнего) пищевода – мышечных образований, немного напоминающих клапаны, отграничивающих пищевод от глотки и желудка;
- адекватное пищеводное самоочищение (нейтрализация попавшей в него рефлюксной жидкости);
- целостность и прочность пищеводной слизистой (ее нормальный кровоток, достаточная выработка железами пищевода слизи, бикарбонатов и простагландинов, адекватное обновление клеток слизистой и др.);
- быстрая эвакуация проникшего желудочного содержимого;
- контроль кислотообразования желудка.
Причины болезни
К возникновению рефлюкс-эзофагита могут приводить любые факторы, снижающие или полностью устраняющие эффективность перечисленных защитных механизмов. Ими могут оказаться:
 курение;
курение;- избыток веса;
- чрезмерные физические нагрузки (особенно на брюшной пресс), включая подъем тяжелой ноши;
- диетические погрешности (жирные, острые, кислые блюда);
- переедание на ночь;
- злоупотребление алкоголем;
- эмоциональное перенапряжение;
- тесная одежда (бандажи, корсеты и др.);
- повреждение пищеводных сфинктеров при хирургическом вмешательстве или бужировании;
- грыжа пищеводного отверстия диафрагмы (через слишком широкое диафрагмальное отверстие в грудную полость перемещается часть желудка);
- продолжительный прием некоторых медикаментозных средств (антагонисты кальция, противовоспалительные препараты, нитраты, отдельные антибиотики, теофиллин, антидепрессанты, хинидин, седативные, адреноблокаторы, гормоны, наркотики и др.);
- беременность;
- упорные запоры;
- склеродермия;
- аномалии формирования нервно-мышечного аппарата (у детей).
Сначала соляная кислота, активные желудочные ферменты (пепсин), желчные кислоты, лизолецитин просто раздражают пищеводную слизистую, вызывая клинические проявления болезни. Затем начинается воспалительный процесс. В случае массивного и продолжительного контакта слизистой с рефлюктатом развиваются эрозии, которые постепенно трансформируются в язвы. Эти дефекты, в свою очередь, могут быть причиной рубцовых деформаций (стриктур) и кровотечений. Кроме того, длительное неконтролируемое воспаление может спровоцировать сначала предраковые изменения (пищевод Барретта), а затем и злокачественное перерождение (аденокарциному).
Классификация заболевания
- неэрозивным (при эндоскопическом осмотре наблюдаются лишь покраснение и отек);
- эрозивным (выявляются эрозивные поражения разной протяженности).
При обнаружении эрозивного эзофагита эндоскописты нередко указывают его степень (она варьирует от A до D или от I до V) . Она определяется количеством и площадью дефектов слизистой, наличием осложнений (стриктур, язв, укороченного пищевода, пищевода Барретта).
Симптомы рефлюкс-эзофагита
Рефлюкс-эзофагит может протекать совсем скрыто, а может досаждать больному множеством клинических проявлений. При этом его симптомы подразделяются на:
Пищеводные симптомы нередко провоцируются перееданием, поздним ужином, диетическими погрешностями, алкогольными или газированными напитками, психоэмоциональными волнениями или физическими перегрузками. Они возникают при принятии телом горизонтального положения, посреди ночи или при наклонах и подъеме тяжелых вещей. К таким пищеводным симптомам относятся:
 изжога (у 75% пациентов);
изжога (у 75% пациентов);- избыточное слюноотделение (иногда пациенты по утрам обнаруживают мокрое пятно на наволочке);
- тошнота;
- отрыжка пищей, кислым или горьким;
- рвота;
- отвратительный привкус в ротовой полости по утрам (горький или кислый);
- расстройства глотания (из-за спастических сокращений пищевода);
- боль в процессе глотания;
- жгучие боли за грудиной и в подложечной (эпигастральной) зоне, которые могут передаваться в шею, межлопаточную область, левую часть грудной клетки (иногда их путают с сердечными болями, с приступами стенокардии и даже инфарктом миокарда).
Перечисленные пищеводные симптомы являются классическими. Иногда их достаточно, чтобы заподозрить воспаление пищевода и/или его двигательные расстройства и порекомендовать надлежащее обследование. Внепищеводные симптомы гораздо сложнее связать с рефлюкс-эзофагитом. Такие пациенты зачастую обходят многих специалистов и подвергаются всевозможным исследованиям, прежде чем выясняется истинная причина их недуга. Этими симптомами являются:
- охриплость голоса;
- чувство кома или длительный дискомфорт в горле;
- поражение голосовых связок (язвы, гранулемы);
- продолжительный кашель без мокроты;
- повреждение эмали зубов;
- удушье;
- воспаление десен;
- папилломатоз гортани;
- боли, локализующиеся в нижней челюсти;
- периодические расстройства сердечного ритма;
- боли в шее;
- зловонный запах из ротовой полости.
Диагностика заболевания
При наличии упомянутой симптоматики пациент непременно должен быть обследован, так как выраженность клинических проявлений не всегда соответствует тяжести повреждения слизистой. Поэтому даже банальная изжога может быть грозным симптомом. И лишь данные выполненных диагностических процедур предоставляют доктору необходимую для эффективного лечения информацию.
 фиброэзофагогастродуоденоскопия (высокоинформативный осмотр при помощи эндоскопического аппарата позволяет увидеть состояние пищеводной слизистой, оценить наличие отечности, покраснения, эрозий, язв, сужений, рубцов, расстройств моторики, определить степень воспалительного процесса, особыми биопсийными щипцами можно взять биоптаты из всех измененных участков) – базовой метод исследования;
фиброэзофагогастродуоденоскопия (высокоинформативный осмотр при помощи эндоскопического аппарата позволяет увидеть состояние пищеводной слизистой, оценить наличие отечности, покраснения, эрозий, язв, сужений, рубцов, расстройств моторики, определить степень воспалительного процесса, особыми биопсийными щипцами можно взять биоптаты из всех измененных участков) – базовой метод исследования;- хромоэзофагоскопия (вводимые в ходе фиброэзофагогастродуоденоскопии в пищевод красители: индигокармин, раствор Люголя, толуидиновый синий, метиленовый синий обнаруживают зоны предраковых изменений, из которых прицельно производят забор кусочков слизистой для тщательного микроскопического анализа их структуры);
- морфологическая оценка (анализ слизистой под микроскопом исключает злокачественное перерождение и устанавливает признаки рефлюкс-эзофагита: воспалительные клетки в слизистой, ее отек, микрокровоизлияния и др.);
- рентгенологическое исследование с контрастом – взвесью бария (выявляет воспалительные изменения, язвы, сужения, больного исследуют как в вертикальном, так и в горизонтальном положении, это помогает верифицировать гастроэзофагеальные и дуоденогастральные рефлюксы, диафрагмальные грыжи, прекрасно переносится пациентами);
- суточная внутрипищеводная рН-метрия (суточное исследование определяет кислотность пищевода и оценивает количество, продолжительность рефлюксов, информативно при атипичной симптоматике);
- внутрипищеводная манометрия (метод подтверждает снижение тонуса пищеводных сфинктеров, образование диафрагмальной грыжи, уменьшение выраженности движений пищеводной стенки, но он малодоступен);
- желудочно-пищеводная сцинтиграфия (радиоизотопное исследование верифицирует расстройства моторной и эвакуаторной способности пищевода).
Лечение рефлюкс-эзофагита
При обнаружении той или иной степени рефлюкс-эзофагита пациентам могут быть рекомендованы следующие лечебные мероприятия:
- коррекция стиля жизни;
- диетотерапия;
- фармакотерапия;
- оперативное лечение.
Подавляющее большинство пациентов лечат амбулаторно. В госпитализации нуждаются лишь те больные рефлюкс-эзофагитом, у которых выявлено осложненное течение, у которых все назначаемые амбулаторно методы не возымели нужного эффекта или которым необходимо эндоскопическое или оперативное лечение.
Коррекция стиля жизни
Любой грамотный специалист знакомит своего пациента с этими простыми, но абсолютно необходимыми рекомендациями. Большинство из них следует выполнять не только в период активного лечения, но и после его завершения. Они должны стать новым стилем жизни больного. Иначе все проявления недуга через какое-то время снова возвратятся.
Обычно доктора рекомендуют:
- отказаться от курения и чрезмерного увлечения горячительными напитками;
- нормализовать свой вес (если он повышен);
- поднять головной конец своей кровати на 10 или 15 сантиметров (лишние подушки не исправят ситуацию, а лишь увеличат внутрибрюшное давление и, соответственно, усугубят рефлюкс);
- не лежать на протяжении трех часов непосредственно после еды;
- прекратить ношение давящих корсетов, бандажей, тугих ремней, резинок и поясов на протяжении ближайших двух часов после еды;
- исключить на это же время все нагрузки на брюшной пресс (включая домашние дела, спортивные занятия, наклоны, йогу и др.);
- не поднимать тяжести массой более 8 кг (хотя бы в течение двух часов после еды);
- привести в норму свой стул;
- продумать замену или откорректировать дозировки всех препаратов, негативно воздействующих на тонус нижнего пищеводного сфинктера или раздражающих пищеводную слизистую (простагландины, адреноблокаторы, пролонгированные нитраты, доксициклин, прогестины, нитриты, антагонисты кальция, леводопа, бензодиазепины и др.).
Для выполнения последнего пожелания может потребоваться консультация профильных врачей-специалистов, назначивших эти лекарства.
Лечебное питание
Для повышения эффекта от фармакотерапии пациентам предписывают щадящую лечебную диету. Для ее осуществления в повседневном питании больным необходимо:
- не переедать (рекомендуется регулярно кушать 4 раза за день, малыми порциями);
- прекратить есть непосредственно перед сном (промежуток от ужина до отхода ко сну должен достигать двух часов);
- исключить из своего рациона все острые, горячие и излишне холодные блюда, которые способны повредить чувствительную пищеводную слизистую;
- ограничить или полностью убрать из питания все напитки и блюда, понижающие тонус пищеводного сфинктера (газированные напитки, кофе, цитрусовые, мяту, шоколад, чеснок, какао, зеленый лук, томаты, жирное мясо, красную рыбу, утка, гусь, жирное молоко, перец, сливки, жареные блюда, маргарин, желтки яиц, сливочное масло и др.).
Крайне желательно, чтобы и после наступления прочной ремиссии пациенты не забывали о правильном для них питании. Ведь нарушение изложенных принципов может послужить толчком к возобновлению клинических и эндоскопических проявлений рефлюкс-эзофагита.
Лекарственная терапия (фармакотерапия)
Грамотное лечение подтвержденного рефлюкс-эзофагита подразумевает две терапевтические стратегии. Первая начинается с наиболее мощных медикаментозных средств, затем интенсивность лекарственного воздействия снижают (ее доктора называют step-down). Вторая стратегия сначала рекомендует лекарства с минимальной эффективностью с дальнейшим наращиванием фармакологического воздействия. Большинство докторов применяют в своей практике первую из них.

Основой современного лечения считают антисекреторные (секретолитики) препараты, понижающие желудочную секрецию. Уменьшение кислотности желудочного рефлюктата снижает его пагубное воздействие на нежную пищеводную слизистую. К секретолитикам относят:
- ингибиторы протоновой помпы – наиболее эффективные и мощные медикаментозные средства (лансопразол, рабепразол, пантопразол, омепразол, эзомепразол, декслансопразол);
- Н2 (гистаминовые) – блокаторы (низатидин, роксатидин, фамотидин, циметидин, ранитидин) – менее активны, к ним иногда развивается устойчивость;
- М-холинолитики (метацин, платифиллин и др.), но эти лекарства могут одновременно снижать давление пищеводных сфинктеров.
Продолжительность курса антисекреторных лекарственных препаратов основывается на степени развившегося рефлюкс-эзофагита, наличии эрозий и предраковых трансформаций. Ее определяет доктор. Минимальный курс длится около месяца, максимальный может занимать не один год. Иногда лечение вынуждены проводить пожизненно.
В случае обнаружения эрозивных форм эзофагита в схему назначенного лечения включают прокинетики. Эти медикаментозные препараты налаживают моторику. К ним относятся:
- метоклопрамид (реглан, церукал и др.);
- итоприд (ганатон и др.);
- домперидон (мотилиум, мотоникс, мотилак, пассажикс и др.).
Если в содержимом рефлюктата присутствует желчь, то иногда лечение дополняют препаратами урсодезоксихолевой кислоты (урдокса, урсосан, урсодекс, урсофальк и др.), которые советуют употреблять на ночь.
Мягкими препаратами являются всевозможные антациды и алгинаты. Они нейтрализуют вредоносную соляную кислоту, инактивируют пепсины, адсорбируют лизолецитин, желчные кислоты. Но их воздействие краткосрочно и зачастую недостаточно. Поэтому сейчас их советуют использовать в качестве вспомогательных симптоматических средств. Антацидами являются ренни, риопан, фосфалюгель, миланта, альмагель, гастал, релцер, маалокс, рутацид и др. Алгинаты (топалкан, гевискон, топаал и др.) формируют пену, защищающую пищеводную слизистую во время гастроэзофагеального рефлюкса.
С целью повышения устойчивости пищеводной слизистой в ряде случаев врачи могут порекомендовать мизопростол, сукральфат или отвар льняного семени.
В случае эрозивного эзофагита в конце курсового лечения обязательно выполняют контрольное эндоскопическое обследование. Ведь клиническое улучшение и полное исчезновение симптомов далеко не во всех случаях свидетельствуют об истинной положительной динамике процесса. А сохраняющиеся эрозии или язвы в любой неподходящий момент могут стать источником кровотечения.
Хирургическое лечение
При отсутствии эффекта от описанных безоперационных методик и частых рецидивах рефлюкс-эзофагита сначала больному могут посоветовать эндоскопическое лечение. Оно заключается в прошивании нижнего из пищеводных сфинктеров или во введении в него разных полимерных веществ, способствующих нормализации его барьерной функции. При выявлении предраковых трансформаций слизистой возможны фотодинамическая или лазерная деструкция, термодеструкция, электрокоагуляция, локальная эндоскопическая резекция этих измененных участков слизистой. Но не все методики еще широко применяются.
Показаниями к радикальным оперативным вмешательствами считают:
- сохранение симптоматики и эндоскопических проявлений эзофагита при условии адекватного медикаментозного лечения в течение полугода;
- развитие осложнений (повторяющиеся кровотечения, сужения и др.);
- пищевод Барретта с установленной тяжелой дисплазией;
- частые пневмонии, развивающиеся из-за аспирации желудочного кислого содержимого;
- сочетание рефлюкс-эзофагита с не поддающейся адекватному лечению бронхиальной астмой;
- личное желание пациента.
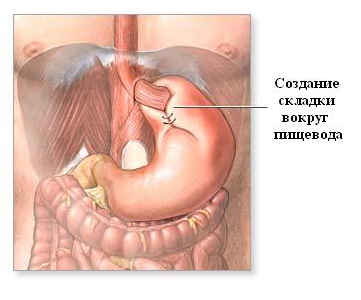
Во всех этих ситуациях хирурги проводят фундопликацию (нижний участок пищевода низводят на 2-3 сантиметра в брюшную полость, из желудочной стенки формируют своеобразную манжетку в месте его соединения с пищеводом и подшивают ее к диафрагме, ушивают излишне широкое отверстие в диафрагме, а манжету перемещают в средостение). Доступ может быть традиционным (когда разрезаются живот или грудная клетка) или лапароскопическим (все нужные манипуляции осуществляют через малые отверстия – проколы, через которые в полость живота вводят нужные эндоскопические инструменты). Лапароскопическая операция считается предпочтительной, так как она быстрее проводится, менее травматична, имеет меньше неприятных осложнений и косметических дефектов, пациенты ее легче переносят и скорее восстанавливаются в послеоперационный период.
Профилактика рефлюкс-эзофагита

С целью снижения числа рецидивов рефлюкс-эзофагита и его дальнейшего прогрессирования необходимо бороться со всеми факторами, способствующими его появлению. Пациенты должны неукоснительно соблюдать диету, бороться с излишками веса, пристрастием к табаку и алкогольсодержащим напиткам, менять режим отдыха и труда, правильно выбирать предметы одежды, избегать излишних нагрузок на свой брюшной пресс, ограничить прием некоторых лекарств.
При подтвержденных предраковых изменениях банальная изжога может служить сигналом к необходимости безотлагательного визита к своему врачу и своевременному обследованию. В случае пищевода Барретта эндоскопический осмотр с взятием биоптатов необходимо осуществлять ежегодно и даже чаще (если присутствует тяжелая дисплазия, установленная под микроскопом как минимум двумя специалистами-морфологами).
Прогноз заболевания
Рефлюкс-эзофагит имеет, как правило, благоприятный прогноз для трудоспособности и жизни. Если нет осложнений, то он не сокращает ее продолжительность. Но при неадекватном лечении и несоблюдении данных докторами рекомендаций возможны новые рецидивы эзофагита и его прогрессирование.
Неэрозивный рефлюкс эзофагит – одна из форм протекания распространенного процесса воспаления слизистой пищевода.
Термин эзофагит указывает на присутствующее воспаление слизистой полого органа. Неэрозивный – это процесс, который не сопровождается поражением его защитной оболочки.
Упоминание о рефлюксе означает, что у пациента присутствует гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Причины развития эзофагита мультифакторны и полиэтиологичны, именно рефлюкс-эзофагит развивается на фоне основного заболевания, поражающего желудок.
Неэрозивная форма, которую некоторые гастроэнтерологические школы выделяют, как самостоятельное заболевание, относится сторонниками другой точки зрения к начальной стадии болезни, после которой наступает течение более опасного процесса.
ГЭРБ – суть проблемы и формы ее проявления
Под относительно новым термином (гастроэзофагеальная рефлюксная болезнь) с угрожающей аббревиатурой ГЭРБ, современная гастроэнтерология подразумевает процесс развития заболевания, которое сопровождает целый комплекс симптомов.
Многоликая патология протекает обычно в хронической форме и широким слоям населения известна, как заброс в пищевод непереваренной пищи.
От подобной дисфункции страдает чуть ли не половина взрослого населения Земли, большая часть из которых – мужчины.
Отличие ее от рефлюкс эзофагита несомненно, хотя авторы околомедицинских публикаций полагают наивно, что это один и тот же процесс, только обозначенный более расширенным понятием.
На самом деле это не так: термином рефлюкс эзофагит обозначают воспаление нижней трети пищевода, вызванное инвазирующими слизистую выбросами части пищевого комка, в котором присутствуют ферменты и кислоты, предназначенные для переваривания пищи.
Повреждение защитного слоя вызывается в этом случае нарушениями в работе защитных механизмов, направленных на нормальную деятельность пищевода.
Пока работают защитные свойства слизистой оболочки пищевода и способность полого органа автоматически освобождаться от остатков пищи, нарушение третьей составляющей защиты трубкообразного органа дает негативные симптомы, но не вызывает эрозий гиперемии или язв. Так происходит развитие неэрозивного рефлюкс эзофагита.
Однако это только одна сторона явления, потому что развитие негативных симптомов рефлюкс эзофагита происходит на фоне патологического процесса, развивающегося в ЖКТ.
И если неэрозивный рефлюкс эзофагит характеризуется, как процесс, развивающийся в пищеводе (когда он рассматривается, как заболевание пищевода), то ГЭРБ на определенной стадии вызывает подобные нарушения и в гортани, глотке, трахее и бронхах.
На определённом этапе несложно спутать проявления гастроэзофагеальной болезни и рефлюкс-эзофагита, но при внимательном рассмотрении оказывается, что симптоматика ГЭРБ намного шире и захватывает и другие органы, помимо трубкообразного.
Характерный пример этому – поражение вышестоящих органов от кислотных выбросов. Общие для двух проявлений симптомы – икота, отрыжка, одинофагия (боль, которую испытывает пациент, пока пища проходит по пищеводу, дисфагия (ощущение однородного тела в трубкообразном органе, рвота и неприятный привкус во рту).
Но существуют и внепищеводные симптомы, которые существенно расширяют субклиническую картину и выдают присутствие патологического процесса вне полой трубки.
- рвота – характерный признак одновременного развития гастроэзофагеальной болезни и язвы желудка и двенадцатиперстной кишки;
- диспепсия – прямое следствие гиперсекреции соляной кислоты, которая приводит к повреждению стенок и слизистой желудка;
- боли за грудиной, которые нередко путают с заболеваниями ССС (коронагенными) – стенокардией и инфарктом миокарда;
- кашель, неприятный, сухой, возникающий от першения в глотке, путают с проявлениями воспалительных или инфекционных процессов, особенно после появления характерной осиплости, хотя это – результат затекания в горло содержимого желудка в лежачем положении;
- нередко после желудочных выбросов развиваются воспаление бронхов или бронхиальная астма, аспирационная пневмония;
- апноэ и рефлекторный бронхоспазм, одышка – все это могут быть симптомы болезни, так же, как разрушение зубной эмали (стоматологический синдром).
Нередко в медицинской терминологии присутствует уточнение: ГЭРБ желудка. Однако более широкий взгляд на проблему позволяет увидеть взаимосвязь между всеми этими явлениями, и дает возможность прийти к обобщающему выводу.
Неэрозивный рефлюкс эзофагит – безусловное следствие развития гастроэзофагеальной болезни, одним из симптомов которой является выброс непереваренной части пищевого комка в пищевод.
Однако это более широкое явление, сопровождающееся другими негативными процессами –нарушением функциональности желудка и его сфинктеров, почти всегда – язвенной болезнью (она может быть причиной развития ГЭРБ, провоцирующим фактором, или развиться на фоне лечения же существующей патологии).
Повышение внутрибрюшного давления, которое тоже считается провокатором, возникает при асците, почечных патологиях, заболевания сердца. Асцит, в свою очередь, может быть следствием гепатита или панкреатита, болезней желчного пузыря.
Поэтому гастроэзофагеальная рефлюксная болезнь – это общая патология пищеварительной системы,
Рефлюкс-эзофагит – это заболевание пищевода, ставшее не только ее прямым следствием, но и частью общей картины, развивающегося в организме опасного заболевания.
Рефлюкс-эзофагит: формы протекания болезни пищевода
Выясняя принципиальную разницу между болезнью, которая провоцирует развитие негативного процесса, можно примерно представить себе, что это такое –рефлюкс-эзофагит.
Это заболевание полого органа, вызванное перманентным обратным вбросом пищевого комка в пищевод, после того, как еда уже побывала в желудке и была обильно смочена ферментами, желудочным соком, желчью и другими компонентами, необходимыми для ее полноценного расщепления.
В то время, как желудочная защитная оболочка примерно рассчитана на действие участников пищеварительного процесса, слизистая пищевода к этому менее приспособлена.
Для ее предохранения предусмотрены защитные механизмы – рефлекторное освобождение трубкообразного органа от остатков пищи, его слизистая, и кольцо желудочного сфинктера, рассчитанное на пропуск пищи в желудок и предотвращение обратного выпуска.
Формы рефлюкс-эзофагита различают по морфологическим признакам – то есть, состоянию защитной оболочки пищевода.
Потому что если такое явление уже началось, значит, произошло не только ослабление мускулатуры сфинктера, но и изменение физиологического состава желудочного сока.
Причиной развития во многих случаях становится и повышенное внутрибрюшное давление, которое буквально продавливает уже проглоченную пищу даже через еще действующую сфинктерную заслонку.
Эндоскопическая классификация эзофагитов по степени тяжести предусматривает обязательное наличие эрозии:
- отдельные, не сливающиеся процессы эрозирования слизистой дают основания для определения 1 степени;
- более распространенные, по сравнению с 1-й степенью и кое-где образовавшие пятна – 2-я;
- сливающиеся и охватившие нижнюю треть пищеводной трубки практически по всей ее поверхности – 3-я степень
- 4 диагностируют при наличии хронической язвы пищевода и метаплазии слизистой (состояние, более известное, как пищевод Баррета.
По характеру поражения слизистой выделяются три категории эрозивный, язвенно-эрозивный и неэрозивный рефлюкс эзофагит.
Его нередко называют катаральным, хотя и отечную форму, если слизистая не поражена, тоже можно отнести к последней категории.
Характерная особенность этого этапа прогрессирования патологии – отсутствие видимых повреждений.
Поэтому неэрозивный эзофагит и не входит в распространенную в медицинской среде классификацию по степени полученных повреждений, или условно считается его нулевой стадией.
Не без оснований его можно отнести к начальной стадии воспалительного процесса при рефлюкс эзофагите.
При своевременном обнаружении и корректном лечении неэрозивный рефлюкс эзофагит проходит за короткое время.
Однако оптимизма этот факт не должен прибавлять, поскольку остальное заболевание никуда не делось, и угрожающие симптомы будут проявляться снова.
Без сопутствующего лечения основного негативного процесса рефлюкс синдром будет неминуемо возникать. Отсюда и постепенный неизбежный переход болезни в категорию эрозивных.
Под перманентным раздражающим влиянием кислотных пищевых масс, возникает трансформация в эрозию, следующий этап – образование язв.
Если лечения рефлюкс эзофагита по-прежнему не проводится, появляются метаплазии и видоизменения эпителия, развивается предраковое состояние. известное, как пищевод Баррета.
Провоцирующие факторы
Провокаторами воспалительного процесса могут выступать различные внешние и внутренние поводы, оказывающие негативное влияние на эпителиальный слой трубкообразного органа.
В первую очередь, это причины, связанные с нарушением функциональности желудка:
- повышение внутрибрюшного давления, спровоцированное асцитом, ожирением, повышенным газообразованием (нередко на фоне дисбактериоза), беременностью (плод в увеличивающейся матке сдавливает пищеварительные органы;
- нарушение нормальной деятельности желчного пузыря, печени или поджелудочной, на которых лежит ответственность за секрецию ферментов, кислотность желудочного сока, состав желчи, участвующих в переваривании пищи;
- грыжа пищевода или опухолевые образования органов ЖКТ;
- наследственная предрасположенность к нарушениям обменных процессов;
- недостаточная секреция продукта слюнных желез, которая приводит к поступлению в желудок не смоченной секретом пищи;
- язвы желудка и 12-перстной кишки, гастрит или патологии, развившиеся на его фоне;
- вредные привычки (алкоголь и курение);
- ослабление сфинктеров пищевода, или других органов;
- нарушение защитных механизмов в пищеводе, созданных природой для предотвращения повреждений при обратном забросе пищи.
Все вышеперечисленные патологии – следствие неправильного и неравномерного питания. Нерегулярный прием пищи приводит к гастриту и язве.
Злоупотребление вредными продуктами провоцирует желчнокаменную болезнь, болезни поджелудочной и печени.
Некорректное употребление лекарств, ошибочно понимаемое пациентами, как медикаментозное лечение, вызывает дисбактериоз и диспепсию, а в некоторых случаях – повреждение защитного слизистого слоя пищеварительного тракта.
Диагностика и лечение
При этой разновидности эзофагита лечение проводится консервативным методом, в который входит несколько составляющих.
Для выставления корректного диагноза проводится рентгенологическое исследование полого органа с применением контрастного вещества, эндоскопия, сцинтиграфия, манометрическое исследование деятельности сфинктера, суточный рН-мониторинг предполагаемой дислокации патологического процесса.
Во избежание осложнений рефлюкс эзофагит должен быть достоверно диагностирован и подвергнут терапии, хотя основной метод, которым на этой стадии проводится лечение –диета.
Проводится обязательное ежегодное обследование, больной выполняет врачебные рекомендации по приему пищи, режиму сна, сон с высокой подушкой и желательно на левом боку, снижение избыточного веса, отказ от тесной одежды, излишних физических нагрузок, строгая диета, устранение вредных привычек.
Симптомы и лечение, как и при любом заболевании, взаимосвязаны. Основная часть консервативной терапии направлена на устранение возможных поводов, профилактику, нормализацию процесса пищеварения.
Медикаментозные средства направлены на устранение излишней кислотности желудочного сока, нормализацию его уровня, снижение ферментативной активности.
Это могут быть антациды и альгинаты, антисекреторные средства или прокинетики. Все зависит от того, какие именно результаты получены при диагностике и какой основной повод спровоцировал пока еще неэрозивную, нулевую, но уже опасную форму.
Основная ответственность в предотвращении дальнейшего развития и заполучения осложнений рефлюкс эзофагита ложится на самого пациента.
Если он не будет заботиться о своем здоровье, никакого улучшения не наступит. Это хронический воспалительный процесс, который развивается на фоне неправильного питания.
Поэтому соблюдение диеты, нормального режима питания, отказ от вредных привычек единственный способ не довести до стадии, на которой потребуется уже хирургическое лечение.
Неэрозивный рефлюкс эзофагит, при своевременном обращении и корректном лечении, считается относительно легкой формой патологического процесса в пищеводе.
Но только при соблюдении пищевого режима и диеты, ответственность за которые лежит на пациенте, возможно значительное улучшение субклинической картины.
