При серьезном увеличении просвета вены выпячивается ее стенка. Происходит кровотечение из варикозно расширенных вен пищевода. Насколько опасно такое состояние и как его лечить?
Диагностика кровотечений
Специалистами-медиками установлено, что при варикозном расширении вен пищевода (ВРВП) их стенки становятся очень хрупкими. Варикозный узел, который прорывается, может стать причиной большой потери крови, такое состояние опасно для жизни человека.
Перед диагностикой врач устанавливает факт провоцирующего фактора, отчего образуется варикозное расширение вен пищевода:
- при портальной гипертензии, когда давление в воротной вене нарушено по причине блокировки кровотока, проходящего через печень;
- при циррозе печени, возникшем ввиду алкоголизма, гепатита и прочих провоцирующих факторов заболевания;
- при сильном передавливании верхней половой вены;
- при тромбозе вен печени;
- при сердечной недостаточности, когда давление крови большого круга кровообращения очень высокое.
Далее варикозное расширение вен пищевода диагностируют с помощью рентгена. На данном этапе диагност или лечащий врач отмечает состояние фестончатых контуров пищевода, наличие дефектов наполнения, сниженной плотности ткани и прочих состояний.
 После этого пациенту назначают диагностику с помощью эзофагоскопии. Этот метод является наиболее информативным. Только проводить исследование нужно аккуратно, дабы не травмировать венозные стенки.
После этого пациенту назначают диагностику с помощью эзофагоскопии. Этот метод является наиболее информативным. Только проводить исследование нужно аккуратно, дабы не травмировать венозные стенки.
После этого врачом составляется клиническая картина заболевания. Варикозное расширение вен пищевода до появления кровотечения может проходить практически бессимптомно. Редко возникают такие незначительные признаки, как изжога, дисфагия и прочие. Такие симптомы обычно являются второстепенными после цирроза печени, рака и других недугов.
Фельдшер скорой помощи должен знать, как проявляется кровотечение при ВРВП:
- больного рвет смесью темно-вишневого цвета;
- его стул черный;
- пониженное артериальное давление;
- сердцебиение слишком частое;
- иногда в очень тяжелых случаях люди испытывают геморрагический шок.
При установке диагноза врач сначала определяет именно заболевание, спровоцировавшее развитие ВРВП, а затем уже указывает на само варикозное расширение вен пищевода и осложнения. ВРВП часто сопровождается кровотечением, которое начинается практически внезапно, а до 50% случаев такого состояния является причиной летального исхода пациента. Другой причиной смерти может стать геморрагический шок, возникший ввиду несвоевременной остановки крови. Что касается осложнений, то при ВРВП нередко развивается хронический эзофагит.
Лечение варикозного расширения вен пищевода
Правильное лечение начинается еще перед госпитализацией. Для предотвращения кровоизлияния в легкие больного располагают под вентилятором или в хорошо проветриваемом помещении. В область поджелудочной железы укладывают хладагент, пакет со льдом или другой охлаждающий предмет.
Врачами осторожно вводится зонд Блэкмора и осуществляются манипуляции по остановке кровотечения, в том числе и ввод аминокапроновой кислоты, Викасола и других кровоостанавливающих препаратов. После этого осуществляется терапия в стационарном режиме для профилактики кровотечения.
Терапия в стационарном режиме осуществляется с помощью бандажа (наложения резиновых дисков над варикозными сосудами для остановки кровотечения), склеротерапии (ввода инъекций для свертываемости крови), печеночного и спленоренального шунтирования. Печеночное шунтирование контролируется с помощью рентгена. Вводимое цилиндрическое устройство соединяет 2 вены:
Такое шунтирование необходимо для снижения давления крови. Принцип действия идентичен спленоренальному шунтированию, при котором соединяются вены левой почки и селезенки. Если по каким-либо причинам операция по установке шунта невозможна или ранее выполненная операция не дает никаких результатов, требуется хирургическое вмешательство по остановке кровоснабжения.
Около 50% пациентов с циррозом печени имеют варикозно-расширенные вены пищевода и кардиального отдела желудка. Первое кровотечение из варикозно-расширенных вен пищевода сопровождается 50% летальностью.
Клинически кровотечение из вен пищевода сопровождается рвотой «кофейной гущей» или черным стулом. Косвенно на желудочно-кишечное кровотечение может указывать нарастание энцефалопатии, гипотония, снижение уровня гемоглобина в динамике. Всем пациентам необходимо выполнение ректального исследования.
Количество пациентов с варикозно-расширенными венами пищевода увеличивается по мере декомпенсации цирроза печени: так, варикозно-расширенные вены пищевода имеются у 40% больных с циррозом печени класса А и у 85% — с циррозом печени класса С. Поэтому всем пациентам с циррозом печени должна проводиться эзофагогастродуоденоскопия в динамике. Кроме высокого балла по шкале Чайлда-Таркотта-Пью, также важным фактором, предсказывающим кровотечения, является наличие красных пятен в пищеводе при эндоскопии. Красные точки и пятна слизистой желудка свидетельствуют о формировании портальной гастропатии.
Расширение вен пищевода, диагностируемое при эзофагогастродуоденоскопии, делится на выраженное (более 5 мм) и невыраженное.
При невыраженном варикозном расширении вен пищевода для профилактики кровотечения должны быть назначены β-блокаторы (анаприлин). При выраженном варикозном расширении вен пищевода рекомендованы β-блокаторы или лигирование вен пищевода.
Минимальная доза анаприлина составляет 20 мг 2 раза в день, доза титруется до максимально переносимой. Критерий адекватности дозы β-блокаторов — урежение частоты сердечных сокращений на 25% от исходной.
При состоявшемся кровотечении из вен пищевода необходим перевод пациента в реанимационное отделение.
Методы ведения пациентов с кровотечением из варикозно-расширенных вен пищевода в реанимационном отделении.
• Восстановление объема циркулирующей крови (раствор альбумина, СЗП, инфузионная терапия 5% глюкозой).
• Переливание эритроцитарной массы (целевой уровень гемоглобина не менее 80 г/л).
• Фармакологическое снижение портального давления (терлипрессин, соматостатин, октреотид).
• Эндоскопические методы остановки кровотечения (склеротерапия или лигирование вен пищевода).
• Трансъюгулярное внутрипеченочное портосистемное шунтирование — при неэффективности эндоскопических и фармакологических методов (побочный эффект — резкое нарастание энцефалопатии).
• Постановка зонда Блэкмора (не более чем на сутки) при продолжающемся кровотечении.
• Омепразол 40 мг/сут для терапии портальной гастропатии. Одновременно с этим важно проводить терапию, направленную на компенсирование цирроза печени и перевод пациента в более легкий класс по системе Чайлда-Таркотта-Пью (табл. 10).
Значительно реже встречаются кровотечения из геморроидальных вен, желудочные кровотечения, кровотечения при выполнении диагностических манипуляций. В таких случаях необходимо хирургическое вмешательство.
Бактериальная инфекция — фактор риска кровотечения у пациентов с циррозом печени
Установлено, что 2/3 пациентов с желудочно-кишечным кровотечением имеют какую-либо бактериальную инфекцию. Частым осложнением цирроза печени является проникновение бактерий в асцитическую жидкость из кишечника и развитие спонтанного бактериального перитонита. Любая бактериальная инфекция ассоциирована с риском желудочно-кишечного кровотечения. Кроме того, патогенная микрофлора желудочно-кишечного тракта является продуцентом аммиака и других токсинов, что является причиной печеночной энцефалопатии. Это означает, что всем пациентам с декомпенсированным циррозом печени необходимо назначать антибиотики.
Антибиотики при циррозе печени назначаются для:
• коррекции печеночной энцефалопатии (препарат выбора — рифаксимин — антимикробный препарат широкого спектра бактерицидного действия; препарат не всасывается при приеме внутрь, поэтому создает высокие концентрации в просвете кишечника, где снижает образование бактериями аммиака и других токсических соединений, которые в случае тяжелого заболевания печени, сопровождающегося нарушением процесса детоксикации, участвуют в патогенезе и симптоматике печеночной энцефалопатии);
• терапии бактериальной инфекции, в том числе спонтанного бактериального перитонита (препараты выбора — парентеральные лекарственные формы амоксициллин/клавуланата, цефалоспоринов III поколения, фторхинолонов, метронидазола);
• профилактики спонтанного бактериального перитонита, особенно пациентам с состоявшимся желудочно-кишечным кровотечением (для снижения риска повторного кровотечения) и/или симптомами системного воспаления, такими как лейкоцитоз, повышение скорости оседания эритроцитов, повышение температуры тела (препараты выбора: цефалоспорины III поколения, фторхинолоны).
Гипокоагуляционные состояния у пациентов с синдромом холестаза
Гипокоагуляционный механизм при заболеваниях, сопровождающихся синдромом холестаза, отличается от вышеописанного механизма.
Синдром холестаза является ведущим синдромом при заболеваниях печени, связанных с:
• большинством лекарственных поражений печени (андрогены, эстрогены, анаболики, антибиотики);
• аутоиммунными болезнями печени (первичным билиарным циррозом, первичным склерозирующим холангитом);
• вторичным билиарным циррозом.
Одним из проявлений холестаза является снижение всасывания жирорастворимых витаминов, в частности витамина К, при участии которого происходит синтез протромбина. Таким образом, механизм гипопротромбинемии при холестазе отличается от такового при нарушении синтетики в печени при печеночной недостаточности. Клинически дефицит витамина K сопровождается повышенной кровоточивостью. Условие снижения всасывания витамина K — длительный холестаз (месяцы, годы).
Основным препаратом, назначаемым при холестазе, является урсодезоксихолевая кислота, которая обладает холелитолитическим, желчегонным, гепатопротективным и гипохолестеринемическим действием. При длительном приеме в дозе 13-15 мг/кг массы тела 2 раза в сутки препарат, улучшая реологию желчи, косвенно способствует всасываемости витамина K и повышению протромбинового индекса.
Необходимо помнить, что ионообменные смолы (холестирамин, колестипол), которые назначают для терапии кожного зуда, беспокоящего пациентов с холестазом, также уменьшают всасывание витамина K за счет адсорбционного эффекта.
Дефицит витамина K восполняется парентерально 3мл(30 мг) в сутки по потребности, длительность введения препарата определяется индивидуально.
Гипокоагуляционные состояния при острой печеночной недостаточности
Особый случай представляет геморрагический синдром в результате острой печеночной недостаточности.
Как было отмечено выше, геморрагический синдром развивается на стадии цирроза печени. Однако при острых гепатитах (чаще всего это острый алкогольный гепатит, реже — острые вирусные гепатиты) может возникнуть функциональная неполноценность клеток печени за счет массивного воспаления, что сопровождается печеночной недостаточностью (гипопротромбинемией), более выраженной, чем при циррозах печени в исходе хронических гепатитов.
В связи с этим протромбиновый индекс и ПТВ также используют в различных оценочных и прогностических шкалах у пациентов с острым гепатитом. Например, самая известная шкала для прогноза пациентов с острым алкогольным гепатитом — индекс Маддрея:
Индекс Маддрея = 4,6 х (ПТВ пациента, с-ПТВ в контроле, с) + уровень билирубина сыворотки, мкмоль/л ÷ 17.
При значении индекса Маддрея более 32 (острый алкогольный гепатит тяжелого течения) риск летального исхода высок и составляет более 50% в короткие сроки — в течение 30 дней. Индекс Маддрея менее 32 характерен для острого алкогольного гепатита легкого течения, сопровождающегося небольшой летальностью.
Примечательно, что терапия острого алкогольного гепатита тяжелого течения преднизолоном не увеличивает риск развития желудочно-кишечного кровотечения — одного из самых ожидаемых побочных эффектов стероидотерапии.
Тромбоцитопения у пациентов с острой печеночной недостаточностью за счет гиперспленизма возможна, однако возникает крайне редко, так как гиперспленизм не успевает сформироваться. Также не успевают активироваться антисвертывающие и фибринолитические системы. По этой причине в случае летального исхода пациенты реже умирают от кровотечения. Причиной смерти, как правило, являются печеночная недостаточность и отек головного мозга.
Гипопротромбинемия корригируется внутривенным введением препаратов витамина К. В России в настоящее время зарегистрирован препарат викасол (действующее вещество — менадиона натрия бисульфит), который представляет собой синтетический водорастворимый аналог витамина К3. Его высшие дозы (в/м): разовая — 15 мг, суточная — 30 мг.
Следует помнить, что при острой печеночной недостаточности существует опасность коррекции нарушений свертывания крови введением СЗП, так как она увеличивает объем циркулирующей крови и может спровоцировать отек головного мозга у этой группы пациентов.
Дата добавления: 2018-05-02 ; просмотров: 902 ; ЗАКАЗАТЬ РАБОТУ
Цирроз печени является неизлечимой патологией, избавиться от которой можно только на первых этапах ее формирования. Когда процесс уже запущен, медицина способна лишь тормозить развитие заболевания, не допуская появления осложнений. Часто цирроз возникает как следствие гепатита С, но причины могут быть и другими, такими как алкоголизм, длительный прием медикаментов и другие факторы.
Проблема заключается в том, что данная патология не вызывает симптоматики длительное время, поскольку в печени нет нервных окончаний, человек не ощущает боли и дискомфорта в области органа. Когда уже возникли характерные симптомы, цирроз становится неизлечимым.
Осложнения этого заболевания нередко вызывают смерть больного, поэтому к ним медики относятся с особым вниманием. Среди последствий тяжелого поражения печени можно выделить асцит, рак органа, кровотечения и иные патологии. Рассмотрим одно из осложнений цирроза — кровотечения, методы лечения этого состояния и симптомы, сопровождающие нарушение.
Механизм развития
Кровотечения, возникающие при циррозе очень опасны, так как обычно протекают бурно и в короткий промежуток времени способны привести к смерти больного. Необходимо вовремя распознать подобное отклонение, обратиться за помощью в медицинское учреждение, чтобы врачи смогли остановить потерю крови.
Возникновение симптома
Причиной этого нарушения является расстройство функционирования печени, кровь не может циркулировать правильно, застаивается и повышает давление в сосудах органа. Такая ситуация провоцирует организм действовать по-другому, подключая обходные пути вывода крови. Медики называют такие пути коллатералями или анастомозами.
Такие магистрали для крови помогают ей достигать зоны сердца, даже если через печень это сделать не удается. Опасность такого процесса заключается в том, что расширяются многие венозные сосуды, особенно в определенных участках тела.
Где происходит расширение:
- Зона желудка.
- Зона передней брюшной стенки.
- Зона пищевода.
- Зона прямой кишки.
Особое внимание нужно уделить участку, где пищевод переходит в желудок, именно там чаще всего наблюдаются массивные кровотечения. Пораженные варикозом сосуды становятся выпуклыми и выступают в просвет проблемной области. Такие нарушения нередко наблюдают медики при обследовании пациента с помощью эндоскопа.
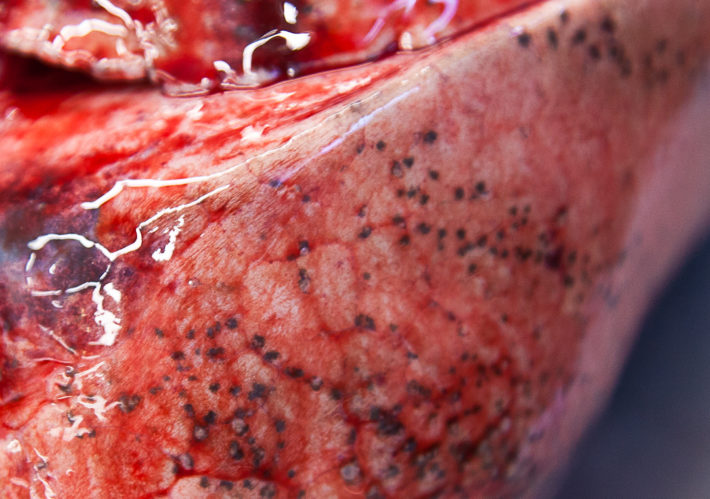
Кровотечение из вен
Подобные отклонения приводят к атрофии слизистой оболочки сосуда, при этом ткани сосудистых стенок тоже истончаются. Такие повреждения и провоцируют разрыв вен, ведь при любой нагрузке стенка сосуда может лопнуть. Дополнительным негативным моментом являются слабые свертывающие способности крови, вызванные циррозом и нарушениями работы печени. В совокупности такие факторы и становятся причиной сильных кровотечений.
Классификация
Разновидностей такого осложнения несколько, в частности, выделяют:
Внутренние кровотечения. Происходят вследствие поражения внутренних органов. Врачи считают эту разновидность кровопотери самой опасной, поскольку люди не могут сразу определить, что с ними происходит, признаки смазаны. Самыми неблагоприятными являются кровотечения из области верхнего отдела пищевода и желудка. Виды внутренних кровотечений:
-
петехиально-пятнистое — возникает из-за уменьшения свертываемости крови по причине нехватки фибриногена и развившейся тромбоцитопении. Проявляется, как множество синяков на теле пациента, имеющих разную форму и размер;
Кровь в альвеолах
гематомное — появляется вследствие гемофилии, сопровождающей цирроз печени, а также на фоне болезней крови генетического характера. Проявляется наличием гематом, образующихся в результате небольших травм мягких тканей, дополнительно возникает отечность пораженного участка, боль в этой зоне;
Внешние. Могут возникать потери крови через нос или другие органы. Такие состояния бывают различными по своей интенсивности, что зависит от степени тяжести атрофических поражений печени. Выделяют такие виды:
-
носовые. Потеря крови происходит через носовые ходы. Нередко человек принимает такое проявление за признак гипертонии. Интенсивность подобного кровотечения может быть разной, а возникнуть это состояние способно при любой стадии цирроза печени. Причина носовых потерь крови кроется в хрупкости капилляров носа и высоком артериальном давлении;
маточные. Практически во всех случаях такое кровотечение массивное, поэтому требует немедленных действий медиков. В большинстве случаев подобное нарушение приводит к летальному исходу;
Клинические проявления
Визуально определить кровотечение можно, но только когда оно наружное, а в случае внутреннего – нужно полагаться на свое самочувствие и наличие определенных симптомов.
- бледность кожных покровов;
- слабость, вялость;
- снижение показателей артериального давления;
- учащенный ритм сердца;
- головокружение;
- мелькание мушек перед глазами;
- потемнение в глазах;
- выступает холодный пот;
- ощущение жажды;
- рвота с примесью крови и темных масс;
- черный цвет кала;
- боль в брюшине.
Внутренние кровотечения могут иметь разную степень тяжести, от чего зависит интенсивность проявления симптоматики. Если речь идет о средней степени тяжести, то у больного холодеют руки и ноги, бледнеет кожа и учащается пульсация. Давление в этот момент падает, иногда до предельно низких отметок тонометра.
Когда кровопотеря тяжелой степени тяжести, то признаки возникают серьезные. У таких пациентов сбивается ритм дыхания, сильно учащается пульс, а уровень АД находится на самых нижних цифрах. Дополнительно отмечается холодный и липкий пот, кожа становится белой с синим оттенком, руки дрожат, и больной постоянно зевает. В этот период человек не может адекватно оценивать происходящее. Если ситуация критическая, то цвет кожного покрова становится серым, наблюдается выраженность контуров и черт лица, пациент находится в состоянии бреда.

Первая помощь при внутреннем кровотечении
Когда внутреннее кровотечение массивное и угрожающее жизни больного, развивается кома. Пульс у такого человека прощупать не удается, а давление падает до нуля, зрачки расширяются, появляются конвульсии. Помочь этому пациенту уже невозможно, происходит его смерть.
Что касается вен пищевода, то определить кровотечение в этой области можно по нескольким симптомам. Если потеря крови носит острый характер, то возникает рвота с кровью. Цвет крови обычно ярко-красный, без примеси сгустков. Когда кровотечение несильное, то отмечается рвота, имеющая вид кофейной гущи, а ее общий объем невелик.
Изменения цвета и структуры кала тоже играют важную роль в диагностике заболевания. При кровотечении в зоне пищевода стул становится черный, дегтеобразный.
Происходят такие изменения по причине попадания крови в кишечник, после прохождения по всей пищеварительной системе. Такой симптом не появляется сразу, так как для кровяной массы необходим определенный промежуток времени, чтобы попасть в прямую кишку.
Боль тоже является характерным признаком кровотечения в венах пищевода. Болевые ощущения возникают в зоне грудины, нижней ее части, а также на участке загрудинного пространства и животе, в эпигастральной области.
Устранение патологии
Остановить потерю крови у пациентов с циррозом печени может только специалист в условиях стационара. Он проводит диагностику и выявляет область, в которой развилось кровотечение, затем определяет методику терапии и прогнозы для такого больного. Терапия в подобных случаях помогает не всегда, обычно это осложнение возникает вновь.
- Потерянную кровь надо возместить, для чего пациенту в центральную вену вводят плазму, а также делают уколы с применением препаратов Октреотид и Викасол.
 Проведение ЭГДС позволяет точно обнаружить зону кровотечения, а перед процедурой больному обязательно промывают желудок.
Проведение ЭГДС позволяет точно обнаружить зону кровотечения, а перед процедурой больному обязательно промывают желудок.- Устранение потери крови. Если локализацией кровотечения стала область пищевода, то больному необходима склеротерапия, а в некоторых случаях лигирование вен с помощью эндоскопа. Когда потеря крови остановлена, далее, начинают вводить пациенту Октреотид.
- Хирургический метод остановки кровотечения применяется в случае, когда остальные способы терапии не принесли результата. Доктор делает тампонаду сосудов с помощью зонда.
Кровотечения в области желудка или прямой кишки можно остановить только Октреотидом, данный медикамент снижает уровень давления в отделе портальной системы. Когда препарат не оказал должного действия, врачи проводят шунтирование сосудов. Иногда помочь больному может только пересадка печени.
Существуют народные методы лечения, которые помогают восстановить печень и снизить риск развития кровотечений. Любое из таких лекарств надо принимать только после консультации с врачом.
Народные методы терапии:
 плоды шиповника сушеные или свежие 2 части, пырея корневища 2 части, лист крапивы 1 часть. Смешать все ингредиенты, взять 1 столовую ложку этой смеси и залить ее 1 стаканом кипятка, оставить настаиваться на 2 часа. Сцедить отвар и пить его по 1/3 стакана трижды за день;
плоды шиповника сушеные или свежие 2 части, пырея корневища 2 части, лист крапивы 1 часть. Смешать все ингредиенты, взять 1 столовую ложку этой смеси и залить ее 1 стаканом кипятка, оставить настаиваться на 2 часа. Сцедить отвар и пить его по 1/3 стакана трижды за день;- взять по 10 грамм тмина плодов, коры крушины, зверобоя травы, волчеца кудрявого травы, тысячелистника травы, смешать все компоненты. Приготовить 1 стакан кипятка и всыпать в него 1 столовую ложку получившейся смеси трав, накрыть и оставить на 2-3 часа для настаивания, сцедить. Пить настой по 1/3 стакана 3 раза за день;
- взять по 2 столовые ложки сушеного корня одуванчика, зверобоя травы и 1 столовую ложку бессмертника песчаного цветков, а также вахты трехлистной листья 1 столовую ложку, смешать все и залить полулитром кипятка. Настаивать отвар 3 часа, сцедить. Принимать 2 раза за день по 1 стакану;
- приготовить листья барбариса, около 20 штук и 1 стограммовую рюмку водки, залить ею листья. Настоять лекарство 14 дней, сцедить. Получившийся настой пить по 25 капель 3 раза за день. Курс лечения 21 день. Хранить посуду с лекарством в темноте и прохладе;
- взять по 1 столовой ложке лапчатки гусиной, мяты перечной листа, травы чистотела и залить все стаканом кипятка, настаивать 2 часа, сцедить. Жидкую часть пить по 2 раза за день.
Осложнения и прогнозы
Последствиями кровотечений могут стать серьезные нарушения в работе всех систем организма, а также летальный исход. Прогноз патологии полностью зависит от степени интенсивности, локализации потери крови, а также от стадии основного недуга. Как показывает практика, внутренние кровотечения нередко заканчиваются смертью пациента уже при первом проявлении.
Даже если врачи смогли остановить кровотечение, рецидив развивается часто, более чем в 30-40 % всех подобных случаев, и происходит это в короткие сроки, на первой-второй неделе после первого инцидента. Далее, у этих больных нередко возникает нарушение функционирования головного мозга, а также начинают развиваться онкологические процессы в печени.
Профилактика включает в себя соблюдение лечебной диеты, полностью исключающей соль и жирные продукты, прием назначенных врачом медикаментов, а также регулярное прохождение диагностических мероприятий по расширению проблемных вен и образовавшихся узлов.
Опасны ли кровотечения при циррозе? Безусловно. Отзывы пациентов свидетельствуют о тяжелых последствиях любых кровотечений:
При циррозе всегда существует опасность кровотечений, это нужно учитывать всем пациентам с таким диагнозом. При появлении первых признаков такого осложнения надо обращаться к врачу, ведь остановить потерю крови самостоятельно будет сложно. Вылечить полностью эту патологию невозможно, ведь если она появилась, значит, цирроз уже значительно развился.
Прогноз зависит от многих обстоятельств, поэтому точно спрогнозировать дальнейшую жизнь больного сложно. Внутренние кровотечения самые опасные, нужно купировать их на первом этапе формирования. Существуют препараты, с помощью которых медикам удается остановить потерю крови, но это не гарантирует того, что ситуация не повторится. Чаще кровотечение возникает вновь, и определить, когда это произойдет, невозможно.
