Колоноскопия кишечника – эндоскопическое исследование, основное назначение которого – исследование слизистой толстого кишечника. Это позволяет лечащему врачу, назначившему исследование, наиболее точно поставить окончательный диагноз и скорректировать терапию.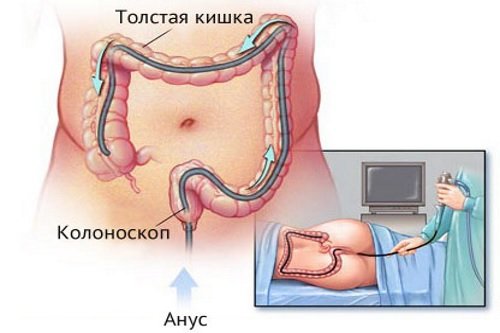
Показание к колоноскопии
При подозрении на любое заболевание толстого кишечника возникает необходимость в проведении эндоскопического исследования для оценки состояния слизистой и проведения дифференциальной диагностики. Показаниями к проведению процедуры являются следующие состояния больного:
- Хронические боли в области живота, преимущественно в подвздошных областях;
- Периодически возникающие запоры, требующие уточнения причины;
- Частый метеоризм (вздутие живота);
- Железодефицитная анемия (снижение показателей красной крови – эритроцитов) как результат хронической кровопотери неизвестной локализации или малокровие неизвестной этиологии для уточнения происхождения дефицитного состояния;
- Наличие кровотечения в нижних отделах кишечной трубки, проявляется в виде кровяных прожилок стуле;
- Наличие в семейном анамнезе рака кишечника, полипоза, аутоиммунных заболеваний толстой кишки (болезнь Крона, неспецифический язвенный колит), онкологической патологии в толстом кишечнике;
- Уточнение синдрома раздраженного кишечника (для исключения опасной для жизни патологии);
- Подготовка к оперативному гинекологическому пособию при заболеваниях матки, яичников (в особенности онкологических заболеваниях для исключения прорастания опухоли);
- Резкое снижение веса за короткий временной промежуток;
- Длительное повышение температуры тела до субфебрильных цифр (37,1-37,5˚С) без видимой причины;
- Подозрение на онкопатологию кишечника;
- Подозрение на полипы в толстом кишечнике.
Перед исследованием рекомендуется предварительно провести рентгенографическое исследование, предпочтение отдается обследованию с контрастированием – ирригографии или ирригоскопии. Если на снимке есть изменения, то необходимость в уточнении диагноза при помощи методов визуализации возрастает — необходима колоноскопия.
В некоторых странах, таких как Германия, Япония, Англия, исследование внесено в перечень необходимых ежегодных медицинских обследований у людей старше 45-50 лет.
Противопоказания к колоноскопии
| Абсолютные противопоказания | Относительные противопоказания |
|---|---|
|
|
Относительные противопоказания не запрещают исследования, а лишь указывают на повышенный риск или недостоверность результатов исследования. При жизненной необходимости исследование может быть проведено по усмотрению лечащего врача.
Подготовка к процедуре
Необходимо провести предварительную подготовку в виде диеты и очищения кишечника для того чтобы ничего не мешало хорошему обзору поверхности слизистой оболочки.
Именно корректная подготовка пациента к исследованию является залогом и гарантом достоверности результатов.
Диета
Перед исследованием необходимо перевести пациента на особое меню.
| Запрещенные продукты | Разрешенные продукты |
|---|---|
|
|
Накануне перед исследованием необходимо отказаться от ужина (последний прием пищи до 18-00), утром не следует завтракать.
Препараты
Больному перед исследованием прописываются специальные лекарственные препараты, на фоне снижения перистальтики.
| Название торговой марки | Как приготовить | Как употреблять |
|---|---|---|
| Лавакол | Пакетик (14 грамм – 1 порция) растворить в 200 мл холодной кипяченой воды. | Необходимо выпить в общем количестве 3 литра раствора (15 пакетиков), по 200 мл порция в течение трех часов за 18-20 часов до диагностики. |
| Фортранс | Растворить 1 пакетик лекарства на 1 литр теплой воды. | 1 пакетик рассчитан на 20 кг веса человека. Необходимо выпить на ночь по стакану (250 мл) через каждые 15 минут необходимое количество препарата. |
| Флит Фософ-сода | Флакончик (45 мл – 1 порция) растворить на 120 мл холодной кипяченой воды. | За сутки до исследования первую порцию необходимо выпить после завтрака (за 24 часа до диагностики) а вторую – после ужина (за 12 часов до диагностики). Порции запивать двумя стаканами кипяченой холодной воды по 250 мл. |
| Эндофальк | 2 пакетика развести в полулитре кипяченой теплой воды, затем добавить еще пол-литра прохладной воды | Принять 3 литра средства (6 пакетиков) в течение пяти часов за 18-20 часов до исследования. |
Очищение кишечника
Если человек отказывается от приема препаратов, очищающих кишечник, или при условии наличия в анамнезе пациента сильных запоров, необходимо проклизмить больного. Клизма проводится следующим образом:
- В кружку Эсмарха (клизму) набрать 1,5 литра комнатной температуры (25-28˚С) воды.
- Спустить воду по трубке (выдавить воздух), что бы она стекла с наконечника, передавить трубку зажимом.
- Смазать наконечник вазелином.
- Пациента уложить на кушетку, предварительно застеленную клеёнкой, поверх которой желательно положить полотенце.
- Придать положение пациенту лежа на левом боку с подогнутой к животу левой ногой.
- Повесить кружку на уровне 1,5-2 метра над уровнем пациента.
- Развести рукой ягодицы больного.
- Ввести наконечник сначала по направлению к пупку на 2-3 см, затем перпендикулярно на 5-6 см (в общей сложности необходимо ввести наконечник на 7-8 см).
- Открыть вентиль на трубке, отходящей от кружки.
- Медленно влить содержимое кружки Эмарха в кишечник пациента, перекрыть трубку.
- Вытащить наконечник, сдавив ягодицы пациента.
- Попросить больного потерпеть 15-20 минут (он может встать, пройтись).
После того как пациент опорожнит кишечник при необходимости можно повторить процедуру через час. Желательно перед исследованием провести процедуру два вечера подряд и на утро перед диагностикой.
Проведение колоноскопии
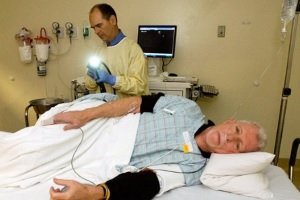
После тщательной подготовки пациента к диагностическому мероприятию переходят к основной части в кабинете эндоскопии:
- Пациент раздевается ниже пояса.
- Его укладывают на кушетку на левый бок, правая нога согнута в коленном и тазобедренном суставах, подтянута к животу.
- Анальное отверстие и окуляр эндоскопической трубки смазывают анестетиком, основным действующим веществом которого является преимущественно лидокаин: Луан-гель, Ксилокаин, Ктеджель.
- Через 10-15 минут, после начала действия анастетика медленно вводят фиброскопическую трубочку, диаметром 9-11 мм, в прямую кишку.
- В просвет регулярно подается воздух в умеренном объеме для лучшей визуализации, окуляр подсвечивается фонариком.
- Трубка медленно проводится через весь толстый кишечник пациента, под контролем пальпации передней брюшной стенки, максимальная длина 135-145 см.
- При необходимости по усмотрению врача-эндоскописта пациента могут перевернуть на спину или на другой бок для облегчения продвижения трубочки аппарата.
- Во время исследования врач тщательно осматривает стеночки толстого кишечника, которые отображаются на экране монитора аппарата, при необходимости могут браться участки слизистой в качестве биопсийного материала для уточнения клеточного состава пораженной ткани. Так же аппарат позволяет удалять полипы по мере продвижения вглубь. Возможно прижигание участков изъязвления кишечника. Параллельно проводится запись, которая передается лечащему врачу на диске-носителе.
- По окончании исследования газ удаляется из полости кишечника.
- Трубка медленно извлекается из толстого кишечника.
- Пациент отправляется домой, где ему необходим покой.
В среднем длительность диагностического мероприятия около получаса. При условии взятия биопсии или удаления полипов длительность может увеличиться до часа.
После обследования разрешен перевод больного на общий стол, однако есть вероятность излишней газификации полости кишки, в таком случае необходим прием сорбента (активированный уголь, атоксил) и легкий массаж передней брюшной стенки. От продуктов, способных вызвать метеоризм, лучше отказаться.
О болезненности процедуры и показаниях к наркозу
Процедура зачастую болезненна и вызывает значительный дискомфорт. Пациенты часто отказываются от исследования, накануне диагностики у некоторых регистрируются приступы панической атаки, повышение артериального давления, тахикардия и так далее. Это свидетельствует о повышенной эмоциональности.
В некоторых случаях прибегают к общему наркозу. Он показан в следующих случаях:
- детский возраст до 12 лет;
- пациенты с некоторыми психиатрическими диагнозами, которые могут навредить себе или персоналу во время обследования;
- высокий порог болевой чувствительности больного;
- спаечная болезнь кишечника и наличие стриктур (сужений) кишечника (по результатам ирригографии) – общий наркоз позволяет максимально расслабить стенки кишечника и мышц брюшного пресса, тем самым облегчив продвижение фиброскопа.
В некоторых случаях достаточно за 30-40 минут перед исследованием провести премедикацию. В качестве основных лекарственных средств используются седативные препараты: пропафол, мидазолам и так далее. Сознание сохраняется, но человек вводится в подобие сна, при этом болевые ощущения снижаются, эмоциональная лабильность ликвидируется.
Возможные осложнения
Как и любая медицинская манипуляция колоноскопия имеет свои осложнения:
- перфорация стенки толстого кишечника фиброскопом (до 1% случаев);
- заражение инфекциями (1-2% случаев, чаще кишечные инфекции, возможны гепатиты);
- апноэ – остановка дыхания (до 0,5 %, 90% из которых являются результатом осложнений общего наркоза);
- контактное кровотечение (около 0,1% случаев);
- боль в животе после исследования (0,1% случаев, чаще после удаления полипов в большом количестве);
- субфебрилитет (стойкое повышение температуры в пределах 37,1-38 ˚С) (около 0,1%, также после оперативного вмешательства – удаление полипов, взятие биопсийного материала).
Какие патологии можно выявить?
При осмотре слизистой можно с достоверностью до 90% установить диагноз, который впоследствии подтверждается гистологически благодаря биопсии, взятой во время колоноскопии.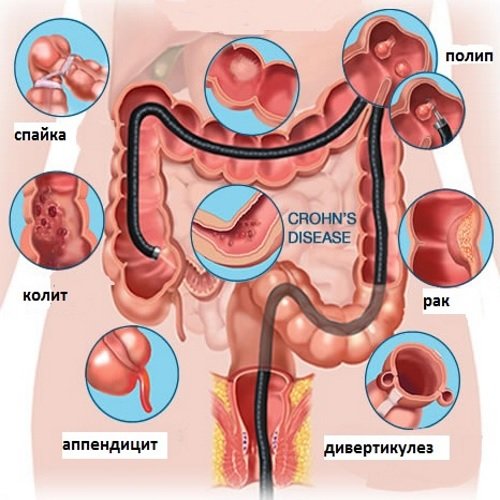
- Полипы кишечника – выросты на слизистой, часто на ножке.
- Неспецифический язвенный колит – воспалительное, чаще аутоиммунное, заболевание, при котором во время исследования обнаруживаются изъязвления слизистой, подтверждается гистологически.
- Болезнь Крона – неспецифическая воспалительная патология, так же выявляются изъязвления в виде булыжной мостовой.
- Рак толстого кишечника – на экране аппаратуры может выглядеть по разному, основной диагноз ставится на основании клеточного состава биоптата.
- Дивертикулы в толстом кишечнике – своеобразные кишечные аневризмы, кармашки, образованные за счет слабости мышечного слоя на некоторых участках.
- Туберкулезные гранулемы толстого кишечника – подтверждается по результатам биопсии и микроскопии материала, полученного при колоноскопии.
Альтернативные методы обследования
Существуют также альтернативные диагностические мероприятия, которые могут быть использованы врачом при невозможности выполнения колоноскопии вследствие наличия противопоказаний или при категорическом отказе пациента:
- Ректоманоскопия – менее болезненный, и менее информативный способ, так как фиброскоп осматривает лишь участок прямой кишки.
- Ирригоскопия или ирригография – рентгенологический метод, рекомендован перед проведением процедуры, малоинформативен.
- МРТ с и без контрастированием – позволяет выявить патологические процессы, установить точную локализацию, но не дает информации о клеточном составе очага.
- Капсульное обследование – проглатывание специальной капсулы, снабженной видеоаппаратурой. Недостатки метода – большой размер капсулы (тяжело проглотить, при подозрении на стриктуры или дивертикула есть риск застревания), естественный процесс пищеварения удлиняет диагностическое мероприятие на 18-20 часов, нет возможности взять биопсию, удалить полипы и так далее.
Несмотря на все риски проведения колоноскопии является наиболее информативным методом обследования кишечника. Исследование способно быть не только диагностическим, но и лечебным – благодаря возможности проводить операционные вмешательства во время процедуры.
Разнообразие диагностических методов сегодня позволяет с минимальным риском для здоровья определить наличие различных патологических состояний и новообразований в практически любой точке организма. Развитие эндоскопии позволяет визуально оценить состояние внутренней стенки пищеварительного тракта. Применяются инструменты, позволяющие выявить язвенные дефекты, эрозии, полипы и другие патологические элементы, которые могут находиться от пищевода, до анального сфинктера. Одним из таких методов является колоноскопия.
Проведение диагностики требует наличия специального помещения, подготовленного персонала и соответствующего инструментария. Колоноскоп – это специальный инструмент, состоящий из оптоволоконной трубки, осветительного компонента и нагнетающего воздух приспособления. Именно он позволяет визуализировать слизистую оболочку толстого кишечника.
Новейшие аппараты обладают специальными манипуляторами, которые позволяют осуществить забор материала для гистологического исследования, осуществить удаление или прижигание небольших полипов. Колоноскоп вводится через задний проход в просвет прямой кишки. Постепенно он продвигается вдоль просвета кишечника, манипулятор в этот момент накачивает орган воздухом, благодаря чему удается осмотреть расправленные складки слизистой оболочки.
Выполнение описанных действий требует от оператора максимальной концентрации и координации. По мере продвижения зонда, для облегчения преодоления физиологических изгибов ободочной кишки, возможно, потребуется изменение положения тела пациента. Максимальная дальность введения аппарата позволяет осмотреть Баугиниеву заслонку.
Новейшие колоноскопы позволяют осуществить поворот оптической части на 180 градусов внутри кишки. Именно этот прием позволяет оценить дистальный отдел прямой кишки, так как именно здесь наиболее часто определяется развитие полипов и опухолей. Но в силу особенностей анатомического строения, при прямом введении камеры, этот участок остается вне поля зрения врача.
Детская колоноскопия выполняется по стандартной вышеописанной методике, но требует использование детского эндоскопа, который отличается лишь диаметром и длинной зонда.
Что показывает колоноскопия
Данный инструмент был разработан и успешно используется для оценки состояния толстого кишечника. Визуализация позволяет опытному эндоскописту выявить изменения на слизистой оболочке прямой, сигмовидной, ободочной и слепой кишки, патологическую ее окраску, наличие язв или полипов, осуществить забор материала для гистологического исследования.
Какой врач проводит обследование прямой кишки
Выполнять данный вид исследования может только высококвалифицированный врач-эндоскопист. Диагностикой и лечением дистальных отделов пищеварительной системы обычно занимается проктолог, но колоноскопия требует особых навыков и длительного процесса овладения манипуляцией. В связи с этим, ее выполняет именно эндоскопист.

Показания к колоноскопии кишечника
Перед началом проведения диагностики, необходимо определить наличие показаний. Этим должен заниматься высокоспециализированный врач проктолог.
К состояниям, при которых требуется проведение колоноскопии относят:
- наличие примеси крови или большого количества слизи в каловых массах;
- диагностика синдрома хронической диареи;
- частые запоры, чередующиеся с диареей;
- постоянные запоры;
- обнаруженные при помощи других диагностических манипуляций полипозные разрастания;
- колоноскопия при низком гемоглобине позволяет выявить источник кровотечения;
- подозрение на наличие паранеопластического процесса в толстом кишечнике;
- черный стул;
- при поносе длительного профузного характера;
- диагностика неспецифического язвенного колита и болезни Крона;
- биопсия слизистой толстого кишечника.
Противопоказания к обследованию кишечника
Существует определенный перечень патологических состояний, которые являются абсолютными или относительными противопоказаниями для проведения эндоскопического обследования толстого кишечника.
К противопоказаниям относятся:
- наличие инфекционного процесса в острой стадии;
- перитонит;
- декомпенсированная сердечная и дыхательная недостаточность;
- патологии свертывающей системы крови;
- тяжелая форма ишемического колита;
- обострение язвенного колита;
- наличие анальных трещин;
- парапроктит;
- беременность на любом сроке.
Колоноскопия при беременности
Беременность является абсолютным противопоказанием для проведения данной диагностической процедуры в виду возможного развития побочных явлений связанных с жизнью плода или работой пищеварительного тракта женщины.
Колоноскопия при геморрое
Геморрой не является противопоказанием для проведения данной диагностической манипуляции, но запущенные стадии заболевания могут значительно усложнять сам процесс для эндоскописта. Перед исследованием доктор должен оценить проходимость анального канала и при наличии выпадающих геморроидальных узлов –вправить их.
Колоноскопия при спайках кишечника
Спайки значительно осложняют прохождение эндоскопа, но при наличии высокого уровня навыков у проводящего исследование врача, вероятность неудачи или развития нежелательных последствий сводится к нулю.
Колоноскопия при месячных
Менструальное кровотечение не относится к противопоказаниям для проведения процедуры. Однако по возможности желательно воздержаться от ее проведения. Наиболее подходящий период — посредине цикла.
Как часто можно делать колоноскопию кишечника
Выполнение этой процедуры сопровождается относительно низкой вероятностью осложнений или побочных эффектов. В то же время она является наиболее информативным методом, позволяющим выявить патологии и новообразования в просвете толстого кишечника. Специалисты утверждают, что выполнять ее без вреда организму можно достаточно часто. Рекомендуется проходить обследование с периодичностью в три-пять лет после достижения пятидесятилетнего возраста.
При наличии онкологической патологии в семейном анамнезе, регулярную диагностику лучше начать проходить после достижения сорока лет. Больные, в отношении которых проводились оперативные вмешательства на органах брюшной полости, должны проходить профилактические осмотры каждые три года для раннего выявления рецидивов.
Как подготовиться к колоноскопии
Любое диагностическое исследование требует проведения специальной подготовки. Эндоскопия толстого кишечника не исключение.
Для получения максимально информативной картинки, пациенту рекомендуют выполнить следующие действия за три-четыре дня до манипуляции:
- отказаться от употребления продуктов питания, содержащих большое количество клетчатки;
- прекратить употреблять газированные напитки;
- исключить прием сдобные хлебобулочные изделия;
- перейти на диетическое питание, включающее манную кашу, ненаваристые бульоны, вареное мясо и кисломолочную продукцию.
Подготовка к колоноскопии вечером перед процедурой требует полного отказа от приема пищи, разрешено употреблять только небольшое количество бульона. Также нужно опорожнить кишечник и принять слабительное средство. Непосредственно за несколько часов до обследования, нужно еще раз опорожнить кишечник, поставить сифонную клизму до получения чистой воды. Некоторые специалисты рекомендуют принять на ночь дозу успокаивающего средства, чтобы уменьшить нервозность перед манипуляцией.
Какие анализы сдать перед колоноскопией
Проведение колноскопии приравнивается к хирургической манипуляции, в связи с чем, перед ее выполнением, необходимо сдать определенные анализы.
Необходимы анализы:
- общий клинический анализ крови;
- определение биохимических показателей сыворотки крови;
- анализ каловых масс на наличие скрытой крови;
- бактериологическое исследование кала.
Что брать с собой на колоноскопию
Для максимального упрощения и облегчения прохождения процедуры как для пациента, так и для медицинского персонала.
Желательно принести с собой следующие вещи:
- сменную обувь;
- простынку или пеленку;
- все результаты лабораторной и инструментальной диагностики;
- после достижения сорокалетнего возраста, нужно принести с собой недавносделанную кардиограмму и
- заключение терапевта;
- теплые носки;
- лучше взять также специальные трусы для колоноскопии, они представляют из себя специальные тканевые шорты со специальным прорезом в области заднего проходя, они помогают провести процедуру с максимальным комфортом для пациента;
- упаковку влажных салфеток или моток бумажных полотенец.
Как проводится колоноскопия
Продолжительность осмотра обычно длится от десяти до шестидесяти минут. Все зависит от проходимости дистальных отделов пищеварительной трубки, наличия спаек, геморроя и степени подготовленности пациента. Также влияет психическое состояние больного, излишняя нервозность может существенно усложнять проведение обследования.
Колоноскопия с анестезией
Процедура считается достаточно неприятной, хотя нередко проводится без какой-либо анестезии или обезболивания. Нередко применяется поверхностная анестезия, достигаемая при помощи смазывания зонда специальной мазью, в составе которой находится анестезирующее средство.
Колоноскопия под наркозом
В медицинских центрах высокоразвитых государств данный вид эндоскопии проводится при помощи общего наркоза. Это обеспечивает полное расслабление тела пациента, абсолютную безболезненность и позволяет проводить осмотр так долго, как потребуется и в случае необходимости произвести удаление полипов или прижигание малых новообразований. Тем не менее, существует риск развития нежелательных эффектов от применения препаратов для введения пациента в наркоз. Использование этого метода не всегда является оправданным в связи с риском.
Колоноскопия под седацией
В практически ста процентах случаев достаточно выполнения в отношении больного седации. Эта позволяет ввести пациента в подобное сну состояние, при котором он не ощущает дискомфорта или боли. С этой целью вводится пропофол, что имеет как положительные, так и отрицательные стороны. Недостатком считается длительный выход из этого состояния, во время которого требуется присутствие родственника или медицинского персонала.
Многие пациенты перед исследованием часто задаются вопросом, больно ли делать колоноскопию. Современные эндоскопы в совокупности с методами седации позволяют полностью избежать дискомфорта и болевых ощущений.
Результаты колоноскопии кишечника
Диагностика требует определенных навыков и опыта от эндоскописта, во время визуализации слизистой.
Доктор оценивает следующие параметры:
- цвет;
- эластичность;
- влажность;
- податливость;
- наличие стриктур, эрозий, язв, полипов, опухолей.
Здоровый кишечник характеризуется бледно-розовой окраской, влажной и податливой стенкой без патологических элементов. При наличии эрозии или полипов, необходимо произвести забор материала для гистологии. Это позволит установить природу заболевания и глубину поражения.
Возможные последствия после колоноскопии
Любое вмешательство во внутреннюю среду организма человека, особенно при наличии сопутствующего поражения толстокишечной стенки, возможно возникновение побочных нежелательных эффектов.
В их перечень входят такие:
- перфорация одного из отделов толстого кишечника;
- перитонит;
- болевой синдром в области живота;
- кровотечение с места удаленного полипа;
- дискомфорт в области заднего прохода;
- проблемы с дефекацией;
- инфицированность возбудителями вирусного гепатита;
- аллергическая реакция на компоненты наркоза.
Эндоскопия является наиболее современным методом, позволяющим оценить состояние пищеварительной системы. При помощи колоноскопа можно осмотреть ее дистальные отделы. Метод обладает широким спектром показаний, относительно малым количеством состояний, при которых противопоказано его и при правильном выполнении, редко приводит к развитию осложнений. Единственным более щадящим методом, но обладающим меньшей информативностью считается бесконтактная колоноскопия, выполняемая при помощи компьютерного томографа.
8 минут Автор: Любовь Добрецова 47448

Проктолог — это один из самых нелюбимых многими врачей, визит к которому откладывают до последнего. Да и говорить о каких-либо проблемах в кишечнике считается довольно постыдным, а между тем колоректальный так уверенно набирает обороты и уносит много жизней.
И это при том что если вовремя обращаться за помощью к специалистам, диагностировать эту патологию не составляет труда. И прогнозы он имеет благоприятные, если только пациент не пришел на последней стадии рака. Обследование больных может начинаться со скрининговых тестов на выявлении скрытых кровотечений.
А также им проводят колоноскопию, ирригоскопию и сигмоскопию. Далеко не все пациенты понимают, что подразумевается под этими терминами, поэтому у больных могут возникать такие вопросы: что такое колоноскопия кишечника? Как проходит процедура? Что показывает колоноскопия? Больно ли это?
Общая информация
Процедура колоноскопии — это инструментальное исследование толстого кишечника и его нижнего сегмента (прямая кишка), которое используется для диагностики и лечения патологических состояний этой части пищеварительного тракта. Оно детально показывает состояние слизистой оболочки. Иногда эту диагностику называют — фиброколоноскопией (колоноскопия ФКС). Обычно процедуру колоноскопии кишечника проводит диагност-проктолог, которому ассистирует медсестра.
Эта диагностическая процедура подразумевает введение в анальное отверстие зонда, оснащенного на конце камерой, которая передает изображение на большой экран. После этого в кишечник нагнетается воздух, который не дает кишкам слипаться. По мере продвижения зонда детально осматриваются различные участки кишечника. В некоторых случаях проводят колоноскопию не только с целью визуализации проблем, но также она позволяет осуществить следующие манипуляции:
- сделать забор биоптата;
- удалить полипы или соединительно-тканные тяжи;
- извлечь чужеродные предметы;
- остановить кровотечения;
- восстановить проходимость кишечника в случае его сужения.
Показания к проведению
Проводится колоноскопия кишечника с целью подтверждения предварительного диагноза. Она позволяет точно определить место и степень патологических изменений. Это особенно уместно при таких состояниях и заболеваниях:
- кровотечение из прямой и толстой кишки (в ходе процедуры выполняется термокоагуляция);
- новообразования в кишечники доброкачественной природы (удаление полипов);
- онкопатология в толстом отделе кишечника (забор биоптата для гистологического исследования);
- болезнь Крона (гранулематозное воспалительное заболевание);
- неспецифический язвенный колит;
- полное нарушение пассажа содержимого по кишечнику;
- нарушения стула (частые диареи или хронические запоры);
- стремительная потеря веса по непонятным причинам;
- пониженный гемоглобин;
- продолжительно держащаяся субфебрильная температура.
Колоноскопия прямой кишки показана в целях профилактики 1 раз в год пациентам в возрасте от 50 лет. Особенно это касается тех, у кого имеется плохая наследственность (у близких родственников был диагностирован колоректальный рак).
Подготовка
Подготовительный процесс подразумевает такие этапы: первичная подготовка, диетическое питание, медикаментозное очищение кишечника. Точность соблюдения этих шагов позволит добиться максимально достоверных результатов.
Первичная подготовка
Если пациент длительно страдает запорами, то одних только очищающих медикаментозных средств будет недостаточно. Заранее таким больных назначают прием масла клещевины (касторка) или проведение классических клизм. Касторку принимают 2 дня подряд на ночь. Количество рассчитывают по весу. Если в среднем пациент весит около 70 кг, то вполне достаточно 60 мл средства.
Если запоры стойкие и запущенные, а касторовое масло себя не оправдывает, то рекомендованы клизмы. Чтобы совершить такую манипуляцию в домашних условиях понадобится специальный резервуар с наконечниками (кружка Эсмарха) и 1,5 литра воды комнатной температуры.
Пошаговое выполнение процедуры:
- Больной должен лечь на левый бок, а правую ногу при этом нужно выдвинуть вперед и согнуть в колене. Под тело лучше подстелить клеенку, чтобы не намочить диван или кровать.
- Кружку Эсмарка наполняют водой, зажим при этом закрыт. После этого стравливают воздух и зажим снова закрывают.
- Грелку необходимо подвесить выше уровня дивана/кровати на 1–1,5 метра.
- Насадку следует обильно смазать вазелином и аккуратно ввести ее в анальное отверстие на глубину до 7 см.
- Зажим с кружки Эсмарха снимают и впускают в пациента весь объем жидкости, после чего наконечник достают.
- Больной не должен тут же бежать в туалет, а прежде следует немного подвигаться, сжав сфинктер (5–10 минут). После этого можно справить нужду. Такую манипуляцию следует совершать 2 вечера подряд.
Диетическое питание
Еще один способ качественно очистить нижние отделы пищеварительного тракта — это за 2–3 дня до намеченной процедуры отдать предпочтение бесшлаковой диете. В этот период следует отказаться от продуктов, вызывающих повышенное газообразование. Кушать можно нежирные сорта мяса и рыбы, кисломолочные продукты, отварные овощи. Последний прием пищи должен быть не позднее чем за 8–12 часов до намеченной процедуры.
Очищение кишечника
Такие препараты, как Фортранс и Эндофальк мешают питательным веществам всасываться в ЖКТ, поэтому пища стремительно продвигается по кишечнику и быстро покидает его в жидком виде. А другая группа препаратов (Флит Фосфо-сода и Лавакол) задерживают выведение жидкости из кишечника, поэтому повышается перистальтика, смягчается кал и ускоряется очищение кишечника.
Проведение процедуры
У пациентов часто воображение работает в неправильном направлении и они совершенно неправильно представляют себе, как делают колоноскопию кишечника. Им кажется, что их ждут настоящие пытки, но медицина в этом плане давно шагнула вперед. При обследовании, как правило, используется обезболивание или седация.
Колоноскопия с местной анестезией
Для этих целей используются препараты, где активным действующим веществом выступает лидокаина (Луан гель, Дикаиновая мазь, Ксилокаин гель). Их наносят на насадку колоноскопа, вводимую в анус, или смазывают ими непосредственно слизистую. Кроме того, местная анестезия может быть достигнута парентеральным введением анестезирующих средств. Но ключевое здесь то, что пациент находится в сознании.
Седация
Еще один вариант премедикации. В этом случае человек находится в состоянии, напоминающим сон. Он находится в сознании, но при этом ему не больно и не дискомфортно. Для этого применяются Мидазолам, Пропофол.
Колоноскопия кишечника под общим наркозом
Этот способ предполагает парентеральное введение лекарств, отправляющих пациента в глубокий медикаментозный сон с полным отсутствием сознания. Колоноскопия, проводимая таким образом, особенно показана в детской практике, для людей с низким болевым порогом и наблюдающихся у психиатра.
Исследование кишечника проводится в специальном кабине для проктологических исследований. Пациента просят раздеться до пояса, взамен ему дают одноразовые диагностические трусики и укладывают его на кушетку на левый бок. Ноги при этом нужно согнуть в коленях и придвинуть к животу.Когда пациент получает подобранное для него обезболивание, начинается проведение самой процедуры.
Колоноскоп вводят в анальное отверстие, нагнетают воздух и начинают его аккуратно продвигать вперед. Для контроля врач одной рукой прощупывает переднюю стенку брюшины, чтобы понимать как трубка преодолевает изгибы кишечника. Все это время на экран монитора подается видео и врач внимательно изучает различные участки кишечника. В конце процедуры колоноскоп извлекается.
Если процедура проводилась под местной анестезией, то больного отпускают домой в этот же день. А если применялся общий наркоз, то пациент будет вынужден провести в стационаре несколько дней, и будет находиться под наблюдением специалистов. Процедура, как правило, длится не более получаса. Фото отдельных участков кишечника или видео колоноскопии может быть записано на цифровой носитель.
Противопоказания и осложнения
Пациенты также интересуются тем, в каких случаях данная процедура противопоказана и какие после проверки могут появиться осложнения. Пройти данное обследование не смогут пациенты в таких состояниях:
- перитонит;
- тяжелые нарушения кровообращения;
- острый инфаркт миокарда;
- травма стенки кишечника;
- тяжелые стадии колита;
- беременность.
Кроме того, существует еще и ряд относительных противопоказаний, о которых более подробно можно прочитать в этой статье. После осмотра кишечника могут возникнуть такие осложнения: разрыв стенки кишечника, внутренние кровотечения, непродолжительное вздутие кишечника, болевой синдром в брюшине, повышение температуры тела до 37,5 °C в течение 2–3 дней (особенно если была выполнена небольшая резекция).
Следует незамедлительно обратиться к врачу, если после того, как была сделана колоноскопия, появились следующие симптомы:
- лихорадочное состояние;
- сильная боль в животе;
- тошнота, сопровождающаяся рвотой;
- жидкий стул с примесями крови;
- общая слабость, головокружение.
Колоноскопия относится к довольно безопасным методам исследования, если ее проводит высококвалифицированный специалист, а пациент при этом выполняет все рекомендации во время подготовительного периода.
Отзывы
Отзывы тех пациентов, кто прошел такое обследование и четко представляет, что это за процедура, очень интересуют тех, кому она еще только предстоит.
Несмотря на то что проведение колоноскопии вызывает у пациентов физический и психологический дискомфорт. На сегодняшний день не существует более информативной процедуры для диагностики толстого кишечника.
