На сегодняшний день, основным средством диагностики кишечника является эндоскопия. Благодаря указанной процедуре, не потребуется операция, чтобы врачу воочию увидеть — что происходит внутри органов пищеварения пациента.
Для подобного исследования зачастую используют гибкий тонкий зонд с микрокамерой на конце. Кроме того, посредством данного прибора можно проводить лечебные мероприятия.
Показания к эндоскопическому исследованию кишечника – заболевания и патологии, которые помогает выявить эндоскопия
Рассматриваемая манипуляция производится при подозрении на следующие патологии:
- Злокачественные новообразования в кишечнике. Когда и как начинать поиски рака?
- Множественные аденоматозные полипы в толстом кишечнике. Поводом для проведения эндоскопии кишечника является наличие семейного полипоза у близких родственников больного.
- Эрозивный колит.
- Системные заболевания организма, при которых в дегенеративный процесс вовлекаются органы желудочно-кишечного тракта: амилоидоз, васкулит, коллагеноз.
- Язвенная болезнь 12-перстной кишки.
- Целиакия.
- Болезнь Крона.
Поводом для эндоскопического исследования всех отделов кишечника могут служить следующие патологические состояния:
- Дискомфорт в области прямой кишки.
- Кровь, слизь либо гной в каловых массах. Ректальное кровотечение требует экстренного проведения колоноскопии.
- Необъяснимая потеря веса.
- Чередование запоров с поносом хронического характера.
- Болевые ощущения в районе толстого кишечника. Локализация определяется доктором в ходе пальпации.
- Повышение температуры тела, которое сопровождается нарушением стула, рвотой, вздутием живота.
При диспансерном наблюдении проводят повторные исследования для оценки темпов заживления язвы, наличия/отсутствия воспалительных процессов, отечности, иных патологических явлений в полости кишечника.
Методы эндоскопической диагностики кишечника – плюсы и минусы, показания к исследованиям
На сегодняшний день существует несколько методик исследования состояния кишечника с применением эндоскопической техники:
Ректосигмоскопия (сигмоскопия)
С ее помощью можно изучить структуру нижнего отдела толстого кишечника.
Размер гибкой эндоскопической трубки позволяет осмотреть кишечник на расстоянии около 60 см от ануса.
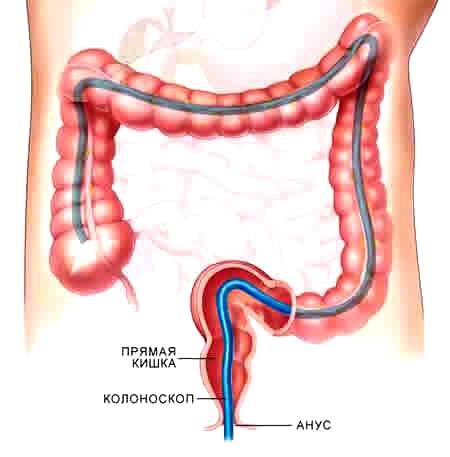
Зачастую указанную манипуляцию назначают при следующих болезнях:
- Проктит.
- Сигмоидит.
- Злокачественные и доброкачественные новообразования в сигмовидной и/или прямой кишке.
- Диффузный семейный полипоз.
Ректороманоскопия (ректоскопия)
Метод эндоскопической диагностики, посредством которого возможно изучить состояние прямой кишки, а также нижней секции сигмовидной кишки.
Общий участок манипуляций – 15-30 см от анального отверстия.
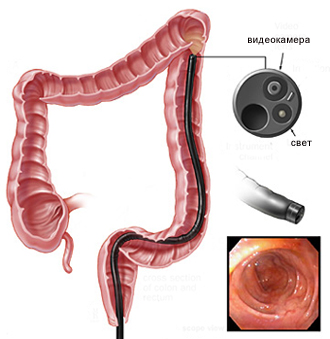
Указанный вид обследования используют в диагностических и терапевтических целях. С его помощью можно выявить разнообразные новообразования в нижнем отделе толстой кишки: гнойники, свищи, язвочки, геморроидальные узлы, воспаленные ткани, инфекционные процессы.
Колоноскопия (фиброколоноскопия)
В отличие от двух предыдущих методик, эта позволяет произвести осмотр всего кишечника. Благодаря своей протяженности и гибкости, колоноскоп способен проникать вглубь толстой кишки.
К рассматриваемой виду эндоскопии кишечника врач прибегает, когда он не уверен в точной локализации пораженной зоны — либо у него есть подозрения на наличие множественных патологий.
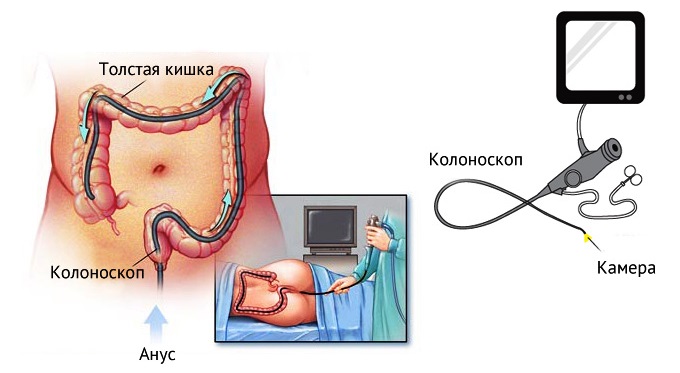
В том случае, если доктор убежден, что проблемный участок находится в прямой либо сигмовидной кишке — выбор делают, соответственно, в пользу ректороманоскопии либо ректосигмоскопии.
Кроме того, ректороманоскопию проводят ежегодно лицам в возрасте от 50 лет, с целью профилактики.
Эзофагогастродуоденоскопия
Дает возможность оценить состояние двенадцатиперстной кишки — и, в случае необходимости, провести лечебные мероприятия.
Эндоскопическую трубку вводят через пластмассовое кольцо, которое предварительно устанавливают между зубами пациента.
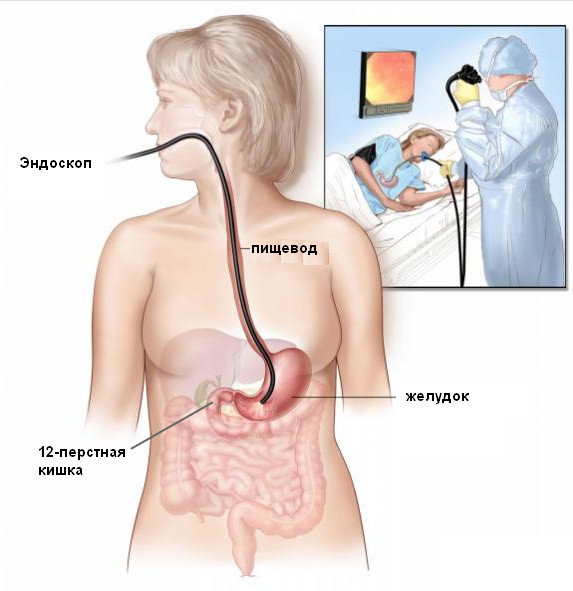
Таким образом, рассматриваемая методика позволяет изучить состояние пищевода, желудка, а также произвести забор биоптата.
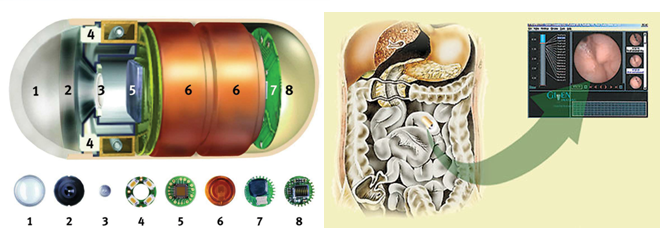
Капсульная эндоскопия
Наиболее современная неинвазивная методика, позволяющая продиагностировать работу тонкого кишечника.
Главные атрибуты обследования – капсула-таблетка, укомплектованная миниатюрной видеокамерой; пояс или жилет, который фиксируют на пациенте.
Процесс прохождения капсулы по желудочно-кишечному тракту записывается на специальное устройство. Полученные сведения обрабатываются на компьютере в течение нескольких часов. Диагност производит расшифровку и выдает свое заключение пациенту вместе со снимками.
На момент диагностики пациенту разрешается заниматься привычными делами – это никак не сказывается на результатах.
По истечению 8 часов капсула выводится из организма естественным путем.
Капсульную эндоскопию актуально проводить в тех случаях, если существуют противопоказания к альтернативным методам исследования.
Данный тип диагностики — безболезненный, и не чреват какими-либо побочными эффектами. Однако, в связи с высокой стоимостью, не каждый пациент может позволить себе данную манипуляцию.
Кроме того, при капсульной эндоскопии, в отличие от рассмотренных выше методик, невозможно произвести забор биоптата — либо выполнить лечебные мероприятия.
Как подготовиться к эндоскопическому исследованию кишечника – рекомендации пациентам
Исследование толстого кишечника посредством эндоскопического оборудования, а также перед проведением капсульной эндоскопии требуется достаточно длительная подготовка.
Она состоит из следующих мероприятий:
- Консультация доктора в отношении приема тех или иных препаратов.
- Диета. За 5 дней до манипуляции следует исключить продукты питания, содержащие зерна: огурцы, помидоры, инжир, малина, крыжовник, изюм, цельно зерновой хлеб и т.д. За три дня необходимо отказаться от продуктов, которые благоприятствуют образованию шлаков и газов. Наиболее удачным выбором в эти дни будет рисовая/гречневая каша, нежирный сыр/творог, рыбный/мясной бульон, капуста на пару. Из напитков разрешается кефир, чай, компот. В последний день перед диагностикой доктора рекомендуют воздержаться от пищи, а только пить жидкость: не менее 3,5 литров. Последний прием пищи должен быть за 14-15 часов до обследования.
- Очищение кишечника
Для очищения кишечника существует несколько вариантов:
- Использование кружки Эсмарха (очистительная клизма). Процедуру нужно сделать 2 раза: накануне вечером (около 22.00) до чистой воды и аналогично утром, в день проведения процедуры. Подобный метод очистки считается неэффективным: не всегда удается полностью освободить кишечник, а это может повлиять на результат исследования.
- Прием в вечернее время препарата Фортранс. Один пакетик данного порошка рассчитан на 20 кг массы тела и его следует разводить на 1000 мл теплой воды. Один литр приготовленного раствора нужно выпивать в течение часа. Большое количество жидкости способно спровоцировать приступы тошноты. Чтобы этого избежать, после стакана смеси можно съедать по дольке лимона.
- Очищение кишечника при помощи препарата Лавакол. Это желательно делать через пару часов после обеда за день до эндоскопической диагностики. Данный препарат делят на порции таким образом, чтобы выпить всю необходимую дозу в течение 4-5 часов. В перерывах допустимо употреблять пищу, но исключительно жидкую. С этой же целью можно использовать препарат Эндофальк либо Пикопреп.
Если пациентов этот момент смущает, они должны заранее позаботиться о приобретении специальных трусов для колоноскопии. Они бесшовные, гипоаллергенные, со специальным отверстием. Их без проблем можно найти практически в любой аптеке.
Эзофагогастродуоденоскопия не нуждается в предварительной подготовке.
Ощущения пациента во время эндоскопии кишечника и после диагностики – могут ли быть осложнения, и как их избежать?
При эндоскопическом обследовании кишечника кратковременная внутривенная анестезия может применяться только в нескольких случаях:
- Диагностированию подлежит ребенок в возрасте до 10 лет.
- У пациента присутствуют спайки в кишечнике.
- Предыдущая процедура сопровождалась сильными болями.
- По желанию пациента.
- При исследовании 12-перстной кишки посредством эзофагогастродуоденоскопии.
Процедура обезболивания требует предварительной консультации и присутствия врача-анестезиолога.
Ректороманоскопия — более болезненная процедура, чем сигмоскопия и колоноскопия. Это связано с негибким ректоскопом. Для двух остальных манипуляций применяют гибкий — и более тонкий — эндоскоп.
Во время введения эндоскопа у пациента возникает чувство переполнения кишки газами, от чего могут дать о себе знать позывы к дефекации и незначительная боль.
Болезненность будет усиливаться на момент преодоления кишечных петель. По завершению манипуляции все эти негативные ощущения пропадают в связи с откачиванием воздуха.
Обострения при эндоскопии кишечника возникают зачастую вследствие недостаточной квалификации врача.
- Перфорация кишки. В этой ситуации требуется срочная помощь хирурга.
- Кровотечение в кишечнике в результате разрыва кровеносных сосудов. Геморрагию останавливают путем прижигания поврежденного сосуда.
- Непереносимость наркоза. Ликвидируется посредством реанимационных мероприятий.
- Болевые ощущения внизу живота, повышение температуры тела, вздутие брюшной полости первые несколько дней после удаления полипов – нормальное явление. Однако если подобное состояние наблюдается при обычной диагностике, а также при ректальном кровотечении, рвоте нужно немедленно обращаться к врачу.
- Гепатит С может стать следствием плохой дезинфекции инструментов.
Первый стул может быть на 3-й день после исследования. При ограниченном количестве клетчатки в рационе питания первое опорожнение происходит позже.
 Загрузка.
Загрузка.
Артроскопия (артроскопическая хирургия, артроскопическое исследование, эндоскопия суставов, артроскопия суставов колена и плеч, исследование волоконно-оптического сустава) — это минимально инвазивная процедура, которая используется, чтобы диагностировать и лечить заболевания суставов. Медицинский работник может напрямую просматривать внутреннюю структуру сустава при помощи инструмента, называемого … Читать далее → →
Артрография — это тип визуального теста, который используется для исследования сустава – тазобедренного, плечевого, коленного. Артрография может быть применена, если стандартные снимки, сделанные рентгеном, не показывают необходимые детали структуры и функции сустава.→
 Эндоскопия – диагностика внутренних органов при помощи специальных приборов – эндоскопов.
Эндоскопия – диагностика внутренних органов при помощи специальных приборов – эндоскопов.
Метод эндоскопии
Методика эндоскопического исследования заключается в том, что через отверстия в тело человека вводится мягкая трубка, на конце которой прикреплены осветительный прибор и микрокамера. Трубка эта называется эндоскоп. Ее диаметр не превышает 4 мм.
Для разных областей медицины предназначены разные эндоскопы. Для эндоскопии желудка, верхних отделов пищеварительного тракта, 12-перстной кишки, служат гастродуоденоскопы, для осмотра тонкой кишки используют энтероскопы, для эндоскопии кишечника применяют колоноскопы, для дыхательных путей применяют бронхоскопы.
При одних манипуляциях эндоскоп вводится через рот (эндоскопия желудка), при других через прямую кишку (эндоскопия кишечника), через гортань, мочеиспускательный канал и нос (эндоскопия носоглотки). Для проведения, к примеру, лапароскопии, в брюшной полости приходится проделывать специальные отверстия.
Существует множество видов эндоскопического исследования. При помощи данной процедуры можно изучить состояние таких жизненно важных органов, как брюшную полость, влагалище, тонкую и 12-перстную кишку, мочеточники, желчные протоки, пищевод, органы слуха, бронхи, полость матки, а также сделать эндоскопию желудка, эндоскопию кишечника, эндоскопию носоглотки.
Эндоскоп можно пропустить через сосуды и проверить их состояние, а также просмотреть сердце и сердечные камеры. В наш век эндоскоп может пробраться даже в головной мозг и дать врачу возможность просмотреть желудочки головного мозга.
Все виды эндоскопических исследований направлены на то, чтобы выявить минимальные изменения слизистой оболочки, которые в дальнейшем могут привести к онкологии. Также процедура позволяет выявить онкологию на ранней стадии и удалить опухоль, что значительно увеличивает шансы онкобольных на выживание.
Рак на ранних стадиях вообще невозможно выявить с помощью другого исследования, так что на сегодняшний день альтернативы эндоскопии нет.
Помимо диагностики, данная процедура нашла широкое применение в хирургии, урологии, гинекологии и других областях. С ее помощью врачи останавливают кровотечения, удаляют опухоли на ранних стадиях. Процедура позволяет не только провести диагностику внутренних органов, но также взять образец ткани новообразования на анализ.
Методика также широко применятся в пластической хирургии, например, эндоскопия лба и бровей. Эндоскопия лба позволяет поднять брови, убрать или уменьшить количество мимических морщин на лбу и между бровями. Эндоскопия лба пользуется широкой популярностью благодаря тому, что практически не оставляет рубцов.
Как проводится процедура эндоскопии
При эндоскопии желудка аппарат вводят через рот и на мониторе осматривают слизистую оболочку. При этом через эндоскоп осуществляется подача воздуха – это необходимо для более детального осмотра. Процедура длится примерно 15-20 минут.
 Чтобы исследование было более точным, к нему необходимо правильно подготовиться. За 8-12 часов до процедуры желательно ничего не есть и не пить.
Чтобы исследование было более точным, к нему необходимо правильно подготовиться. За 8-12 часов до процедуры желательно ничего не есть и не пить.
Гастроскопия – болезненное исследование, вызывающее рвотный рефлекс у пациента.
Трансназальная эндоскопия переносится пациентами гораздо легче, так как рвотный рефлекс при ней отсутствует.
Эндоскопию желудка делают для уточнения диагноза и выявления изменений.
Проведение эндоскопии кишечника – более болезненное и длительное занятие. Боли могут быть вызваны особенностями кишки, спайками. Сама процедура занимает от 30 минут до 1 часа. Часто при проведении колоноскопии используют наркоз.
При проведении колоноскопии так же важна подготовка. Здесь рекомендуется за трое суток до процедуры перейти на безшлаковую диету.
Показаниями к колоноскопии являются нарушения стула, выделения слизи и крови, болезненные ощущения, кровотечение из толстой кишки.
Бронхоскопия проводится путем введения тонкого эндоскопа через нос, гортань и голосовые связки прямо в трахею. Это позволяет осмотреть бронхиальное дерево изнутри. Исследование показано при пневмониях, бронхитах, подозрениях на опухоль.
При эндоскопии носоглотки в нос вводится эндоскоп, который позволяет видеть картину внутри носа и возможные полипы. Эндоскопия носоглотки показана при затрудненном дыхании, носовых кровотечениях, нарушении обоняния, при полипах и неясных головных болях.
Эндоскопия носоглотки позволяет выявить патологические изменения в слизистой носа без вмешательства хирургических методов.
Видеокапсульная эндоскопия
Данный вид является новым направлением в медицине. Заключается метод в том, что пациент глотает пластмассовую капсулу, которая по величине не больше обычной капсулы с лекарством. Капсула проходит по всем органам пищеварения, при этом все изображение фиксируется на специальном аппарате, а он, в свою очередь, передает все данные на экран.
Видеокапсульная эндоскопия была запатентована в Америке в начале нынешнего столетия и быстрыми темпами набирает обороты. Сама капсула весит 4 гр., а длина ее составляет 2,5 см. Один конец у капсулы прозрачный, за ним скрыта линза, микрокамера и светодиоды. В остальной части капсулы находятся передатчик, батарея и антенна.
Видеокапсульная эндоскопия очень удобна, так как позволяет без отрыва от основных занятий пациента провести полную эндоскопию желудка, эндоскопию кишечника и пищеварительного тракта. Кроме того, подобное исследование позволяет увидеть даже те разделы кишечника, которые не доступны при проведении обычного эндоскопического исследования.
Однако у видеокапсульной эндоскопии есть один существенный минус. К сожалению, с помощью этой методики можно провести только исследование органов пищеварения.
На сегодняшний день с уверенностью можно утверждать, что эзофагогастродуоденоскопия является основным методом диагностики заболеваний верхних отделов пищеварительного канала. Вместе с тем не следует забывать о том, что эндоскопия все же является инвазивным методом диагностики и может сопровождаться определенными осложнениями, поэтому необходимо, чтобы риск возможных осложнений не превышал пользу исследования.
Противопоказаниями к эзофагогастродуоденоскопии может быть тяжелое общее состояние (низкое артериальное давление, шок и т.д.), сердечно-легочная декомпенсация, тяжелое психическое заболевание, отсутствие адекватного контакта с больным. С осторожностью необходимо относиться к исследованию у пациентов с ожогами и рубцовыми стриктурами пищевода и желудка, аневризмой грудного отдела аорты, выраженным варикозным расширением вен пищевода и желудка.
Исследования с помощью фиброгастродуоденоскопов показаны для определения распространенности злокачественного новообразования, дифференциальной диагностики злокачественных и доброкачественных опухолей, органических стенозов привратника, двенадцатиперстной кишки и т.д.
ФЭГДС позволяет получить важную информацию о послеоперационном состоянии верхних отделов пищеварительного канала: выявить воспалительные и рубцовые процессы в области анастомозов (эзофагоеюно-, гастродуодено-, гастоэнтеро- и холедо- ходуоденоанастомозов, пилоро- дуоденопластик), в зоне папиллос- финктеротомии и т. д.
Во время ФЭГДС возможно проведение ряда специальных диагностических манипуляций — взятие кусочков слизистой оболочки для гистологического исследования (эндобиопсия) и лечебных манипуляций — удаление инородных тел из желудка и двенадцатиперстной кишки, полипов и подслизистых опухолей, лигатур в области анастомозов, установки различных дренажей и стентов, дилатацию, бужирование и реканализацию при наличии рубцовых или опухолевых сужений, чаще в пищеводе и различных анастомозах и др.
Кроме того, дуоденоскопия позволяет определить состояние БСДПК, выполнить рентгеноконтрастное исследованием желчных и панкреатических протоков (ЭРХПГ), а также ЭПСТ и удаление конкрементов из желчных и панкреатических протоков и т.д.
Большое значение ФЭГДС приобрела в экстренной хирургии для диагностики источника кровотечения в верхних отделах пищеварительного тракта, эндоскопического гемостаза, при подозрении на наличие прикрытой перфорации язвы, для дифференциальной диагностики острых заболеваний желудка с заболеваниями соседних органов.
Язвенная болезнь двенадцатиперстной кишки. Среди воспалительно-дегенеративных изменений слизистой оболочки пищеварительного канала данная патология уступает только гастропатиям (гастритам) и дуоденопатиям (дуоденитам). Она встречается в три раза чаще, чем язва желудка.
Наиболее часто язвы локализуются по передней и медиальной (верхней, малой кривизне) стенкам; значительно реже по задней и латеральной (нижней, большой кривизне). У 10-15% больных выявляется более одного дефекта, а в 2-5% случаев выявляют внелуковичные язвы.
Размеры дефектов вариабельны — от 0,5 до 1,5 см и более. Выделяют язвы малых (до 0,5 см в диаметре), средних (0,6-0,9 см в диаметре), больших (1,0-2,0 см в диаметре) размеров, а также гигантские (свыше 2,0 см в диаметре). В последнее время отмечается значительный рост размеров язвы. Далеко не редкость циркулярные язвы, стенозирующие просвет. Вокруг язвенного дефекта выявляется выраженная воспалительная реакция слизистой оболочки со стойкой конвергенцией складок к язве, в результате чего происходит сужение и деформация полости кишки в зоне язвы.
В начальной стадии обострения форма язвы чаще неправильная, дно неглубокое, покрыто желтым налетом, края отечные, неровные с зернистыми выбуханиями, легко кровоточат. Слизистая оболочка вокруг язвы резко гиперемирована на значительном участке, легко ранима.
На пике обострения значительно увеличиваются размеры и глубина язвы. Просвет луковицы значительно деформируется за счет усиления перифокального отека, что затрудняет осмотр этого участка. В дне выявляется некротический или геморрагический налет. В этот период часто развиваются осложнения.
В стадии начинающегося заживления и регресса воспалительных явлений размеры язвы уменьшаются, она приобретает линейную или овальную форму, дно язвы уплощается, нередко полностью очищается от налета, края становятся гладкими, менее отечными, часто выявляется конвергенция складок слизистой оболочки к язве. Зона периульцерозной гиперемии уменьшается как по протяженности, так и по интенсивности и обычно имеет вид ободка вокруг язвы. Деформация стенки кишки в области язвы становится менее ригидной, она легче расправляется при раздувании воздухом и не влияет на качество осмотра.
При полном заживлении определяется рубец белого цвета, чаще всего в виде линейного втяжения. Слизистая оболочка вокруг может быть слегка гиперемированной.
Осложнения язвенной болезни. К наиболее часто встречающимся осложнениям язвенной болезни желудка и ДПК относят кровотечение, перфорацию и стеноз выхода из желудка. Стеноз выхода из желудка (привратника или ДПК) не представляет особой проблемы для врача — эндоскописта. При эндоскопии выявляют грубую деформацию привратника или просвета луковицы ДПК, представленную гиперемированными, беспорядочно расположенными складками. Пройти аппаратом через привратник или в залуковичные отделы ДПК не представляется возможным.
Подозрение на перфорацию полого органа— довольно частая ситуация во время ургентного хирургического дежурства. Традиционно применяемое для диагностики этой патологии рентгенологическое исследование в 50-75% случаев дает ложно отрицательные результаты. В ряде случаев несоответствие клиники и данных объективных методов исследования требует применения дополнительных способов диагностики — экстренного эндоскопического исследования. Эндоскопия позволяет выявить не только наличие язвенной болезни, но перфорацию язвы.
Наиболее часто перфоративная язва локализуется на передней стенке луковицы ДПК. Эндоскопически определяется глубокий дефект слизистой оболочки, дно которого частично или полностью отсутствует. При дыхательных движениях в «перфорационном окне» могут быть видны органы брюшной полости. Для врача — эндоскописта важно знать, что исследование следует выполнять при постоянной аспирации содержимого ДПК. Обязательным является внимательный осмотр ДПК для выявления дополнительных язвенных дефектов (чаще на задней стенке), после чего исследование следует прекратить.
