Поджелудочная железа – один из главных органов пищеварения, так как благодаря ферментам, которые в ней вырабатываются, происходит непосредственное переваривание белков, жиров, углеводов. При воспалении железы нарушается работа всего желудочно-кишечного тракта в целом.
С панкреатитом затягивать не стоит, так как он чреват серьезными осложнениями. Самым тяжелым и грозным последствием острого или хронического панкреатита является панкреонекроз, прогноз которого весьма неблагоприятный для жизни больного.
Что такое панкреонекроз?
Панкреонекроз – это процесс отмирания клеток поджелудочной железы, вследствие длительного воздействия на них собственных ферментов.
Панкреонекроз поджелудочной железы – такой диагноз выставляется при анатомировании умершего больного. Летальность при данном заболевании очень высока и составляет примерно 75%. Но человека все-таки возможно спасти при своевременном обращении к доктору.
Причины возникновения
 Самой распространенной причиной некроза поджелудочной железы является злоупотребление алкогольными напитками и жирной пищей. Особенно это касается людей, у которых уже есть какая-либо патология данного органа. Этиловый спирт и жир чрезмерно стимулируют выработку ферментов, что ускоряет процесс разрушения клеток.
Самой распространенной причиной некроза поджелудочной железы является злоупотребление алкогольными напитками и жирной пищей. Особенно это касается людей, у которых уже есть какая-либо патология данного органа. Этиловый спирт и жир чрезмерно стимулируют выработку ферментов, что ускоряет процесс разрушения клеток.
Также развитие панкреонекроза поджелудочной железы возможно при желчекаменной болезни, особенно когда камень находится в выводном протоке. При этом нарушается отток ферментов из железы вследствие механического препятствия, что приводит к аутолизу – самоперевариванию.
Причиной гибели клеток поджелудочной железы может стать попадание желчи в орган из-за заброса ее из двенадцатиперстной кишки.
Помимо заболеваний пищеварительного тракта, причиной некроза являются гельминтозы, манипуляции на поджелудочной железе, оперативные вмешательства на органах брюшной полости.
Формы некроза поджелудочной железы
- Жировой панкреонекроз. После гибели клеток – ацинусов – их место замещается жировой тканью, что приводит к недостаточности пищеварительных ферментов – липазы, протеазы, амилазы. Нарушается полостное пищеварение. Данный процесс прогрессирует, но очень медленно. Наверно, поэтому он считается более благоприятным;
- Отечный панкреонекроз. Вокруг очагов гибели клеток железы развивается еще воспаление, отек. Отступление болезни возможно при лечении только консервативными методами, без операции. Встречались случаи самоизлечения;
- Геморрагический панкреонекроз. Очень быстро протекает. Помимо некроза, образуется «кровавый» выпот. При этом данная форма тянет за собой еще и осложнение – перитонит. Лечение может быть только с помощью операции с дренированием.
Симптоматика панкреонекроза
Основным симптомом считается болевой синдром. Чем сильнее некроз – тем сильнее и интенсивнее будет боль. Локализуется она в левом подреберье, иррадиирует в область сердца, спину, под лопатку. Иногда боль становится опоясывающей, как при воспалении поджелудочной железы. Больного мучает очень сильная интоксикация: повышается температура тела, тошнота, рвота, не приносящая облегчения.
Мучает вздутие живота, тяжесть. Человек страдает, мечется, не может найти удобное положение. Кожа становится мраморной или вовсе бледной. Падает артериальное давление. При дотрагивании до передней брюшной стенки возникает сильная резкая боль.
Яркость симптомов зависит еще от области некроза поджелудочной железы. Если это локально – головка или хвост, то признаки не так сильно выражены, течение вялое. При панкреонекрозе тела органа – вся симптоматика резко проявляется в полном объеме.
Диагностика панкреонекроза
При возникновении вышеперечисленных симптомов немедленно нужно вызвать бригаду скорой помощи, так как в таком случае дальнейшая жизнь пациента зависит от своевременной диагностики и правильно назначенного лечения заболевания.
Сначала доктор собирает жалобы и анамнез заболевания, при этом может выясниться, что у больного уже имелась патология поджелудочной железы или гепатобилиарного тракта. Накануне употреблял алкоголь, жирную, жареную пищу. Эти признаки помогут врачу в постановке предварительного диагноза.
При осмотре выявляется резкая болезненность в левом подреберье, иногда можно пропальпировать плотный инфильтрат при сформировавшемся абсцессе. При возникновении перитонита будет разлитая болезненность и положительные перитониальные симптомы.
При лабораторном исследовании:
 В общем анализе крови – лейкоцитоз, ускорение СОЭ, возможна анемия. Если заболевание возникло на фоне паразитарной инфекции – повышенное количество эозинофилов;
В общем анализе крови – лейкоцитоз, ускорение СОЭ, возможна анемия. Если заболевание возникло на фоне паразитарной инфекции – повышенное количество эозинофилов;- В моче – амилаза;
- В биохимии крови в первую очередь смотрят ферментативную функцию поджелудочной железы – уровень альфа-амилазы. Ее референтные пределы превышены в разы. Если есть первичная патология, как желчекаменная болезнь, то могут быть повышены печеночные ферменты и прямой билирубин.
Аппаратное исследование является главным при подозрении на панкреонекроз.
Инструментальные методы:
- Самым первым обследованием проводят ультразвуковое исследование поджелудочной железы. Если есть какие-либо спорные, непонятные моменты, то после него можно провести МРТ;
- При недостаточной информативности больного готовят к диагностической лапароскопии. С ее помощью уже будет выставлен точный диагноз. Хорошо просматриваются очаги некроза, абсцессы, геморрагический выпот.
Панкреонекроз – лечение
Необходима срочная госпитализация в хирургическое отделение или отделение интенсивной терапии, все зависит от тяжести течения заболевания.
Во-первых, требуется соблюдение строгой диеты. Первые несколько дней полный голод, чтобы дополнительно не нагружать поджелудочную железу и не усиливать некроз клеток. После этого больного постепенно переводят на парентеральное питание. Проводят вливание аминокислотных растворов. И только после стабилизации состояния пациент сможет есть самостоятельно.
Режим обязательно строго постельный на весь острый период панкреонекроза.
Из медикаментозной терапии в лечении вводят спазмолитики – «Но-шпу», «Дротаверин». Анальгезирующие препараты – «Анальгин», наркотический медикамент – промедол с атропином. Не следует применять при такой патологии морфин, так как он приводит к спазму сфинктера Одди, что усиливает прогрессирование заболевания.
Так как больной получает парентеральное питание, нужно снизить секрецию желудочных ферментов с помощью «Омепразола».
Для уменьшения выработки ферментов поджелудочной железы в лечении применяют «Контрикал».
Для восстановления и поддержания больного органа применяют рибонуклеазу.
Так как у пациента сильная интоксикация, проводится детоксикационная терапия – внутривенно вводятся растворы глюкозы 5-10%, изотонический раствор 0,9%. Одновременно с ними принимают диуретики.
При лечении нужно следить за электролитным балансом. При недостаточности кальция – вводят кальций хлор, при повышении уровня глюкозы в крови – инсулинотерапия.
При гнойном деструктивном панкреонекрозе необходимы антибактериальные препараты.
В большинстве случаев больному требуется оперативное лечение после недолговременной подготовки. Операция может быть с помощью лапароскопа, либо полостная – срединная лапаротомия.
В восстановительный период продолжается поддерживающая терапия. После того, как больной способен самостоятельно принимать пищу, ему в лечение добавляют ферментативные препараты – «Креон», «Пангрол».
Лечится и сопутствующая патология. Удаляются камни желчного пузыря с помощью операции – холецистэктомии.
Панкреонекроз – прогноз заболевания
 Прогноз панкреонекроза неблагоприятный. Большинство больных ожидает летальный исход, примерно в 75% случаев. Больше вероятности выжить у молодых пациентов в возрасте до 30 лет.
Прогноз панкреонекроза неблагоприятный. Большинство больных ожидает летальный исход, примерно в 75% случаев. Больше вероятности выжить у молодых пациентов в возрасте до 30 лет.
А также благоприятный исход имеют люди, у которых нет сопутствующей патологии желудочно-кишечного тракта и гепатобилиарной системы, особенно желчекаменной болезни.
У больных пожилого возраста, заядлых алкоголиков, людей с сахарным диабетом и иммунодефицитными состояниями шансы значительно снижаются, ухудшая прогноз.
Хочется отметить, что панкреонекроз – довольно редкое заболевание и развивается в затянувшихся случаях.
Чтобы избежать такой страшной болячки, следите за своим здоровьем и вовремя обращайтесь за медицинской помощью. Будьте здоровы!
Панкреонекроз поджелудочной железы — осложнение острого панкреатита, при котором быстро развивается омертвение клеток органа. Появление некроза бывает в пределах небольшой части железы, но часто наблюдается тотальное поражение тканей. Присоединение инфекции утяжеляет болезнь. Справиться с таким прогрессирующим патологическим процессом удается не всегда. В худшем случае развивается тяжелое последствие — летальный исход. Часто диагноз выставляется посмертно.
Панкреонекроз – что это за болезнь?
Панкреонекроз — патология, чаще поражающая молодых людей. Это деструктивное заболевание, в 1% случаев развивается острый живот. Бывает отдельной нозологической единицей, чаще – осложнением острого процесса в тканях поджелудочной железы.
Рецидив болезни протекает гораздо стремительнее — скорость гибели клеток выше, происходит дальнейшее разрушение тканей. Иногда на фоне полного благополучия от первых признаков до смертельного исхода проходит несколько часов.
Виды панкреонекроза
Существует клинико–морфологическая классификация, в которой учитывается одновременно несколько параметров.
Некротический участок может быть разных размеров. Различают панкреонекроз:
- очаговый (разрушению подверглись незначительная площадь ткани, а большая часть органа сохранилась);
- субтотальный (поражены 60–70% тканей);
- тотальный (весь орган разрушен).
По типу процесса:
- острый отечный панкреатит или абортивный панкреонекроз – жировой — длительностью 4–5 дней;
- геморрагический — быстропрогрессирующий, может закончиться кровотечением;
- смешанный.
По длительности течения:
От локализации и вида процесса, степени поражения тканей, длительности негативных изменений в органе зависит тактика лечения: выбирается оперативный или консервативный метод.
Самый опасный — тотальный панкреонекроз: практически всегда заканчивается смертью. Отечный имеет благоприятный прогноз, лечится консервативно.
Причины возникновения патологии

Существует 3 основных фактора развития панкреонекроза:
Главные и самые распространенные причины, возникающие под воздействием этих факторов и вызывающие панкреонекроз:
- Алиментарный фактор — связан со злоупотреблением алкоголя (некротические изменения железы развиваются в 70%) и жирной пищи, которую нельзя есть в больших количествах (даже разовое переедание может вызвать гибель тканей органа). Алкоголь повреждает клетки железы и опосредованно стимулирует секреторную функцию.
- Обтурационный — результат развития желчнокаменной болезни (в 30% случаев вызывает панкреонекроз). Обтурация протока повышает давление в нем и увеличивает проницаемость сосудов. Ферменты становятся активными в самой железе, начинается процесс самопереваривания.
- Рефлюксный фактор — заброс желчи из ДПК в поджелудочную железу вызывает повышенную активность энзимов в самой железе, развивается воспаление и некроз тканей.
Существует много причин, под воздействием которых развивается панкреонекроз с рефлюксом. К ним относятся:
- болезни органов пищеварительного тракта;
- травмы живота;
- хирургические вмешательства (оперативное лечение рядом расположенных органов);
- некоторые медикаменты (метронидазол, салицилаты, тетрациклин);
- стрессовые ситуации с постоянными эмоциональными нагрузками.
Болезни, приводящие к панреонекрозу:
- язва желудка – головка и тело железы непосредственно прилегают к задней стенке желудка, поэтому любые осложнения язвенной болезни (пенетрация, перфорация) могут вызвать гибель поджелудочной железы;
- дискинезия желчевыводящих путей, хронический холецистит;
- тяжелые инфекции (вирусные и бактериальные).
Механизм развития заболевания

Если алкоголик перееданием провоцирует усиление внешнесекреторной функции железы, происходит:
- повышение давления внутри панкреатического протока;
- нарушение оттока желчи;
- перерастяжение желчных протоков;
- стимулирование синтеза энзимов.
В результате этих взаимосвязанных процессов нарушается энзимный отток из железы — начинается самопереваривание ее тканей собственными ферментами (трипсин, химотрипсин, липаза, эластаза). Они активируются не в луковице двенадцатиперстной кишки, как это должно происходить в норме, а в самой поджелудочной железе, нарушают стенки сосудов, попадают в кровь. Происходит первоначальный сосудистый спазм, который сменяется резким расширением их просвета и замедлением кровотока. Форменные элементы крови, жидкость, а также биологически активные вещества (серотонин) выходят в ткани, вызывая выраженный отек поджелудочной железы. Это патогенез острого панкреатита.
Из-за микроскопических разрывов сосудистых оболочек происходит кровоизлияние в ткани железы и жировую клетчатку — появляются участки геморрагического некроза.
В связи с нарушением микроциркуляции, происходит повышенное тромбообразование, гибель клеток на этих участках, выход из них внутриклеточной липазы, которая разрушает жировую ткань. Образуются очаги жирового некроза.
Этапы развития панкреонекроза
Первые 4–7 суток болезнь протекает как асептический некроз. Эта фаза проходит без участия патогенных микроорганизмов.
Если присоединяется патологическая микрофлора, процесс выходит за пределы поджелудочной железы: вовлекается сальник, клетчатка, близлежащие органы и структуры. Возникают различные осложнения (абсцесс).
По мере распространения инфекции по всему организму из-за большого количества продуктов распада происходит:
- системное воспаление;
- нарушение или прекращение функционирования органов и систем.
Развивается шок (септический или панкреатогенный ферментативный) и летальный исход.
Летальность при стерильном панкреонекрозе – 10% от всех случаев болезни, при инфицировании участков некроза – повышается до 30% и более.
Симптомы панкреонекроза и клиническая картина

Деструктивный процесс в железе проявляется характерными симптомами:
К основным симптомам проявления некроза данной железы относится опоясывающая боль в левом подреберье, не имеющая четкой локализации. Чем больше распространен некрозный процесс, тем слабее боль. Это объясняется гибелью нервных окончаний. Прекращение боли при продолжающейся интоксикации — неблагоприятный прогностический признак.
Пациент находится в вынужденной позе: на боку с подогнутыми к груди коленями. Это уменьшает интенсивность болевого симптома за счет уменьшения растяжения капсулы отечного органа.
Рвота
Неукротимая рвота, не приносящая облегчения – второй по значимости симптом панкреонекроза, сопровождающий болезнь с первых минут. Рвотные массы состоят из желчи и примеси крови из-за разрушенных эластазой сосудов.
Обезвоживание

Постоянная рвота вызывает обезвоживание: кожа становится серой, при взятии в складку не расправляется, язык сухой, с густым налетом. Пациент жалуется на сухость во рту и постоянное чувство жажды. В дальнейшем развивается анурия: моча не выделяется.
Метеоризм
Из-за прекращения поступления ферментов в тонкий кишечник начинаются процессы гниения и брожения. Происходит:
- повышенное газообразование (метеоризм);
- ослабление перистальтики, приводящее к еще большей задержке газов и появлению запоров.
Интоксикация
Продолжительность стадии токсемии: 7–9 дней. Клинические проявления нарастают постепенно.
В результате замедления пищеварительных процессов и выведения каловых масс из-за гипотонии или атонии толстой кишки выделяется большое количество токсинов, которые накапливаются в кишечнике и всасываются в кровь. Если участвует инфекция, интоксикация значительно усиливается:
- фебрилитет (38 градусов и выше);
- тахикардия;
- одышка;
- гипотония — падение артериального давления до критических цифр.
Токсины воздействуют на клетки головного мозга – появляются признаки энцефалопатии:
- спутанное сознание;
- возбуждение или резкая заторможенность;
- дезориентация;
- кома.
Кровоизлияния
Эластаза разрушает стенки мелких сосудов, появляются кровоизлияния, геморрагический выпот во всех полостях:
Стадия токсемии сменяется гнойными и постнекротическими осложнениями:
- увеличение размеров поджелудочной железы;
- формирование гнойника в полости живота.
Появляется гиперпарестезия — повышенная чувствительность кожи в проекции поджелудочной железы.
Заканчивается процесс развитием полиорганной недостаточности. Возникают:
- токсический гепатит;
- гломерулонефрит;
- миокардит;
- тяжелая дыхательная недостаточность.
Диагностические мероприятия для определения заболевания

При установлении диагноза панкреонекроза изучают:
- жалобы;
- анамнез (подробно выясняется история болезни);
- объективный статус больного (осмотр пациента);
- лабораторные данные;
- функциональные исследования.
Лабораторная диагностика включает общеклинические и биохимические анализы крови и мочи.
Общий анализ крови:
- лейкоцитоз;
- повышенная СОЭ;
- нейтрофильная зернистость;
- высокий гематокрит при обезвоживании.

- амилаза, трипсин, эластаза (определяются и в моче);
- трансаминазы (АЛТ, АСТ);
- глюкоза крови;
- С–реактивный белок;
- кальцитонин крови.
К методам функциональным обследования относятся:
- УЗИ – ультразвуковое исследование;
- КТ — компьютерная томография;
- МРТ — магнитно-резонансная томография;
- пункция образований при их наличии;
- ангиография панкреатических сосудов;
- лапароскопия с целью диагностики.
Скриннинговым методом является УЗИ — ультразвуковой метод исследования органов брюшной полости и забрюшинного пространства. Косвенные признаки патологии, которые можно видеть на УЗИ, могут проявляться:
- нечеткостью контуров;
- увеличением размеров (чаще подвержены патологическому процессу головка и хвост железы);
- высокой эхогенностью;
- неоднородностью тканей;
- наличием кист, конкрементов, абсцессов в тканях поджелудочной железы;
- конкрементами в желчевыводящих путях или желчном пузыре;
- жидкостью в брюшной полости.
Если диагноз после УЗИ неясен, необходимо проходить дополнительно компьютерную томографию. Она обладает высокой чувствительностью, дает возможность увидеть отличие, указывающее на рак. При обследовании видна разница между состоянием, когда человек страдает панкреонекрозом, или у него имеется онкология.

МРТ может показать:
- размеры органа и панкреатического протока;
- патологические образования;
- выход жидкости в полость живота;
- воспаление, выраженное в жировой клетчатке вокруг железы.
Остальные методы используются реже, в тяжелых сомнительных случаях.
Осложнения, которые вызывает некроз поджелудочной
При некрозе этой железы не существует зависимости от возраста или пола: ему подвержен и ребенок, и взрослый. Женщина чаще болеет желчнокаменной болезнью, мужчина на первом месте имеет другой фактор риска — алкоголь.
Осложнения при панкреонекрозе:
- шок (болевой, инфекционно-токсический);
- перитонит;
- кровотечение;
- печеночно-почечная недостаточность;
- свищ, киста, абсцесс брюшной полости или жировой клетчатки забрюшинного пространства;
- язва луковицы ДПК или желудка;
- сахарный диабет;
- летальный исход.
Статистический анализ показывает, что смертность от панкреонекроза и его осложнений составляет 40-85%.
Что делать, чтобы не допустить развития панкреонекроза и избежать тяжелых последствий, объяснит врач при профилактическом осмотре. Для профилактики осложнений нельзя применять самолечение. Консультация у специалиста – важное условие сохранения здоровья.
В реабилитационном периоде рекомендуется продолжительное время придерживаться специально разработанной в 30-е годы прошлого века диеты, автор которой — известный российский гастроэнтеролог и основоположник диетологии М.И. Певзнер. Это система лечебного питания, которая актуальна и широко применяется в настоящее время.
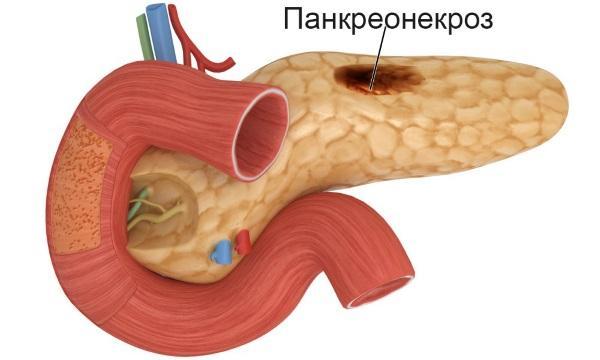
Панкреонекроз – острое заболевание поджелудочной железы, характеризующееся течением процесса некроза (отмирания) частей органа или всего органа целиком. Считается, что заболевание развивается в результате обострения панкреатита, представляет собой его конечную стадию. Такое опасное состояние может привести к полиорганной недостаточности – отказу сразу нескольких жизненно важных органов, в результате чего наступает смерть. Панкреонекроз поджелудочной железы не всегда поддается лечению. Без оперативной помощи некроз тканей можно не успеть остановить.
Статьи по теме:
-
Что такое липоматоз поджелудочной железы – лечение -
Как болит поджелудочная железа и где она находится у человека -
Какие признаки заболеваний поджелудочной железы -
Таблетки для лечения поджелудочной железы -
Первые симптомы воспаления поджелудочной железы – как лечить
Причины развития панкреонекроза
Всю совокупность факторов, приводящих к отмиранию тканей, можно разделить на три составляющие:

Знайте! Вопреки распространенному мнению, больные, страдающие хроническим алкоголизмом, меньше подвержены развитию некроза поджелудочной железы. Однако болезнь может начаться с эпизода длительного употребления алкогольной продукции.
Группы риска
Несмотря на то, что панкреонекроз развивается вне зависимости от пола и возраста больного, для некоторых шанс возникновения некроза выше, чем у других. В группу риска входят:
- больные, у которых имеются врожденные аномалии органа;
- лица, зависимые от наркотических препаратов;
- пациенты с сопутствующими патологиями: панкреатитом, желчнокаменной болезнью, проблемами печени.
Иногда болезнь возникает без первичных симптомов и прогрессирует за считанные часы. Для предотвращения подобных случаев необходимо учитывать индивидуальные особенности и своевременно проводить диагностику.
Классификация
Существует несколько классификаций заболевания, основанных на разных критериях. Первый – размер области поражения. По этому параметру патология варьируется от мелкоочаговых до крупных. К последним причисляют тотальный и субтотальный панкреонекроз. Субтотальная форма является крупным поражением поджелудочной железы с некрозом 60-80% всех тканей. Тотальный же характеризуется полным отмиранием органа (90-100%), что неминуемо влечет за собой летальный исход. Также заболевание классифицируется по факту присутствия инфекции, сопровождающей течение болезни. Так, панкреонекроз делится на стерильный и инфицированный.
Инфицированный подразумевает присоединение инфекции, а также возможность попадания патогенных микроорганизмов в кровь, из-за чего наступает инфекционно-токсический шок. При таком состоянии наблюдается высокая смертность пациентов. Это обусловлено его тесной связью с развитием полиорганной недостаточности, развивающейся при остром панкреатите. Кроме того, для инфицированного панкреонекроза характерна забрюшинная флегмона – скопление гноя.
Стерильный панкреонекроз бывает 3 видов:
- Жировой. Возникает при высокой активности липазы, за счет чего начинается переваривание жировой ткани пораженного органа. Некроз выходит за пределы поджелудочной железы и затрагивает другие внутренние органы. Характеризуется возникновением воспалительного инфильтрата. Развивается в течение 4-5 дней.
- Геморрагический. Возникает в результате спазма сосудов пораженного органа за счет увеличения уровня эластазы. Время на развитие – от нескольких часов до нескольких дней. Этот вид ухудшает работу сосудистой стенки, способствует уменьшению скорости кровотока. Такие предпосылки обусловливают возникновение тромбов, а впоследствии приводят к ишемическому некрозу. Характерная особенность этого типа – кровоизлияние во внутренние органы.
- Смешанный. Встречается в случае, если у больного одинаково поражены жировая ткань и клетки поджелудочной железы.
Зачастую проблема усугубляется появлением гнойного воспаления, начинающегося на последующих этапах.
Важно! Если в пораженном органе возникает абсцесс, это может повлечь необратимые изменения в забрюшинном пространстве.
Симптомы и диагностика
Признаки панкреонекроза обычно ярко выражены, их трудно спутать с другими заболеваниями. В число характерных симптомов входят:
- выраженные болевые ощущения опоясывающего характера;
- рвота с примесью желчи и крови;
- обезвоживание;
- повышенное газообразование и вздутие живота;
- высокая температура;
- покраснение, за которым следует пожелтение кожных покровов;
- внутреннее кровотечение.
При таком состоянии больной обычно дезориентирован в пространстве, его сознание спутанно и заторможено. Подобный эффект вызывают токсины, влияющие на работу головного мозга. Прогноз выживаемости во многом зависит от того, на какой стадии заболевание удастся выявить. Поэтому важна своевременная диагностика. Для того чтобы поставить диагноз, выполняется забор крови и мочи. При панкреонекрозе амилаза будет значительно выше нормы. Для выявления патологических очагов применяется метод КТ, помогающий увидеть размеры, структуру железы, признаки воспаления, распространение некроза и т. д.
Для проверки поджелудочной железы и желчных путей назначается УЗИ. Оно дает возможность отследить наличие кисты, жидкости в брюшной полости, неоднородность, размеры и контуры органа и т. д.
Как лечат панкреонекроз
Главное в лечении заболевания – немедленное оказание помощи с экстренной госпитализацией. Существует консервативная и хирургическая тактики, оба направления составляют единый лечебный комплекс.
Консервативная терапия
Этот вид лечения заключается в:
- постельном режиме с исключением всех видов физических нагрузок;
- лечебном голодании первые несколько дней;
- снижении болевых ощущений (Анальгин, Платифиллин парентерально, допускается применение димедрола и новокаина);
- блокировании секреции желудка (препараты Гордокс, Трасилол);
- назначении антибиотиков для устранения инфекции (различные фторхинолоны);
- подавлении эндокринной функции поджелудочной железы посредством введения соматостатина – гормона гипоталамуса.

Это лечение предполагает снижение нагрузки на внутренние органы и направлено на стабилизацию состояния больного.
Хирургическое лечение
Именно операция является самым действенным методом устранения панкреонекроза. В ходе хирургических манипуляций удаляются некротизированные ткани, останавливается внутреннее кровотечение, делается дренаж забрюшинного пространства. Дренирование применяют при инфекционном типе заболевания. Если пациент поступил в критическом состоянии, операцию обычно переносят на некоторое время, чтобы стабилизировать состояние пациента.
Важно! Если у больного наблюдается тотальный или субтотальный некроз, хирургическое вмешательство показано незамедлительно.
Во время операции иногда удаляют смежные с поджелудочной железой органы, затронутые в процессе некроза. Также бывает удаление самого органа целиком – панкреатэктомия, или удаление части – резекция. Прогноз после операции неоднозначный. Если заболевание выявлено слишком поздно, шансов спасти больного даже при полном удалении поджелудочной железы немного.
Реабилитация
Восстанавливается ли человек после тяжелого хирургического вмешательства, во многом зависит от правильного ухода в послеоперационный период. Жизнь после характеризуется утратой активности на несколько месяцев, а в тяжелых случаях человек может даже получить инвалидность.
В период реабилитации и на всю дальнейшую жизнь для пациента разрабатывается специальная диета, исключающая сдобу, свежие овощи, газировки, специи, алкоголь и т. д. Разрешенное меню состоит из отварных овощей, круп, бульонов, нежирного мяса.
Важно контролировать показатель глюкозы, отвечающий за внешнюю и внутреннюю секреторную недостаточность. В случае, если некротический процесс затронул значительное количество эндокринных клеток поджелудочной железы, человеку необходимо все время принимать инсулин.
Правильный подход к реабилитации поможет пациенту быстрее встать на ноги после тяжелого заболевания. Последствия пережитого, несомненно, останутся на всю жизнь. Однако люди после этого полноценно живут благодаря комплексному лечению и постоянным обследованиям. Это поможет избежать риска рецидивов.
