Тема статьи — грозное заболевание холецистит. Узнаем по какой причине развивается заболевание. Рассмотрим симптомы холецистита. Какими методами выявляют заболевание. Медикаментозные и народные способы лечения.
Какими лекарственными травами лечат холецистит. Можно ли снять приступ холецистита самостоятельно.
Что такое холецистит
Под холециститом подразумевают воспаление в желчном пузыре, сочетающееся со сбоем работы моторно-тонической желчевыводящей системы. От проявления не застрахован никто, однако представительницы слабого пола в большей степени подвержены его появлению.
Развитие болезни начинается с застоя желчи — это приводит к нарушению ее оттока и проникновению инфекции в желчный пузырь. После инфицирования органа воспаление распространяется далее по организму, появляются характерные признаки.
Нередко болезнь развивается при частичной или полной закупорке выносящих протоков конкрементами (камнями).
Осложнения болезни холецистит
Игнорирование проблемы, отказ от медицинской помощи при холецистите чреват критическими последствиями. При затяжном заболевании возможно распространения воспаления на смежные участки (возможно появление таких болезней, как панкреатит, плеврит, холангит).
Позднее диагностирование, отсутствие терапии флегмонозного холецистита чревато эмпиемой (скоплением гноя). Запущенный этап гниения на тканях рискует стать стартом для развития абсцесса.
Нарушение камнем целостности стенок желчного пузыря приводит к проникновению жидкости в брюшную полость, перитониту. Игнорирование проявлений обострения чревато переходом в хроническое состояние.
Если не принять неотложные меры — осложнение заканчивается летальным исходом.
Холецистит: симптомы и лечение у взрослых
Для начала специалисты изучают характерные при подозрении на холецистит симптомы. Лечение у взрослых назначается лишь после полной диагностики на базе клинической картины. Характерные черты приступа следует изучить каждому.
Это внезапные и интенсивные покалывания в районе правого подреберья, рвота с желчью, жар, метеоризм, неконтролируемая отрыжка, привкус горечи, белые следы на языке и тахикардия. Иногда приступ осложняется пожелтением кожных покровов и склерой, потемнением урины.
Также дефицит желчи сказывается на процессе пищеварения: он не происходит окончательно, поэтому каловые массы становятся светлее. Симптомы холецистита у взрослых зависят от характера воспалительного процесса, а еще от наличия камней.
При бескаменном холецистите основные проявления стерты, но приступ остается продолжительным (характерны нарастающие боли после приема пищи, отрыжка и типичный горький привкус). Хронический вид, в отличие от острого, встречается чаще и характеризуется волнообразным течением.
Основным проявлением являются болевые правосторонние приступы, локализирующиеся в области подреберья, отдающие выше (в шею, лопатку, плечо). Усиливается колика во время движения.
К обострению приводит нарушение рациона питания, недавно пережитые стрессовые ситуации, физическая переутомляемость. Боль часто возникает вместе с недомоганием, повышенной потливостью, расстройством сна, неврозами, поносом, метеоризмом, рвотой.
Сопровождается болезненностью в правой части тела, рвотными позывами, повышенной температурой, горьким привкусом, гепатомегалией (увеличение размера печени).
Симптомы хронического проявления холецистита выражены неярко. Кроме характерного горьковатого привкуса во рту, сопровождающегося тошнотворным состоянием, наблюдается вздутие живота, поверхностное, учащенное дыхание, озноб, тахикардия.
Специфическая симптоматика острого периода
Об обострении холецистита говорят следующие специфические проявления. Резкая боль зарождается справа от подреберья при постукивании реберной дуги. Усиленная резь ощущается во время вдоха при проведении пальпации пузыря. Имеется расширение желчного пузыря в вытянутой зоне его нижней части, находящейся под краем печени.
Характеризуется покалыванием при проверке участка в районе грудных позвонков (9-11) и на 3 см правее позвоночного столба. Отдаёт волной боли при легком нажиме над ключицей справа. Интенсивная резь при надавливании на мечевидный отросток грудины.
Можно ли снять приступ холецистита самостоятельно
При приступе нельзя принимать болеутоляющие препараты, прикладывать тепло к проблемному месту, употреблять настои, отвары, препараты, обладающие желчевыводящим воздействием. Все, что можно сделать – это принять удобное положение (обеспечить покой), и употреблять жидкость небольшими порциями.
Самостоятельно снять приступ холецистита не рекомендуют. Возможны серьезные последствия. Поэтому верным решением будет немедленное посещение врача и личная консультация.
Своевременная медикаментозная терапия способствует устранению острого воспалительного процесса за три дня, полного выздоровления – течение месяца.
Смотрите видео о лечении бескамневого холецистита:
- какая категория людей больше подвержена холециститу;
- что такое дискинезия;
- при каком состоянии желчного пузыря нельзя применять аллохол;
- какие минеральные воды применяют при лечении холецистита;
- диета при холецистите.
Холецистит: причины возникновения патологии
Основными предпосылками считаются застой желчи и инфекционный процесс. Патогенная микрофлора способна проникать посредством тока крови, лимфы из иных очагов инфекционного процесса в хронической форме. Зачастую прогресс болезни обусловливается наличием следующих состояний организма.
Желчнокаменная болезнь. Застой желчи приводит к появлению камней (перекрывают просвет выходных протоков, повреждают слизистую, развивая воспаления, спайки и изъязвления).
Расстройство желчевыводящих путей. Сопровождается нарушением функций моторики желчного пузыря и билиарной системы (билиарная система включает в себя желчные протоки и желчный пузырь). Из-за сбоя орган не успевает опорожняться, отмечается формирование конкрементов, развитие воспаления.
Врожденные аномалии. Искривления, рубцы, деформация органа, удвоение или сужение протоков.
Кроме этого проявление симптомов холецистита провоцируется наличием следующих патологий:
- сахарный диабет;
- панкреатит;
- гастрит, язва желудка и 12-перстной кишки, рак желудка;
- повышенное давление в двенадцатиперстной кишке;
- уменьшение секреторной функции желудка;
- травма брюшной полости, живота;
- аппендицит;
- беременность;
- хронические запоры;
- глистные инвазии;
- инфекции;
- кишечные инфекции (дизентерия, коли-инфекция, сальмонеллез, холера);
- ожирение.
А также малоактивным образом жизни, частыми диетами, возрастными изменениями и пристрастием к алкоголю, курению, наркотическим средствам. Часто патология обостряется на фоне стрессовых ситуаций, депрессивных расстройств, переохлаждения, резких встрясок тела (при катании на велосипеде, беге).
Из видео вы узнаете об упражнениях при холецистите (противопоказания — камни в желчном пузыре):
При» этом стоит понимать, что расстаться с органом в руках хорошего хирурга бывает легче, чем наладить отличное самочувствие после операции. Помните, вы все равно никуда не скроетесь от нужды в диете и постоянном поддерживающем лечении.
А теперь — о надежде обойтись без операции. В случае некалькулезного холецистита, или холецистита с камнями, но хорошо контролируемого при относительно молодом возрасте пациента, или при наличии значимых противопоказаний к операции патологию можно сдерживать — под наблюдением гастроэнтеролога.
Три этапа комплексной терапии
Терапевтическое лечение хронического холецистита включает 3 направления:
- Медикаменты в помощь поломанным функциям;
- Диета и режимные мероприятия;
- Элементы народной медицины в домашних условиях.
Натуропатические средства и официальные препараты имеют разные точки приложения — с учетом стадии и остроты процесса.
Забудьте о лечении народными средствами, если у вас обострение холецистита. Только врач! Лучше — с госпитализацией! Для четкого понимания формы (гнойная, гангренозная, катаральная). Ваша задача — спокойно и быстро соглашаться на операцию, когда ее предлагают по причине эмпиемы, гангрены и т.п.
При катаральной форме острого холецистита показан постельный режим и полуголодная диета в первые несколько дней. Затем вы переходите на стол №5 с максимально дробным питанием — до 6 раз в день.
В перечне терапии обязательно будут присутствовать антибактериальные препараты и спазмолитики. Задача стационарной помощи — максимально купировать боль, убить инфекцию, уменьшить воспаление. По ходу лечения вас покидают острые симптомы (сильная боль, высокая температура, диарея, рвота и т.п.).
Роль народной медицины — вспомогательная для поддержания комфортного статуса при стойкой ремиссии.
Вкратце остановимся на группах используемых препаратов.
Еще раз напомним: за их правильным назначением обращайтесь к врачу!
- Спазмолитики (например, Но-шпа, Папаверин)
- Ферментные препараты (Панкреатин, Мезим, Креон и пр.)
- Антибиотики (подбираются индивидуально)
- Желчегонные препараты (Холонертон, Фебихол, Холензим и т.п.)
Диета при хроническом холецистите






Современное питание при холецистите должно опираться на стол№ 5. Внутри диеты есть несколько модификаций для разных стадий и остроты патологии, которые учитывают наличие или отсутствие камней, обострение или ремиссию.
Как только врач назначит вам этот стол или его разновидность (5а, 5п, 5лж), не поленитесь поискать в интернете достойный доверия ресурс с подробным меню и диетическими рецептами для каждой подачи.
Основные принципы диеты № 5:
- Химическое щажение печени;
- Стабилизация желчеотделения;
- Умеренное усиление функций кишечника.
В итоге мы получим разумные и простые рекомендации:
- Дробное питаниемалыми порциями — в среднем 5 раз в день;
- Отказ от агрессивной кулинарии, которая увеличивает жирность продуктов (жарка, сдоба, кремы, торты и т.п.);
- Пищу преимущественно отвариваем, готовим на пару, тушим с небольшим количеством масла.
В перечне продуктов стол №5 весьма разнообразен. Примерное меню мы предлагаем вам в виде удобной таблицы.






Народные средства для лечения хронического холецистита
Каковы бы ни были симптомы хронического холецистита, его лечение народными средствами можно поставить на 3-ье место — после медикаментов и диеты.
Как бы вы ни тяготели к натуропатии, всему свое место и время. В период обострения спасают медикаменты! Проявляйте трезвость и не пытайтесь обойтись «травками».
В период ремиссии можно обратиться к рецептам от травников, аккуратно вписав их в систему диетической и медикаментозной поддержки.






Несколько лечебных рецептов, проверенных временем:
- Настой овса. Берем 500 грамм сырья на один литр кипятка. Заливаем овес и настаиваем 1 час. Процеживаем и пьем по ½ стакана трижды в день— за 15 минут до основных приемов пищи (завтрак, обед, ужин).
- Сок белокочанной капусты. Если нет мощной соковыжималки, с помощью терки измельчаем капусту, через марлю выдавливаем сок. Пьем по 30-50 мл натощак за 15 минут до еды 3 раза в день.
- Чай из душицы. Берем 1 ч. ложку душицы на 1 стакан кипятка. Заливаем и настаиваем под крышкой до 2 часов. Процеживаем и пьем по четверти стакана трижды в день.
- Настой кукурузных рылец. Пропорция — одна столовая ложка сырья на 1 стакан кипятка. Настаиваем до 1 часа. Пьем процеженный настой по 1 ст. ложке натощак — каждые 3 часа перед приемами пищи — завтрак, 2-ой завтрак, обед и ужин.
- Настой лекарственного шалфея. Нам нужны 2 ч. ложки травы на 2 стакана кипятка. Настаиваем полчаса и пьем процеженный настой каждый 2 часа по 1 ст. ложке.
- Лавровое масло. Нам понадобится растительное масло (рекомендуем взять оливковое). В один стакан масла добавляем 25-30 перетертых листьев благородного лавра. Настаиваем смесь до 7 дней, пока лиственное сырье не осядет на дно. Процеживаем, переливаем в стеклянную тару из темного стекла, ставим в холодильник. Пьем по 15 капель лаврового масла в составе любого напитка — молоко, кефир, чай.
- Медово-лимонная смесь на оливковом масле. Нам нужны: 1 стакан оливкового масла, 4 лимона (два из них очистить от кожуры), 1 килограмм меда. Пропускаем через мясорубку лимоны, добавляем масло и мед, хорошо перемешиваем. Храним в закрытой стеклянной посуде, в холоде. Перед каждым употреблением снова перемешиваем. Курс приема 1 месяц в дозе одна столовая ложка за полчаса до еды трижды в день. За год таких курсов должно быть не менее трех.
Кроме указанных рецептов, при хроническом холецистите полезными могут оказаться многие привычные для нас травы и сборы из них — мята, зверобой, календула, валериана, спорыш и тысячелистник.
Надеемся, вам был полезен наш обзорный рассказ о хроническом холецистите, его симптомах, лечении, нужде в диете и точке приложения народных средств. Заболевание нельзя назвать простым, оно требует углубления знаний по каждому из упомянутых вопросов — эта информированность поможет вам успешно и долго контролировать болезнь.
Хронический холецистит — воспаление желчного пузыря, сопровождающееся нарушением его моторной функции и в некоторых случаях – образованием конкрементов. Клинически проявляется болью и тяжестью в правом подреберье, возникающими часто после приема жирной пищи и алкоголя, тошнотой, рвотой, сухостью и горечью во рту. Информативными методами диагностики хронического холецистита служат биохимические пробы крови, УЗИ желчного пузыря, холецистография, дуоденальное зондирование. Консервативное лечение включает применение медикаментов, фитотерапии, физиотерапии; при калькулезном холецистите показано удаление желчного пузыря.
МКБ-10
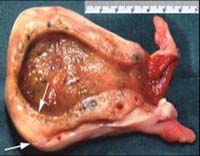
Общие сведения
Хронический холецистит – воспаление желчного пузыря, имеющее хроническое течение и рецидивирующий характер. Зачастую сочетается с нарушением выведения желчи. Холециститу часто сопутствуют панкреатит, гастродуоденит, энтероколит. Хронический застой желчи способствуют образованию камней в желчном пузыре и развитию калькулезного холецистита. Патология встречается примерно у 0,6% населения, преимущественно у лиц женского пола в возрасте 40-60 лет. Хроническим холециститом чаще страдает население экономически развитых стран, что объясняется особенностями питания и образа жизни.

Этиология и патогенез
Патогенез заболевания завязан с нарушением моторной функции желчного пузыря. Нормальная циркуляция желчи нарушается, происходит ее застой и загустевание. Позднее присоединяется инфекция. Возникает воспалительный процесс. При хроническом холецистите воспаление развивается медленее, протекает вяло. Может постепенно переходить со стенок желчного пузыря на желчевыводящие пути. При длительном течении могут формироваться спайки, деформации пузыря, сращения с находящимися рядом органами (кишечником), формирование свищей.
Развитию хронического холецистита способствуют следующие факторы:
- врожденное нарушение строения желчного пузыря, снижение его тонуса гиподинамия, опущение тех или иных органов брюшной полости, беременность (факторы, способствующие механически обусловленному застою желчи);
- нарушение диеты (переедание, ожирение, регулярное употребление острой , жирной пищи, алкоголизм);
- дискинезии желчевыводящих путей по гипотипу;
- кишечные паразиты (лямблии, амебы, аскариды, описторхи);
- желчекаменная болезнь.
Классификация
В гастроэнтерологии хронический холецистит классифицируется по нескольким принципам. По наличию в желчном пузыре камней он подразделяется на калькулёзный и бескаменный. По течению выделяют: латентный (субклинический), часто рецидивирующий (более 2-х приступов в году) и редко рецидивирующий (не более 1 приступа в год и реже).
По тяжести течения хронический холецистит может протекать в легкой, средней тяжести и тяжелой форме, с осложнениями и без.
В зависимости от функционального состояния различают следующие формы дискинезии желчных путей:
- по гипермоторному типу;
- по гипомоторному типу;
- по смешанному типу;
- отключенный желчный пузырь.
Симптомы хронического холецистита
Хронический холецистит развивается в течение продолжительного времени, периоды ремиссии чередуются с обострениями. Основным симптомом является болевой. Боль умеренно выражена, локализуется в правом подреберье, имеет тупой ноющий характер, может продолжаться до нескольких дней (недель). Иррадиация может происходить в спину под правую лопатку, правую половину поясничной области, правое плечо. Для хронического холецистита характерно усиления болевого симптома после приема острой или жирной пищи, газированных напитков, алкоголя. Обострению хронического холецистита чаще всего предшествуют подобные нарушения в диете, а так же переохлаждение и стрессы.
Болевой симптом при калькулёзном хроническом холецистите может протекать по типу желчной колики (боль острая, сильная, схваткообразная). Помимо болевого симптома у больных нередко отмечают тошноту (вплоть до рвоты), отрыжку, привкус гречи во рту. В период обострения может отмечаться повышение температуры тела до субфебрильных значений.
Нетипичные проявления хронического холецистита: тупые боли в области сердца, запоры, вздутие живота, дисфагия (расстройство глотания). Для хронического холецистита характерно развитие этих признаков после нарушений в диете.
Осложнения хронического холецистита: развитие хронического воспаления желчных протоков (холангит), перфорация стенки желчного пузыря, гнойное воспаление пузыря (гнойный холецистит), реактивный гепатит.
Диагностика хронического холецистита
 При диагностике выявляют факторы, способствующие его возникновению – застой желчи и нарушение моторики пузыря, врожденные и приобретенные дефекты органов, ведущие к затруднению циркуляции желчи, гиподинамичный образ жизни, характерные пищевые привычки (пристрастие к острой, пряной пище, жирному, алкоголю). Холецистит может стать осложнением паразитарных заболеваний печени и кишечника.
При диагностике выявляют факторы, способствующие его возникновению – застой желчи и нарушение моторики пузыря, врожденные и приобретенные дефекты органов, ведущие к затруднению циркуляции желчи, гиподинамичный образ жизни, характерные пищевые привычки (пристрастие к острой, пряной пище, жирному, алкоголю). Холецистит может стать осложнением паразитарных заболеваний печени и кишечника.
При опросе и пальпации брюшной стенки выявляют особенности и локализацию болевого симптома. Определяют характерные для воспаления желчного пузыря симптомы: Мерфи, Мюсси, Шоффара.
При лабораторном исследовании крови в период обострения отмечаются признаки неспецифического воспаления (повышение СОЭ, лейкоцитоз). Биохимический анализ крови выявляет повышение активности печеночных ферментов (АлТ, АсТ, Г-ГТП, щелочная фосфатаза).
Наиболее информативны в диагностике холецистита методы инструментальной диагностики: УЗИ органов брюшной полости, холецистография, холеграфия, сцинтиграфия, дуоденальное зондирование.
На УЗИ желчного пузыря определяют размер, толщину стенки, возможные деформации и наличие камней в желчном пузыре. Также отмечаются спайки, воспаленные желчные пути, расширенные желчные протоки печени, нарушение моторики пузыря.
При дуоденальном зондировании отмечают нарушение моторики желчного пузыря, берут анализ желчи. При посеве желчи возможно обнаружение бактериального заражения, определение возбудителя инфекции, также можно провести тестирование культуры на чувствительность к антибиотикам для оптимального выбора терапевтического средства. Для хронического бескаменного холецистита характерно снижение количества желчных кислот в полученной из пузыря желчи и повышена концентрация литохолиевой кислоты. Также при обострении в желчи нарастает количество белка, билирубина (более чем в 2 раза), свободных аминокислот. Зачастую в желчи обнаруживают кристаллы холестерина.
Для определения моторики и формы желчного пузыря может применяться холецистография, холеграфия. Артериография выявляет утолщение стенки желчного пузыря и разрастание сосудистой сети в области ДПК и прилегающих отделах печени.
Лечение хронического холецистита
Лечение некалькулезного хронического холецистита практически всегда осуществляется гастроэнтерологом консервативно. Лечение в период обострения направлено на снятие острых симптомов, санацию очага бактериальной инфекции с помощью антибиотикотерапии (применяются препараты широкого спектра действия, как правило, группы цефалоспоринов), дезинтоксикацию организма (инфузионное введение растворов глюкозы, хлорида натрия), восстановление пищеварительной функции (ферментные препараты ).
Для обезболивания и снятия воспаления применяют препараты группы нестероидных противовоспалительных средств, снятие спазма гладкой мускулатуры пузыря и протоков осуществляют спазмолитиками.
Для ликвидации застоя желчи применяют препараты, способствующие усилению перистальтики желчных путей (оливковое масло, облепиха, магнезия) Холеретики (препараты, повышающие секрецию желчи) применяют с осторожностью, чтобы не вызвать усиление болезненности и усугубления застойных явлений.
Для лечения в период обострения хронического неосложнённого холецистита применяют методы фитотерапии: отвары трав (перечная мята, валериана, одуванчик, ромашка), цветков календулы.
После стихания симптомов обострения и перехода заболевания в стадию ремиссии рекомендовано соблюдение диеты, тюбажи с магнезией, ксилитом или сорбитом. Фитотерапевтическая терапия хронического холецистита заключается в приеме отваров пижмы, крушины, алтея, тысячелистника. Применяется физиотерапевтическое лечение: рефлексотерапия, электрофорез, СМТ-терапия, грязелечение и др. Показано санаторное лечение на бальнеологических курортах.
При хроническом калькулёзном холецистите показано хирургическое удаление желчного пузыря – источника образования конкрементов. В отличие от лечения острого калькулёзного холецистита, операция по удалению желчного пузыря (холецистотомия лапароскопическая или открытая) при хроническом холецистите не является экстренной мерой, назначается планово. Применяются те же хирургические методики, как и при остром холецистите – лапароскопическая операция удаления желчного пузыря, холецистэктомия из минидоступа. Для ослабленных и пожилых пациентов – чрескожная холецистостомия для формирования альтернативного пути оттока желчи.
При хроническом холецистите в случае противопоказаний к оперативному вмешательству можно попробовать методику нехирургического дробления камней с помощью экстракорпоральной ударно-волновой цистолитотрипсии, однако стоит помнить, что разрушение камней не ведет к излечению и довольно часто происходит их повторное формирование.
Так же существует методика медикаментозного разрушения камней с помощью препаратов солей урсодезоксихолиевой и хенодезоксихолиевой кислот, но это лечение занимает весьма длительное время (до 2х лет) и также не ведет к полному излечению, и не гарантирует, что камни не сформируются со временем снова.
Питание при хроническом холецистите
Всем больным хроническим холециститом предписана специальная диета и необходимо строгое соблюдение определенного режима питания. При хроническом холецистите больным назначается диета №5 в стадии ремиссии и диета №5А при обострении заболевания.
Во-первых, приемы пищи производят каждые 3-4 часа небольшими порциями (дробное питание), во- вторых, придерживаются ограничений в употреблении определенных продуктов: жирные, жареные, острые, пряные блюда, газированные напитки, алкоголесодержащие продукты.
Также запрещены к употреблению яичные желтки, сырые овощи и фрукты, изделия из сдобного теста, масляные и сливочные кремы, орехи, мороженое. При обострении рекомендованы свежеприготовленные на пару или вареные продукты в теплом виде. Овощи и фрукты, разрешенные больным в период вне обострения: курага, морковь, арбуз и дыня, изюм, чернослив. Эти продукты нормализуют моторику желчного пузыря и избавляют от запоров.
Нарушение пациентами принципов лечебного питания ведет к развитию обострения заболевания и прогрессированию деструктивных процессов в стенке желчного пузыря.
Профилактика
Первичной профилактикой холецистита является соблюдение здорового образа жизни, ограничение в приеме алкоголя, отсутствие вредных пищевых привычек (переедание, пристрастие к острой и жирной пище), физически активная жизнь. При наличии врожденных аномалий внутренних органов – своевременное выявление и коррекция застойных явлений в желчном пузыре. Избегание стрессов и своевременное лечение желчекаменной болезни и паразитарных заражений кишечника и печени.
Для профилактики обострений больным необходимо строго следовать диете и принципам дробного питания, избегать гиподинамии, стрессов и переохлаждения, тяжелой физической нагрузки. Больные хроническим холециститом состоят на диспансерном учете и дважды в год должны проходить обследование. Им показано регулярное санаторно-курортное лечение.
>
