В детской практике различные опухоли толстой кишки не являются редкостью. Злокачественные новообразования (рак, лимфоретикулосаркома, ангиосаркома и пр.) встречаются редко, но доброкачественные (полипы) — одна из ведущих причин желудочно-кишечных кровотечений у детей. Частота выявления полипов у хирургических больных в зависимости от контингента колеблется от 0,8 до 3,07 % [Santini A., 1976].
Полипы чаще выявляются у детей в возрасте до 10 лет. По данным А. И. Ленюшкина (1976), поражаются преимущественно дети от 3 до 6 лет и 92-96 % полипов локализуется в прямой кишке. Нередко этих детей длительное время лечат от различных форм колитов, в том числе неспецифического язвенного [Каншина О. А., Каншин Н. Н., 1974; Денисова М. Ф., 1976].
Наиболее часто среди полипоидных заболеваний у детей встречаются ювенильные полипы и полипоз. Ювенильный полипоз представляет собой особую нозологическую форму и отличается от других полипозов толстой кишки. Ювенильные полипы нередко трактуют как аденоматозные.
Такая трактовка настолько укоренилась в практике ряда лечебных учреждений, что проводится неадекватное и излишне радикальное лечение.
Обычные ювенильные полипы оцениваются как вполне доброкачественные и не имеюшие отношения к аденоматозным [Ravitch M. et al., 1979]. В самые последние годы эта концепция несколько изменилась.
Выделены две разные формы ювенильного полипоза: желудочно-кишечный ювенильный полипоз и наследственный ювенильно-аденоматозный полипоз (смешанная форма).
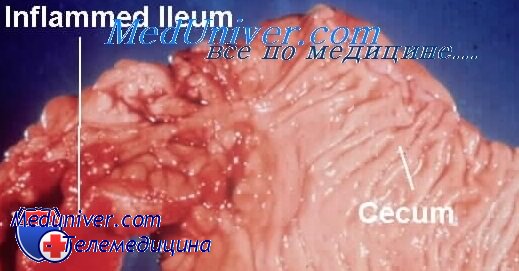
Ювенильный полип, часто называемый воспалительным или кистозным, — наиболее частый тип полипа, встречающийся в желудочно-кишечном тракте у детей (90 % полипов) в возрасте до 10 лет.
Гистологическая картина этих полипов характерна. Поверхность состоит из однослойного покровного эпителия толстой кишки, часто изъязвленного. Большую часть поверхности может покрывать грануляционная ткань или воспалительный экссудат. Основную массу полипа составляет фиброзная строма с развитыми сосудами, густо инфильтро-ванная воспалительными клетками — нейтрофилами, большим количеством эозинофилов, лимфоцитами и моноцитами. В строме много наполненных слизью кист, выстланных секретирующим слизь эпителием, клетки которого отчасти могут быть атрофичными. Митозы встречаются очень редко, признаки атипии практически отсутствуют. Все это существенным образом отличает ювенильные полипы от аденоматозных.
Патогенез ювенильного полипоза неизвестен. S. Roth (1963) при тщательном изучении проследил развитие этих полипов. Начальная стадия — изъязвление и воспаление слизистой оболочки с закупоркой протоков желез толстой кишки. В дальнейшем закупоренные железы претерпевают пролиферацию, ветвятся, увеличиваются. Изъязвление и воспаление захватывают все большую часть слизистой оболочки. Формируются массы грануляционной ткани, и процесс продолжается до тех пор, пока образование не оказывается настолько большим, что под влиянием перистальтики и пассажа каловых масс у него образуется ножка.
Грануляционная ткань подвергается фиброзу, увеличенные в размере железы изъязвляются. В них накапливается слизь, которая образует кисты, чередующиеся со стромой полипа. В заключительной стадии ножка полипа перекручивается, отторгается и полип «выходит» с каловыми массами. Е. Horrilend (1957) объясняет образование кист скоплением на поверхности изъязвленной слизистой оболочки фибрина, воспалительных клеток с последующей закупоркой устьев слизистых желез и формированием кист.
Ювенильные полипы чаще встречаются у мальчиков. В некоторых случаях полипы обнаруживаются у детей до 1 года, более часто в возрасте от 2 до 8 лет и наиболее часто в возрасте 4—5 лет. Реже полипы возникают в возрасте 12-15 лет и очень редко впоследствии.
Наиболее частый симптом — кровотечение, возникающее вследствие воспаления и изъязвления полипов. Кровотечение имеет прерывистый характер и, как правило, бывает незначительным. Изредка самоампутация полипа может привести к кровотечению, требующему возмещения кровопотери.
Полип может выпадать из анального канала и быть следствием пролапса слизистой оболочки. Некоторые больные жалуются на боли в животе, возникающие вследствие растяжения ножки полипа под действием кишечной перистальтики. В редких случаях полипы могут быть причиной инвагинации. Самоампутация полипов встречается в 10-19 % наблюдений. Диарея обычно отмечается при наличии большого числа полипов.
При полипах в прямой кишке симптомы не являются специфическими: подобные проявления характерны для большей части патологий органа. Следует обратиться для лечения к врачу. Самостоятельно лечиться, подбирать лекарства нельзя: возможно ухудшение состояния.
Причины и симптомы возникновения
Определить болезнь самостоятельно по симптомам трудно. Возникает ощущение присутствия инородного предмета в кишечнике, если размер новообразования стал средним или большим. Может наблюдаться дискомфорт внизу живота, боли. Характерны запоры из-за затруднения прохождения каловых масс. Запоры чередуются с диареей. Чем крупнее формирующиеся образования, тем реже стул; на поздних стадиях он наблюдается не чаще 2 раз в неделю. В каловых массах присутствуют примеси крови, слизь.

Причины появления патологии различны. Чаще всего полип развивается из-за другого патологического процесса, является осложнением прочих кишечных болезней.
Наследственные факторы
Генетическая предрасположенность увеличивает вероятность развития отклонения. Если болезнь наблюдалась у одного из родителей, риск ее развития у детей в 10 раз выше. Некоторые специалисты считают, что склонность к данному заболеванию определяется особенностями внутриутробного развития: первые признаки полипов прямой кишки появляются при формировании стенок органа.

Высок риск появления полипов и в тех случаях, когда кто-либо из близких родственников страдал онкологическими заболеваниями кишечника.
Питание и запоры
Влияние оказывает и питание. Болезнь может появиться из-за большого количества животных жиров в рационе. Вредят и некоторые другие продукты: изделия из муки высшего сорта, сладости, белый сахар, маргарин, сладкая газировка, чипсы, картофель фри. Отказаться рекомендуется от копченостей, консервации.

Такие продукты долго задерживаются в кишечнике, содержат мало клетчатки и полезных веществ. Образуются запоры, которые являются фактором риска развития патологии. Расстройства стула могут возникать и по другим причинам: из-за недостаточного потребления богатой клетчаткой пищи, нехватки чистой воды.
Хронические патологии прямой кишки и толстого кишечника
Вызывающие дискомфорт в прямой кишке болезни нередко становятся причиной образования полипов на ножке.

Поражаются слизистые оболочки, возникают запоры или диарея, нарушается функционирование органа, что приводит к появлению новообразований.
Язвенный колит
При данном воспалительном процессе поражается слизистая оболочка. Из-за происходящих с ней изменений создается благоприятная среда для появления полипов.

Признаками болезни являются болезненность в нижней части живота, частые ложные позывы к дефекации, ощущение распирания. Характерен жидкий стул.
Острые инфекционные заболевания
Такие болезни нарушают микрофлору органа, вызывают отечность, воспаление. Из-за этого эпителиальный слой повреждается.

Нарушения могут распространяться и на клеточные структуры.
Создающаяся при этом среда способствует появлению патологических новообразований.
Возможные причины — ротавирус, сальмонеллез, дизентерия. Больной отмечает озноб, нарушения стула, слизь и кровь в кале, тошноту, рвоту, болезненность в области живота.
Малоподвижный образ жизни и экологическая обстановка
Гиподинамия у женщин и мужчин тоже вредит здоровью кишечника. Из-за нехватки движения образуются застойные явления. Кровь застаивается в тканях, из-за чего возникают отеки. Запоры, характерные для физически неактивных людей, способствуют появлению новообразований.

Важна и экологическая обстановка: большое количество токсичных веществ, попадающих в организм с воздухом или жидкостью, тоже может приводить к застойным явлениям.
Классификация
Выделяют разные виды полипов, отличающиеся особенностями формы, скоростью развития, частотой перерождения в злокачественные опухоли.

Аденоматозные образуются, если нарушается процесс обновления эпителиальных клеток. Из-за неконтролируемого клеточного деления образуются быстро увеличивающиеся образования, перекрывающие просвет, провоцирующие запоры. Вероятность перерождения в раковую опухоль велика. Требуется срочная операция.
Гиперпластические полипы редко перерождаются в злокачественные образования.
Чаще всего размеры не становятся слишком большими, увеличение размеров не слишком быстрое.
Ворсинчатые новообразования обладают круглой формой. Цвет их розовато-красный. Склонны к малингизации, часто образуется вторичная опухоль. Больной испытывает постоянное ощущение давления на кишку, часто страдает от запоров. Распознать заболевание помогает пальцевое обследование.
Фиброзный тип отличается заменой эпителиальной ткани на патологическую фиброзную. Склонны не только к переходу в злокачественное заболевание, но и к образованию воспалительных процессов.
Диагностика
Для диагностики можно обратиться к гастроэнтерологу или терапевту. Доктор опросит больного, выяснит, какие симптомы у него наблюдаются.

Изредка проводят исследование с помощью рентгена брюшной полости. В полость кишки вводится специальное вещество, поглощающее лучи. Это позволяет получить точное изображение.
Пальцевое исследование помогает изучить участок кишечника в пределах 10 см от анального отверстия. Является методикой первичной диагностики. При подозрении на заболевание проведение обязательно. Такая процедура позволяет определить проходимость участка кишечника, оценить состояние слизистой оболочки, сфинктера. При пальпации можно предварительно нащупать полип. Кроме того, отмечается патологическое отделяемое при наличии (возможно выделение слизи или крови).
При ректороманоскопии в прямую кишку вводят оснащенный фонариком тонкий шланг, называемый эндоскопом. Данное приспособление позволяет не только осмотреть кишечник изнутри, но и взять на анализ образцы тканей, удалить новообразование.
При подозрении на раковую опухоль проводят колоноскопию. Данный метод дифференциальной диагностики представляет собой введение зонда, при котором оценивается состояние всего толстого кишечника.
Может применяться компьютерная томография. Такой метод безопасен, не требует специальной подготовки перед проведением.
Необходимость возникает и в лабораторных исследованиях. Для анализа производится забор кала, который исследуют на скрытую кровь. Если биологическая жидкость обнаруживается, необходимы гистологическое, морфологическое исследование. Проводят также лабораторные исследования крови. Необходимо предоставить биологическую жидкость для общего и биохимического анализа.
Какие методы лечения
Чаще всего для лечения полипа прямой кишки применяется оперативное удаление. Такой метод позволяет избавиться от новообразований. В некоторых случаях удаляют только полипы, в других приходится вырезать участок кишки.

Электрокоагуляция проводится, если образования имеют небольшие размеры, располагаются на выраженной ножке. Если основание или сам полип крупные, используют другие методы, чтобы предотвратить перфорацию стенок кишечника.
Перед проведением эндоскопического вмешательства пациенту придется несколько дней придерживаться строгой диеты. Это поможет снизить выраженность воспаления.
Резекция прямой кишки проводится под общим наркозом. Применяется при перерождении полипов в раковые опухоли, появления рисков метастазирования. При диффузном полипозе кишка полностью удаляется.
Могут использоваться медикаменты. Метод эффективен лишь на ранних сроках. Препараты чаще всего вводятся в форме суппозиториев 2 раза в сутки, утром и вечером.
Народные средства можно использовать в качестве дополнительного способа терапии. Заменять ими назначенное врачом лечение запрещено. Важно проконсультироваться у врача о допустимости использования любых рецептов. При лечении полипа прямой кишки у ребенка дозировки меняются, понижаются: детям требуется меньшее количество. Эффективными считаются клизмы с раствором чистотела.
Профилактика и прогнозы
Чтобы предотвратить развитие патологии, нужно изменить рацион. Важно избавляться от запоров. Питание должно быть сбалансированным, чтобы не возникал дефицит витаминов или минералов. Необходима умеренная двигательная активность. Важно своевременно лечить все заболевания, чтобы избежать появления полипов в качестве осложнения другой патологии. Рекомендуется регулярно посещать врача, проходить профилактические обследования: это поможет обнаружить патологию на ранних стадиях.
При своевременно обнаруженных и удаленных полипах прогноз благоприятный: большая часть пациентов полностью излечивается. В первые 3 года велика вероятность рецидива, поэтому требуется ежегодное проведение колоноскопии.
Полипы довольно часто встречаются в детском возрасте между 3 и 7 годами и совершенно независимо от воспалительных процессов. Первые сообщения о полипах толстой кишки у детей сделал Lieutandв 1760 г. (пит. по И. С. Венгеровскому, 1936). Аденоматозный полип у 7-летнего мальчика описал в 1874 г. К. Н. Покотилов. И. С. Венгеровский (1936) опубликовал материал за 10 лет о 73325 амбулаторно принятых больных детях в Детской поликлинике имени Н. Ф. Филатова (1925—1935), из которых у 206 (0,28%) были обнаружены полипы прямой кишки. Автор описал их клиническую картину. По данным М. Н. Степановой (1952—1957), в Московский областной научно-исследовательский институт имени М. Ф. Владимирского (МОНИКИ) обратилось 66 детей, страдавших полипами, что составляет 3,75% всех детей, лечившихся в хирургическом отделении. Апdren,Frieberg(1959) установили, что 28% детей и 30% юношей страдают полипами прямой кишки. Э. Ф. Коррель (1956) сообщил, что из 302 обследованных им детей с аденоматозными полипами у 91% отмечалась глистная инвазия и у 22% —- дизентерия. На основании этого он сделал вывод о том, что, возможно, одним из этиологических факторов возникновения полипов прямой кишки является глистная инвазия и лямблиоз. Паразитарная инвазия возрастает с 3 до 6 лет. Заболеваемость полипами в этом возрасте также увеличивается.
Таким образом, одним из факторов, предшествующих появлению полипов прямой и сигмовидной кишок у детей, являются воспалительные процессы в кишечнике. В дальнейшем многократные повторные повреждения слизистой оболочки твердыми каловыми массами на фоне хронических воспалительных участков вызывают очаговые пролиферативные реакции с образованием избыточных стойких эпителиальных разрастании.
Значение травматизации подтверждается тем, что полипы у детей, как и у взрослых, часто развиваются вблизи физиологических сужений и изгибов желудочно-кишечного тракта: кардия. привратник, селезеночный угол, прямая и сигмовидная кишки.
Патоморфологическая характеристика аденоматозных полипов прямой и сигмовидной кишок у детей не представляет никаких особенностей. Эти полипы являются доброкачественными аденомами либеркюновых желез. Полипы у детей могут озлокачествляться. На возможность малигнизации полипов у детей указывали Г. М. Мелик-Багдасаров и С. Д. Лемберанская (1963), которые удалили у ребенка раковую опухоль сигмовидной кишки, по их мнению, развившуюся из полипа, однако Э. Ф. Коррель (1965) ни в одном из 364 препаратов аденоматозных полипов, удаленных у детей, не отметил картины малигнизации и ни разу не видел изъязвления полипов.
Наиболее часто полипы наблюдаются у детей в возрасте от 3 до 8 лет, чаще в 5-летнем возрасте. Мальчики и девочки заболевают одинаково часто (С. Д. Терновский, 1949), но по другим данным мальчики болеют чаще, чем девочки. Так, по данным Э. Ф. Корреля, больных мальчиков было 179 (59%), а девочек—124 (41%).
Самым ранним симптомом полипа прямой кишки у детей является выделение крови при дефекации, сначала редко, а в дальнейшем выделение крови становится постоянным, в виде алых капель или полосок на оформленных каловых массах. Кровь обычно выделяется сразу после дефекации или с последним кусочком кала.
Иногда на фоне полного здоровья появляется обильное кровотечение, которое заметно ухудшает общее состояние ребенка и приводит к анемии. Такое обильное кровотечение иногда связано не с изъязвлением полипа, а с разрывом или отрывом его. При отрыве полипа кровотечение может быть кратковременным, а при разрыве длительным, требующим хирургического вмешательства. Когда полип становится крупным, с испражнениями появляются выделения слизи. При наличии катарального воспаления слизистой оболочки при полипозе из прямой кишки может выделяться большое количество слизи, а при сопутствующем проктите появляются тенезмы и возможны гнойные выделения. Воспалительные явления могут исчезнуть при проведении профилактического курса лечения дизентерии. Выделение слизи и гноя прекращается, но примесь крови в кале остается постоянно, и это должно обратить на себя внимание педиатра и послужить основанием для направления ребенка к хирургу.
По мере развития патологического процесса к кровотечениям и выделению слизи присоединяются боли и ложные позывы к дефекации, особенно когда крупный полип сидит на длинной ножке. Отмечается нарушение функции кишечника, частый жидкий стул или
чередование запоров и поносов, боли внизу живота и в области заднего прохода. Дети до 8—10 лет часто не могут указать место локализации боли. Иногда наблюдается выпадение полипа через задний проход. Чаще выпадают крупные полипы, это повторяется при каждом акте дефекации и требует вправления полипа рукой. Иногда полип самопроизвольно вправляется в прямую кишку. При ущемлении полипа он может оторваться, и тогда наступает самоизлечение. По наблюдениям С. И. Удлера (1974), самопроизвольный отрыв полипа произошел у 10 детей из 239. Необходимо отметить, что дети, длительно болеющие полипами, часто бывают раздражительны, плаксивы, плохо спят и быстро утомляются. Полипы прямой кишки у детей чаще бывают одиночными, так Э. Ф. Коррель наблюдал одиночные полипы у 263 детей, а локализованный полипоз — у 39 (от 2 до 10 полипов), диффузный полипоз — у 2 детей. По локализации 90% полипов располагались на протяжении первых 10 см от ануса и особенно часто на переходной складке и в верхнеампулярной части (185 больных). В нижнеампулярной части полипы были у 66 детей, у 12—в сигмовидной кишке, у 16—в прямой и сигмовидной кишке. Располагаются полипы обычно на задней или на боковых стенках прямой кишки.
