Сбой в работе кишечника — серьезная проблема. Нарушение перистальтики часто является симптомом другой болезни, но может возникать и самостоятельно. К счастью, есть несколько способов улучшить мышечный тонус кишечника. Но для начала разберемся в процессе, называемом перистальтика.
Что такое перистальтика кишечника.
Перистальтикой принято называть волнообразное сокращение стенок кишечника (тонкого и толстого), которое приводит к передвижению пищи, химуса или кала в одном направлении. Перистальтика – рефлекторный акт, в котором задействованы мышечные волокна кишечника. Их согласованное движение, контролируемое нервной системой, создает сократительную волну. Частота образования таких волн в разных отделах кишечника различна. Перистальтика возникает в том числе и в межпищеварительный период.
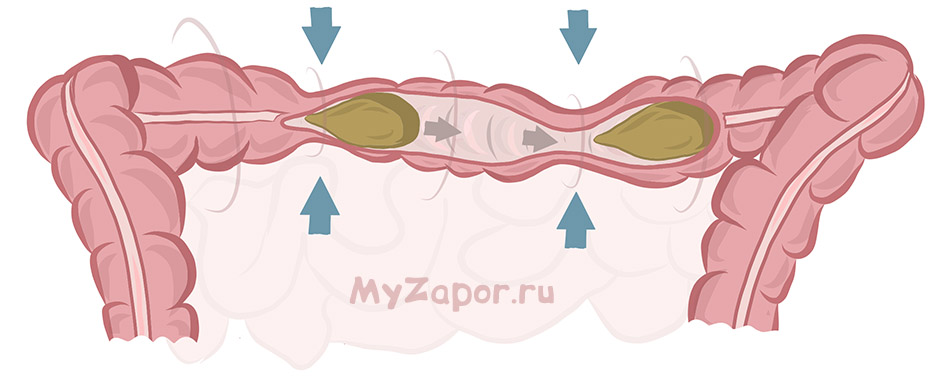
Нормальная перистальтика
Скорость сокращения мышц тонкого кишечника отличается от таковой в толстом кишечнике. В зависимости от ситуации пищевая кашица может перемещаться со скоростью сокращения стенок тонкого кишечника от 8 до 10 раз в минуту. В толстом кишечнике, где формируются каловые массы, скорость сокращения меньше и составляет от 3 до 4 раз в минуту. Патологические изменения, приводящие к ускорению или замедлению сокращений, приводят к проблемам с дефекацией (диарее или запору).
Что приводит к нарушению перистальтики
Существует очень много причин (от незначительных до серьезных), приводящих к нарушению моторики:
- изменение в режиме питания и нарушение водного баланса;
- постоянные стрессы;
- вредные привычки;
- побочные эффекты некоторых лекарственных средств;
- кишечная инфекция;
- перенесенные операции на органах ЖКТ;
- глистные инвазии;
- беременность;
- онкологические заболевания кишечника и др.
Как правило, нарушение перистальтики в виде диареи или запора, является всего лишь симптомом какого-либо заболевания. «Синдром раздраженного кишечника» — пример нарушения нервной и гуморальной регуляции. При нем под воздействием отрицательных эмоций изменяется двигательная и всасывательная функция кишечника, что сопровождается то запором, то поносом.
Продолжительная диарея – не бесследное для здоровья состояние, которое влечет за собой потерю электролитов, жидкости, приводит к нарушению минерального баланса в организме и способствует обезвоживанию.
Атония кишечника или ослабление перистальтики
Атония в переводе с латинского означает отсутствие тонуса. Атония кишечника связана с потерей мышечного тонуса, в результате чего наблюдается чрезмерное расслабление кишечника, приводящее к запорам. Часто причиной потери тонуса является погрешности в употреблении пищи с недостаточным содержанием клетчатки. Кроме того, различают психогенные, эндокринные, токсические причины атонии и запоров.
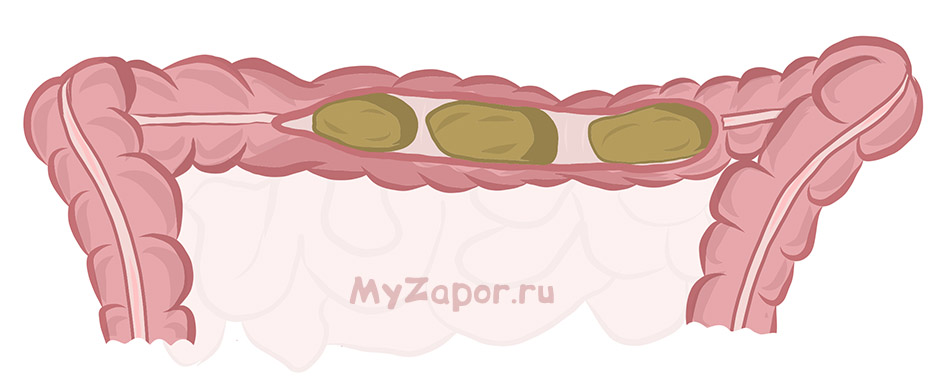
Об атонии кишечника идет речь, если человек не опорожнял кишечник более 2 суток. К очевидным симптомам запора относятся:
- боль в животе;
- вздутие, метеоризм;
- общее дискомфортное состояние;
- нарушение аппетита.
Бесследно задержка стула не проходит: образуются каловые камни, размножается патогенная микрофлора. Вредные вещества попадают в кровяное русло, отравляя организм. На фоне запора воспаляется слизистая оболочка кишечника, нарушается биоциноз полезных микроорганизмов, что предрасполагает к развитию онкологического заболевания кишечника.
Спазм толстого кишечника
Значение слово «спазм» в переводе с греческого языка означает судорога. В действительности этот патологический процесс, сопровождаемый продолжительным сжатием мышечной ткани кишечника, называется коликой.
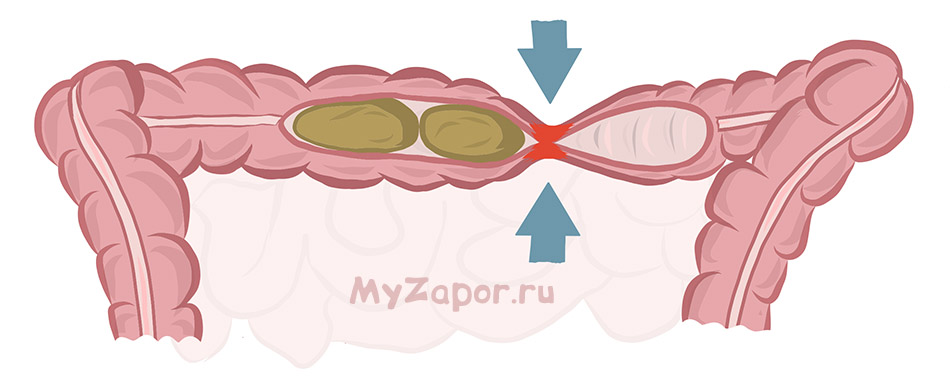
Приводить к спазму могут: яды, паразиты, некоторые медикаменты, бактерии и др. К характерным симптомам подобной патологии относятся:
- боль, локализованная около пупка;
- запор или диарея;
- метеоризм;
- тошнота иногда рвота.
Если причины спазма тромбоз брыжеечных сосудов или кишечная непроходимость, то вышеперечисленные симптомы проявляются очень быстро. При этом боль имеет разлитой характер, передняя брюшная стенка резко напряжена. Опасным считается состояние, если на фоне признаков спазма проходит боль, что свидетельствует о возможном некрозе кишечника.
Как улучшить перистальтику
Если нет серьезных изменений со стороны здоровья кишечника, то улучшить его перистальтику можно с помощью пищевых продуктов, содержащих клетчатку. Особо много ее содержится в свежих фруктах и овощах. В ежедневный рацион должны входить: яблоки, помидоры, капуста и др. Из сухофруктов полезны курага, чернослив. В день необходимо выпивать не менее 1,5 литра воды. Поддержать микрофлору помогут кисломолочные продукты.
К другим мероприятиям по профилактике запоров относятся:
- специальные гимнастические упражнения, ходьба;
- здоровый образ жизни, а также режим дня;
- использование средств народной медицины, стимулирующих кишечник.
Ухудшение перистальтики – серьезная проблема, приводящая к застою каловых масс и самоотравлению организма. Не стоит затягивать с посещением специалиста при обнаружении данного симптома и заниматься самолечением. Вышеперечисленные рекомендации являются лишь хорошим дополнением к врачебным назначениям.
В первые месяцы жизни малыши часто страдают от колик, повышенного газообразования, частых срыгиваний и запоров. Облегчить состояние крохи помогут простые действия.

1 Кормим правильно

В первую очередь необходимо исключить попадание лишнего воздуха в организм малыша. Следите за тем, чтобы он правильно брал грудь. Ротик должен плотно обхватывать весь сосок и околососковый кружок, носовые проходы остаются открытыми, лобик и подбородок прижимаются к молочной железе. Если вы кормите малыша из бутылочки, держите ее под углом в 45°. Во время приготовления смеси не встряхивайте бутылочку слишком сильно.
2 Соблюдаем диету
Правильный рацион кормящей матери сказывается на том, какие питательные элементы и вещества попадают в организм крохи. В вашем меню обязательно должны быть кисломолочные продукты, приготовленные на пару овощи, сухофрукты, отруби. Для профилактики запоров у малыша маме следует выпивать в день по два литра жидкости. А вот продукты, способные повысить газообразование, следует исключить. Это жирные, жареные и острые блюда, копчености, колбасные изделия, консервы, бобовые, лук, выпечка, мед, шоколад, кофе и крепкий чай.
3 Помогаем срыгивать
После каждого кормления малыша нужно держать на руках «столбиком» примерно десять минут. Это поможет ему срыгнуть лишний воздух и остатки пищи.
4 Укрепляем мышцы

Лучший способ наладить перистальтику кишечника – ежедневно выкладывать малыша на животик. Делать это нужно на ровной и твердой поверхности. Упражнения можно начинать, как только у ребенка заживет пупочная ранка. Только не выкладывайте младенца на живот, если он недавно поел. Тогда малыш может резко срыгнуть и поперхнуться.
5 Делаем гимнастику
Работе кишечника помогут простые упражнения. Для этого положите малыша на спинку и прижмите обе его ноги к животу. Затем выпрямите и снова согните. Повторите движения несколько раз. В течение дня сделайте несколько «подходов». Особенно часто такую гимнастику стоит делать, если ребенок страдает от метеоризма.
6 Не забываем про массаж
Ежедневно массируйте животик крохи. Для этого положите малыша на спину и проведите несколько раз ладонью вокруг его пупка. Движения должны быть плавными, без надавливаний. Так вы простимулируете сокращения стенок кишечника (перистальтику), пузырьки газа станут передвигаться к прямой кишке и выходить наружу.
7 Помогаем расслабиться

Теплые компрессы из проглаженных утюгом пеленок и теплые ванночки перед сном помогут малышу расслабить мышцы. Давление на стенки кишечника ослабнет, болевые ощущения отступят. С этой же целью кладите малыша животиком на свой живот. Соприкосновения с теплой кожей матери успокоят ребенка. Маме также нужно сохранять спокойствие. Дети чувствительны к эмоциональному состоянию родителей. Если вы нервничаете, ваш ребенок тоже будет переживать.
8 Даем натуральные капли от колик
Эффективность предыдущих методов возрастет, если вы начнете поить малыша каплями от колик «Коли Крокодил»*. Это диетическое питание состоит из природных ингредиентов и применяется для профилактики нарушений деятельности ЖКТ. Капли мягко действуют на организм малыша, улучшая перистальтику кишечника, снимая спазмы, способствуя расщеплению и выделению газов, нормализуя пищеварение.
Важно! К четырем месяцам кишечник малыша сформируется окончательно, и все «новорожденные» проблемы останутся позади. Однако до этого возраста сбои в работе пищеварительного тракта у младенца могут начаться в любой момент. Поэтому к профилактическим мерам следует приступать заранее.

Каждой маме знакома ситуация, когда ребёнок в течение нескольких дней не может сходить в туалет или кричит, краснеет, тужится, хочет и не может опорожнить кишечник. Запор опасен, к примеру, тем, что в кровь всасываются продукты гниения, и происходит интоксикация всего организма. У крохи нарушается сон, снижается аппетит, он становится плаксивым и раздражительным.
Частота стула
Первые два дня жизни малыш выделяет всё то, что накопилось у него в кишечнике перед рождением — меконий, массу тёмно-оливкового цвета. На третий день у ребёнка выходит «переходный» кал — полужидкий, зеленовато-коричневый. На пятый день устанавливается обычный младенческий стул.
ВОЗ установила определённые нормы частоты стула: малыш, который находится на грудном вскармливании, первые полгода жизни должен испражняться после каждого кормления. После шести месяцев — один-два раза в сутки, а после года — один раз в сутки. Если ребёнок питается искусственными смесями и имеет стул два-три раза в сутки в первое полугодие жизни – это тоже считается нормой.
Однако эти показатели – среднестатистические, усреднённые. А в Америке или Европе совершенно другие нормы. В каждом конкретном случае частота стула может варьироваться, главное — обращать внимание, как при этом чувствует себя ребёнок.
Экспертное мнение:
Сергей Корж, педиатр, врач высшей категории: Понятие нормы – вещь относительная. Например, в Европейских и Американских странах стул у грудничка 3 раза в месяц может не вызывать тревоги, если ребёнок не беспокоен и нормально развивается. В России же принято рекомендовать обращение к врачу, если нет стула в течение 2 суток. Российская медицина имеет профилактическое направление, в отличие от западной, где отдают предпочтение лечению более серьёзных заболеваний.
Консистенция кала
У ребёнка от 0 до 6 месяцев нормальная консистенция кала – кашицеобразная, желтоватого цвета, без комочков и слизи. После шестимесячного рубежа кал малыша постепенно приобретает форму колбаски и становится коричневым. Обратить внимание на стул ребёнка нужно в том случае, если его кал выходит в форме шариков («овечий»). Это говорит о том, что у крохи слабая моторика кишечника, кал пересыхает ещё до того, как выводится из организма, а это тоже признак запора.
Почему у ребёнка возникают проблемы со стулом?
То, в каких условиях проходят роды, и то, как малыш проводит первые часы своей новой жизни, сказывается на его дальнейшем самочувствии. Ребёнок появляется на свет стерильным. Его кишечник ещё не заселен никакими бактериями. С первыми глотками молока к нему в организм поступают и первые микроорганизмы. Начинается процесс формирования микрофлоры кишечника. Самое полезное для новорожденного – лечь на маму, взять её грудь и высосать несколько капель молозива.
От того, какими бактериями будет засеян кишечник малыша, зависит и то, как хорошо он будет ходить в туалет. Если полезных бактерий меньше, чем патогенных, развивается дисбактериоз кишечника, нарушается его микрофлора. Это состояние не считается болезнью, но оно вызывает многие неприятные вещи: колики, срыгивания, вздутие живота, в некоторых случаях запор.
- Наркоз во время родов, применение мамой антибиотиков, позднее прикладывание к груди – могут стать причиной дисбактериоза у младенцев.
- Если роды проходили с осложнениями, например, с обвитием пуповиной, гипоксией (кислородным голоданием головного мозга) у ребёнка могут возникнуть проблемы, связанные с нервной системой. Нарушается моторика кишечника, а это очень часто становится причиной запора.
Малыш растёт, формируется его пищеварительная система. Молоко или смесь постепенно вытесняется «взрослой» пищей. Сначала вводится прикорм, затем ребёнок переводится на общий стол. На втором году жизни происходит переход с мягкой пищи на твёрдую. Запоры – частая проблема именно этого переходного периода, так как пищеварительная система крохи только созревает и адаптируется к новой еде.
Экспертное мнение:
Сергей Корж, педиатр, врач высшей категории: «Методы физиотерапевтического воздействия способствуют не медикаментозной стимуляции моторики кишки как на прямую, так и опосредованно, воздействуют на желчные протоки. Нормальный отток желчи способствует улучшению моторики кишечника, так как выделение желчи стимулирует кишку к сокращению, возникновению волн перистальтики, что восстанавливает пассаж содержимого кишки и приводит к нормальному стулу».
Как помочь ребёнку опорожнить кишечник
Если ребёнка мучают запоры, первым делом нужно обратиться к врачу и провести обследование, в частности, сделать УЗИ толстой кишки и проконсультироваться у хирурга, чтобы исключить аномалии развития органов пищеварения. Если проблема не связана со строением кишечника или других важных органов, врач назначит соответствующее лечение.
- Для того чтобы очистить кишечник, младенцам ставят микроклизму со слабительным содержимым. Делать это нужно чистыми руками, предварительно подстелив под малыша клеёнку. Процесс будет не так неприятен малышу, если наконечник клизмы и задний проход ребёнка немного смазать детским кремом. В течение 15 минут после введения микроклизмы, кроха освобождается от кала. Микроклизму не нужно использовать ежедневно, иначе кишечник отучится работать самостоятельно. Этот способ подходит даже для новорожденных, но может вызывать болезненные ощущения у ребёнка, малыш может забеспокоиться или заплакать. Сделайте ему лёгкий массаж животика, а после успешного результата хорошо протрите попку крохи, чтобы нежную кожу ничто не раздражало.
- Для устранения запора назначают специальные слабительные свечи, вводятся они ректально (в задний проход). Причём, если свечка кажется вам чересчур объёмной, можете её аккуратно разрезать на две или четыре части и вставить ребёнку только одну из них. Суппозитории нужно хранить в холодильнике, так как при комнатной температуре они начинают подтаивать. Результат после введения свечки будет проявляться по мере её растворения.
- Если грудничок не какает, с 3,5 месяцев можно «подкислить» его питание – давать ребёнку фруктовые соки. Если малыш находится на искусственном вскармливании, кроме сока, можно добавить кисломолочную смесь, для нормализации пищеварения и улучшения микрофлоры – бифидобактерии.
- Хорошие помощники при запорах — пробиотики и пребиотики. Пробиотики – это микроорганизмы, «полезные» бактерии, которые помогают восстановить нормальную микрофлору кишечника и воздействовать на патогенные бактерии. Это лактобактерии, бифидобактерии, молочнокислый стрептококк, дрожжевые грибки, они содержатся в продуктах питания (молочнокислых), в лекарственных препаратах и специальных биологически активных добавках. Пребиотки – вещества, химические органические соединения, которые стимулируют рост благоприятной микрофлоры кишечника. Пробиотики и пребиотики используют для комплексной терапии по назначению педиатра.
- Малышу до года, находящемуся на искусственном вскармливании, будут полезны смеси с содержанием клейковины рожкового дерева. Этот компонент известен тем, что разбухает в кишечнике и стимулирует его изнутри. После года можно употреблять отруби — это грубая клетчатка, которая также хорошо стимулирует кишечник. Из отрубей можно делать отвар или добавлять их в детское меню. Для отвара чайную ложку отрубей заливают кипятком (полстакана) и варят 10-15 минут. Затем жидкость остужают и дают ребёнку в три приёма в течение суток.
- При запорах рекомендуется установить «питьевой режим»: много и часто пить чистую воду.
- После того, как ребёнку исполнится год, врачи могут назначить слабительные препараты. Кроме слабительных препаратов, в зависимости от показаний, педиатр назначает физиотерапевтические процедуры – электрофорез, магнитотерапию на желчный пузырь, синосумодулярные токи или др. Методы физиотерапевтического воздействия способствуют не медикаментозной стимуляции моторики кишки как на прямую, так и опосредованно, воздействуют на желчные протоки. Нормальный отток желчи способствует улучшению моторики кишечника, так как выделение желчи стимулирует кишку к сокращению, возникновению волн перистальтики, что восстанавливает пассаж содержимого кишки и приводит к нормальному стулу.
- Хорошо воздействуют на нервно-мышечную регуляцию витамины группы В. С 2 лет можно использовать препараты, улучшающие работу нервной системы (активизирующие моторику кишечника) – желчегонные, энергетики, пребиотики, минеральную воду с газами слабительного эффекта.
- Начиная с 2 лет, ребёнку с нарушением работы кишечника назначается базисная диета № 3. Цель диеты – активизировать моторику кишечника, нормализовать его функции и обменные процессы в организме. Еда не измельчается, готовится на пару, запекается или варится. Овощи и фрукты малышу дают сырыми. Исключаются продукты, которые вызывают гниение и брожение. Полное описание диеты есть на специальных сайтах.
- Полезна физическая активность. С самого раннего возраста можно делать ребёнку общий массаж живота, лёгкую гимнастику и заниматься плаванием. Причём плавать в бассейне можно уже после того как заживёт пуповина. Водная среда хорошо знакома новорожденному – ведь он 9 месяцев «плавал» у мамы в животике. Физическая активность хорошо воздействует на весь организм малыша и стимулирует работу кишечника.
