
Дорогие читатели, сегодня мы продолжаем с вами разговор в рубрике Желчный пузырь. Статей на эту тему на блоге немало. Все началось с того, что я поделилась своим опытом, тоже живу без желчного пузыря уже почти 20 лет. А дальше пошли вопросы от читателей. Их так много было, что я попросила врача Евгения Снегиря мне помочь и комментировать на блоге, отвечать на ваши вопросы и дальше поговорить на темы, которые вас беспокоят. Сегодня разговор будет о последствиях удаления желчного пузыря. Передаю слово Евгению Снегирю, врачу с большим опытом работы.
Наиболее часто операция по удалению желчного пузыря приводит к полному выздоровлению больного. Соблюдение диетотерапии в течение первого года после операции позволяет надёжно адаптировать систему пищеварения к изменившимся условиям функционирования, и человек в дальнейшем начинает жить полноценной здоровой жизнью. Однако из любого правила существуют и свои исключения. В послеоперационном периоде в силу ряда причин возможно появление неприятных симптомов, последствий удаления желчного пузыря.
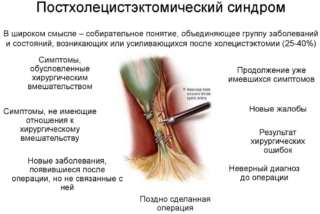
Последствия удаления желчного пузыря. Постхолецистэктомический синдром
Все последствия удаления желчного пузыря объедены в один термин – постхолецистэктомический синдром. Поговорим об этом подробнее. Дадим определение.
Постхолецистэктомический синдром представляет собой группу заболеваний, связанных прямо или косвенно с операцией по удалению желчного пузыря, а так же заболевания, прогрессирующие в результате проведённой операции. Попробуем вместе разобраться в данной проблеме.

Итак, выполнена операция, и больной со светлыми мыслями ожидает прекращения мучивших его до этого симптомов. Однако через некоторое время после операции состояние вновь ухудшается: появляются боли в животе, расстройство стула, вздутие живота, общая слабость, может беспокоить тошнота или рвота, иногда даже вновь возникает желтуха. Часто пациенты жалуются на горечь во рту после удаления желчного пузыря. Больной человек обращается с закономерным вопросом к врачу: «Как же так? Я пришел на операцию, чтобы избавиться от беспокоивших меня проблем, операцию сделали, вырезали желчный пузырь, последствия меня не радуют, проблемы не ушли, у меня вновь та же самая история. Почему же всё так?»
Вопросы все эти понятные и правомочные. Врач своими действиями должен помогать, а не вредить. Однако не всё в его власти. Статистический анализ возникающих после операций проблем показывает, что симптомы, непосредственно связанные с отсутствием в организме основной функции желчного пузыря (резервирование желчи), беспокоят лишь небольшое количество больных.
В основном люди жалуются на проблемы, возникающие в связи с заболеваниями гепатодуоденопанкреатической зоны, т.е. заболевания печени, поджелудочной железы и двенадцатиперстной кишки. Поэтому применяющийся в данное время термин «постхолецистэктомический синдром» многими клиницистами подвергается жёсткой критике, как не отражающий причины и сути страдания больных. Но термин сложился исторически, и все им пользуются для удобства профессионального общения.
Так вот, в наши дни под термином «постхолецистэктомический синдром» в зависимости от клиницистов, употребляющих это понятие, могут объединяться следующие послеоперационные проблемы:
- все патологические изменения, возникающие в организме после удаления желчного пузыря;
- рецидивы печёночной колики вследствие неполноценно произведённой операции, так называемый истинный постхолецистэктомический синдром. При этом в отдельную группу выделяются осложнения, обусловленные ошибками, допущенными во время холецистэктомии и связанные с поражением желчных путей: оставшиеся камни общего желчного и пузырного протоков, посттравматическая рубцовая стриктура общего желчного протока, оставшаяся часть желчного пузыря, патологически изменённая культя пузырного протока, камень пузырного протока, длинный пузырный проток, невринома области рубца и гранулёма инородного тела;
- жалобы больных, связанные с заболеваниями, не распознанными до операции, возникшие в связи с неполноценным обследованием больного, повторным образованием камней.
Постхолецистэктомический синдром. Причины
Поражение внепечёночных желчных путей
По мнению ряда исследователей удаление желчного пузыря приводит к увеличению объёма общего желчного протока. Они выяснили, что при неудалённом желчном пузыре объём общего желчного протока достигает 1,5 мл, через 10 дней после операции он уже равен 3 мл, а через год после операции может достигать целых 15 мл. Увеличение объёма холедоха связано с необходимостью резервирования желчи в отсутствии желчного пузыря.
1. К появлению беспокоящих симптомов могут приводить стриктуры холедоха, которые могут развиваться вследствие травматизации общего желчного протока во время операции или необходимого дренирования в послеоперационном периоде. Клиническими проявлениями подобных проблем будут желтуха и рецидивирующее воспаление желчных путей (холангит). Если просвет общего желчного протока (холедоха) обтурирован не полностью, то тогда на первый план выйдут симптомы застоя желчи (холестаза).
2. Другой причиной сохранения болей после операции могут быть камни в желчных протоках. При этом различают истинное камнеобразование, когда камни после операции образуются вновь, и ложное, когда камни в желчных протоках не были распознаны в ходе операции и просто остались там.
Считается, что наиболее часто встречается ложное (резидуальное) камнеобразование, а вот вновь камни в желчных протоках могут образовываться только при явлениях выраженного застоя в них желчи, связанного с образованием рубцовых изменений в терминальной (конечной) части общего желчного протока. Если проходимость желчных протоков не нарушена, то риск повторного образования камней крайне низок.
3. Причиной развития болей может быть и длинная культя пузырного протока. Её увеличение, как правило, является следствием рубцовых изменений конечной (терминальной) части холедоха. Возникает нарушение оттока желчи и желчная гипертензия, приводящие к удлинению культи. На дне культи могут образовываться невриномы, камни, она может инфицироваться.
4. Редкой причиной болей является киста холедоха. Наиболее часто встречается аневризматическое расширение стенок общего желчного протока, иногда киста может исходить из боковой стенки общего желчного протока в виде дивертикула.
5. Одним из серьёзных осложнений холецистэктомии является холангит – воспаление желчных протоков. Воспаление возникает в связи с восходящим распространением инфекции, которому способствуют явления застоя желчи (холестаза), в связи с нарушением оттока желчи по протокам. Наиболее часто к этой проблеме приводит уже рассмотренный нами стеноз терминального отдела общего желчного протока, множественные камни внепечёночных протоков.

Дисфункция сфинктера Одди
Сфинктер Одди представляет собой гладкую мышцу, расположенную в большом дуоденальном (фатеровом) сосочке, расположенным на внутренней поверхности нисходящей части двенадцатипёрстной кишки. На большом дуоденальном сосочке открываются общий желчный проток и главный проток поджелудочной железы (главный панкреатический проток).
Нарушение работы сфинктера Одди приводят к изменениям в большом дуоденальном сосочке, тем самым нарушается деятельность поджелудочной железы, возникают холангиты или механическая желтуха.
Большинство исследований подтверждают тот факт, что после удаления желчного пузыря временно усиливается тонус сфинктера Одди. Это связано с внезапным устранением рефлекторного влияния желчного пузыря на сфинктер. Такая вот история.
Заболевания печени
Доказано, что холецистэктомия приводит к снижению дистрофических явлений в печени и заметно уменьшает синдром холестаза (застоя желчи) у половины прооперированных больных через 2 года после операции. В первые полгода послеоперационного периода, наоборот, может наблюдаться усиление застоя желчи во внепечёночных желчных протоках, это происходит, как мы уже поняли, за счёт усиления тонуса сфинктера Одди.
Причиной недомогания в послеоперационном периоде может быть сопутствующая тяжёлая дистрофия печени – жировой гепатоз, который выявляется у 42% больных перенесших операцию.
Нарушения пассажа желчи
Вполне понятно, что отсутствие желчного пузыря лишает организм резервуара для сбора желчи. В желчном пузыре желчь концентрировалась в межпищеварительный период и выделялась в двенадцатипёрстную кишку по мере поступления пищи в желудок. После удаления желчного пузыря подобный физиологический механизм пассажа желчи нарушается. При этом по-прежнему сохраняются и нарушения физико-химического состава желчи, приводящие к её повышенной литогенности (способности к камнеобразованию).
Бесконтрольное поступление желчи в кишечник при изменении её физико-химических свойств нарушает всасывание и переваривание липидов, уменьшает способность содержимого двенадцатипёрстной кишки к лизису бактерий, подавляет рост и развитие нормальной микрофлоры кишечника. Повышается бактериальная обсемененность двенадцатипёрстной кишки, что приводит к нарушению метаболизма желчных кислот, приводящее к повреждению продуктами их распада слизистой тонкой и толстой кишки – именно таков механизм развития дуоденита, рефлюкс-гастрита, энтерита и колита.
Заболевания поджелудочной железы
Желчнокаменная болезнь может приводить и к заболеваниям поджелудочной железы.
Статистически доказано, что у 60% больных удаление желчного пузыря приводит к нормализации её функции. Так, к 6 месяцу после операции восстанавливается нормальная секреция трипсина (фермента поджелудочной железы), а через 2 года нормализуются показатели амилазы крови.
Однако длительное и тяжелое течение ЖКБ может приводить к необратимым изменениям в поджелудочной железе, которые уже нельзя будет исправить только лишь одним удалением поражённого желчного пузыря.
Постхолецистэктомический синдром. Симптомы. Клиническая картина.
Клиническая картина как раз и определяется причинными факторами, вызвавшими постхолецистэктомический синдром.
1. Пациенты жалуются на боли в правом подреберье и в верхней половине живота (эпигастрии). Боли могут иррадиировать (отдавать) в спину, правую лопатку. Боль в основном связана с повышением давления в желчевыводящей системе, возникающем при нарушении пассажа желчи по желчным протокам.
2. Может развиться желтуха.
4. Диспепсические явления (нарушения пищеварения): ощущение горечи во рту, появление тошноты, метеоризма (вздутия живота), неустойчивого стула, запоров, поносов.
Как происходит диагностика постхолецистэктомического синдрома?
При появлении после операции выше описанных жалоб доктор может назначить следующие виды исследований.
1. Лабораторные исследования
Биохимический анализ крови: определение уровня билирубина, щелочной фосфатазы, гаммаглутамилтрансферазы, АСТ, АЛТ, липазы и амилазы. Наиболее информативно выполнять биохимический анализ крови во время болевого приступа или не позднее, чем через 6 часов после его окончания. Так, при дисфункции сфинктера Одди будет отмечаться двукратное повышение уровня печёночных или панкреатических ферментов в указанный промежуток времени.
2. Инструментальные исследования
УЗИ брюшной полости, магнитно-резонансная холангиография, эндоскопическое ультразвуковое исследование. «Золотым стандартом» диагностики постхолецистэктомического синдрома является эндоскопическая ретроградная холангиопанкреатография и манометрия сфинктера Одди.
Постхолецистэктомический синдром. Лечение.
Итак, диагноз поставлен. Что же делать дальше?
А дальше будет необходимо устранить структурные и функциональные изменения внутренних органов, приведшие к развитию синдрома.
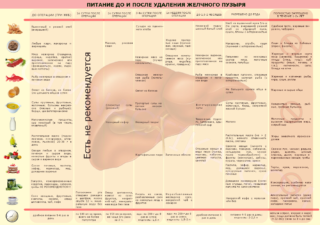
I. Постхолецистэктомический синдром . Диета. Начинаем с диеты. Назначается диета № 5, принципы которой изложены в статье диетическое питание после удаления желчного пузыря.
II. Медикаментозная терапия .
Какие лекарства принимать после удаления желчного пузыря? Сразу же отметим, для того чтобы помочь больному человеку при постхолецистэктомическом синдроме необходим индивидуальный подбор препарата. Сначала назначается одно средство, если данный лекарственный препарат помогает, то очень хорошо. Если же нет, то подбирается другое лекарство.
Основная цель медикаментозной терапии – добиться нормального пассажа (движения) желчи по общему печёночному и общему желчному протокам и панкреатического сока по главному панкреатическому протоку. Это условие практически полностью купирует боли при постхолецистэктомическом синдроме.
Лечение растяжения связок голеностопа Если у вас вдруг случилось растяжение связок голеностопного сустава легкой степени, его лечение можно организовать дома народными средствами. Как в 2-3 раза ускорить выздоровление. http://binogi.ru
Приём каких же лекарств помогает в достижении этой цели?
1. Назначение спазмолитиков
А. Снятие спазма и быстрый обезболивающий эффект можно получить при помощи нитроглицерина. Да, именно нитроглицерина. То лекарство, которое помогает при болях в сердце, хорошо поможет и в данном случае. Однако длительный приём этого препарата не рекомендован: возможны побочные эффекты, выраженное влияние на деятельность сердечно-сосудистой системы. При длительном применении нитроглицерина возможно привыкание к препарату, тогда эффект от его приёма будет незначительным.
2. Антихолинергические препараты (метацин, бускопан).
Данные лекарства также обладают спазмолитическим действием, однако их эффективность при дисфункции сфинктера Одди низкая. Кроме того, они обладают массой неприятных побочных эффектов: может возникать сухость во рту, задержка мочеиспускания, учащение ритма сердца (тахикардия), нарушение зрения.
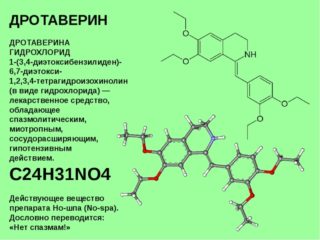
3. Миотропные спазмолитики: дротаверин (но-шпа), мебеверин, бенциклан.
Хорошо снимают спазм сфинктера Одди, однако существует индивидуальная чувствительность к данным лекарствам: кому то они помогают лучше, а кому то хуже. Кроме того, миотропные спазмолитики также не лишены побочных эффектов за счёт своего влияния на сосудистый тонус, мочевыделительную систему, деятельность желудочно-кишечного тракта.
4. Гепабене – комбинированный препарат, обладающий спазмолитическим действием, стимулирует желчеотделение и обладает гепатопротекторными свойствами (защищает клетки печени).
III. Если вышеуказанные препараты не помогают при использовании всех вариантов их сочетания или побочные эффекты от них слишком значительны и заметно ухудшают качество жизни, то в таком случае выполняется оперативное вмешательство – эндоскопическая папиллосфинктеротомия . Выполняется ФГДС, во время этой процедуры в большой дуоденальный сосочек вставляется папиллотом – специальная струна, по которой проходит ток, за счёт чего и происходит бескровное рассечение тканей. В результате процедуры рассекается большой дуоденальный сосочек, тем самым нормализуется поступление желчи и панкреатического сока в двенадцатипёрстную кишку, боли прекращаются. За счёт данной методики удаётся удалить также и оставшиеся камни в общем желчном протоке.
IV. С целью улучшения переваривания жиров, устранения ферментативной недостаточности назначаются ферментные препараты (креон, панцитрат), возможно их сочетание с желчными кислотами (фестал, панзинорм форте). Курс лечения этими средствами длительный, необходимо их применение и с профилактической целью.
V. По показаниям с целью уменьшения болевого синдрома иногда назначаются нестероидные противовоспалительные средства (диклофенак).
VI. Холецистэктомия может приводить к нарушению нормального биоценоза кишечника, снижению роста нормальной микрофлоры и развитию патологической флоры. В такой ситуации проводится деконтаминация кишечника . Вначале назначаются антибактериальные препараты (доксициклин, фуразолидон, метронидазол, интетрикс) короткими курсами по 5-7 дней. После чего больной принимает препараты, содержащие нормальные штаммы кишечной флоры (пробиотики) и средства, улучшающие их рост (пребиотики). К пробиотикам относятся, например, бифидумбактерин, линекс, а к пребиотикам – хилак-форте.
VII. C целью предотвращения повреждающего воздействия желчных кислот на слизистую оболочку кишечника назначаются антациды, содержащие алюминий – маалокс, алмагель.
При наличии эрозивно-язвенных поражений желудочно-кишечного тракта показано назначение антисекреторных препаратов , наиболее эффективны ингибиторы протонной помпы (омез, нексиум, париет).
VIII. Очень часто в связи с нарушением пищеварения больных беспокоит вздутие живота (метеоризм). В таких ситуациях помогает назначение пеногасителей (симетикон, комбинированных препаратов содержащих панкреатин и диметикон).

IX. Диспансерное наблюдение у врача .
При развитии постхолецистэктомического синдрома больные должны находиться в течение 6 месяцев под наблюдением врача. Санаторно-курортное лечение можно проводить через 6 месяцев после операции.
ИТАК, мы поняли, что последствия удаления желчного пузыря обусловлены предшествующим длительным течением желчнокаменной болезни с формированием функциональных и органических изменений в анатомически и функционально связанных между собой органах (печень, поджелудочная железа, желудок, тонкий кишечник).
Определённый вклад в развитие постхолецистэктомического синдрома вносят технические трудности и осложнения во время операции по удалению желчного пузыря. Но всё поправимо. Вначале назначается комплексное медикаментозное лечение, если оно не помогает, то тогда выполняется малоинвазивное оперативное вмешательство.
Автор статьи врач Евгений Снегирь, врач, автор сайта Лекарство для души .
Я благодарю Евгения за информацию. И сейчас хочу поделиться своими мыслями. Какие последствия после удаления желчного пузыря были у меня.
Удаление желчного пузыря. Последствия. Отзывы
Операцию по удалению желчного пузыря мне делали лапароскопическим методом. В первые дни после операции наблюдалась слабость, были незначительные боли в правом боку, там, где были сами проколы. При чихании, кашле боли могли усиливаться. Но состояние быстро нормализовалась. Я придерживалась диеты. И всем советую в первый год, полтора года придерживаться диеты №5 А затем меню можно расширять. Но всегда смотреть на свое самочувствие. Некоторые продукты до сих пор у меня вызывают вздутие живота, иногда появляется горечь во рту, тошнота. Но как только пересмотрю свое питание (знаю уже продукты, которые могут вызывать такое состояние), как картина нормализуется. Прошло уже 20 лет. Живу и радуюсь жизни. Очень важно также мыслить позитивно, настраивать себя, что все будет хорошо. Активно занимаюсь спортом, хожу на танцы — словом, обычный человек, никаких последствий после операции желчного пузыря я не ощущаю.
Отзыв читателя моего блога
После операции по удалению желчного пузыря я очень плохо чувствовала. Болел бок, кушать ничего не могла, билирубин был 75/10/65. Пришлось искать в интернете ответы на вопросы, которые меня мучили. Найдя доктора Евгения через блог Ирины Зайцевой, я начала получать консультации, благодаря которым у меня спустя 5 месяцев билирубин 15,7 стал. Кушать я начала в пределах разумного, но ассортимент расширяю. Исключаю три «Ж»: жирное, желтки, жаренное, как советовал доктор Евгений Снегирь. Даже то, что есть такой доктор, который поддержит, подскажет, посоветует — это очень удобно, ведь к врачу попасть надо время и не всегда примут. А вот ЕВГЕНИЙ ни одно мое обращение не оставил без ответа.
Новикова Лидия. Воронеж. Мне 61 год. Пенсионерка.
Приглашаю также почитать мои статьи на блоге по этой теме. Там вы найдете много полезной информации и отзывы людей, которые перенесли операцию по удалению желчного пузыря.

Желчный пузырь: строение, функции и последствия его удаления
Этот орган является резервуаром для накопления важного элемента пищеварительного процесса – желчи. Она необходима для расщепления жиров в кишечнике, активации ферментов, стимуляции перистальтики, обеззараживания и выведения токсичных продуктов печёночного метаболизма. Кроме того, желчь, попадая в 12-перстную кишку, нейтрализует пепсин и меняет кислотность поступающего из желудка содержимого.





 Образуется это секрет в печени, поступает по внутрипечёночным протокам в общий желчный, а затем и в пузырь, где накапливается и повышает концентрацию до очередного приёма пищи.
Образуется это секрет в печени, поступает по внутрипечёночным протокам в общий желчный, а затем и в пузырь, где накапливается и повышает концентрацию до очередного приёма пищи.
Когда содержимое желудка оказывается в двенадцатиперстной кишке, желчь вследствие сокращений пузыря через расслабленный сфинктер Одди изливается в кишечник.
По определённым причинам (воспаления, некроз или камнеобразование) назначается операция по удалению желчного пузыря. В результате секрет печени напрямую поступает в кишечник.
Холецистэктомия существенно облегчает состояние пациента, так как патологии желчного пузыря сопровождаются сильными болями, диспепсией и другими неприятными симптомами, нередко приводя к летальному исходу. Однако после операции знакомые ощущения часто возвращаются, а врач диагностирует холангит – воспаление желчных протоков.
Признаки и причины холангита (видео)






Хронический воспалительный процесс в печёночных протоках может протекать как практически бессимптомно (хроническая форма), так и выраженно, когда речь идёт об обострении. Во втором случае характерными признаками холангита являются:
- общая слабость, приступы тошноты и рвоты;
- лихорадка со значительным повышением температуры, потливостью и ознобом;
- боли справа под рёбрами, отдающие в соответствующую руку;
- спутанность сознания;
- характерное для желтухи изменение цвета склер и кожных покровов;
- снижение артериального давления.
      |
Симптомы могут быть выражены слабо. |
Однако наблюдаются и случаи стремительного развития болезни:
— с общим заражением крови (сепсисом);
— летальным исходом.
Почему же воспаляются желчные протоки? Основная причина – это застой желчи в печени, который может быть обусловлен следующими факторами:
- Закупорка выводящих путей камнями. В процессе удаления пузыря хирург может не заметить мелкие конкременты, а неконцентрированная желчь сама по себе способствует образованию новых камней.
- Формирование рубцовой ткани и, соответственно, стеноз (сужение) просвета протоков. Секрет печени не успевает полностью выделиться, застаивается и вызывает воспаление.
- Сфинктер Одди после операции претерпевает значительные изменения тонуса. При повышении желчь не пропускается в кишечник в полном объёме, вызывая застойные явления.
- Микробные инфекции – частая причина воспалительных процессов. Поскольку желчь частчно утрачивает свои дезинфицирующие свойства, различные возбудители заносятся в протоки из кишечника, провоцируя воспаление. Ослабление тонуса сфинктера также способствует этому процессу.
Острый холангит в зависимости от типа и протекания воспаления процесса подразделяется на несколько видов.
- Самая лёгкая форма – катаральная – характеризуется отёком слизистой оболочки протоков и нередко переходит в хроническую стадию.
- При более тяжёлых дифтерической и гнойной разновидностях протоки покрываются язвами, заполняются гноем, а процесс распространяется на саму печень.
- Некротический холангит – результат попадания на слизистую оболочку протоков пищеварительных ферментов, вызывающих омертвение тканей.
Диагностика и лечение холангита
Врач может поставить верный диагноз уже на стадии осмотра и опроса больного. Совокупность описанных выше симптомов на фоне недавней операции по удалению желчного пузыря – верный признак холангита. Кроме того, назначаются дополнительные инструментальные и лабораторные исследования. Делаются анализы крови, желчи, поражённый орган исследуется с помощью ультразвука и рентгеновского излучения с введением контраста.
Лечить холангит необходимо в условиях стационара, так как может возникнуть экстренная ситуация, требующая хирургического вмешательства. Схема лечения подбирается строго индивидуально на основании результатов обследования и особенностей протекания заболевания. Комплексная терапия холангита направлена на устранение симптомов и причины болезни.
Медикаментозное лечение






Применяется при дисфункции сфинктера Одди и холангите инфекционной природы, когда отсутствуют механические препятствия для оттока секрета печени:
- Антибиотики группы тетрациклинов и сульфаниламидов купируют воспаление. Назначается обычно 10-дневных курс инъекций (внутримышечных или внутривенных).
- Физраствор, гемодез или раствор глюкозы применяются внутривенно для очищения организма от токсинов.
- Застойные явления устраняются желчегонными препаратами – Аллохолом, Холензимом и прочими.
- Болевой синдром и повышение тонуса устраняются спазмолитическими препаратами типа Но-шпы и Дротаверина. При выраженной болезнености применяются анальгетики и нестероидные противовоспалительные средства (Индометацин, Ибупрофен).
- Для улучшения пищеварения используются такие препараты ферментов, как Панкреатин и его производные.
- Если холангит развился на фоне заражения глистами, назначаются противопаразитарные средства.
Для укрепления иммунной системы и ускорения выздоровления дополнительно рекомендуется принимать поливитаминные комплексы.
Физиопроцедуры
Этот вид лечения применяется на стадии выздоровления, когда симптомы острого холангита ослабевают. Хороший эффект обеспечивается при воздействии на поражённую область электрическими импульсами (электрофорез), магнитным полем, микроволновым излучением и переменным током. Показаны также парафиновые и грязевые аппликации, ванны с минеральной водой.
Хирургическое лечение
Если отток желчи нарушен вследствие образования механического препятствия (закупорка камнем или сужение просвета протока из-за рубца), требуется хирургическое вмешательство. Выполняется операция двумя способами:
- Эндоскопическим, когда ткани повреждаются минимально, а риск кровотечений и послеоперационных осложнений минимизируется. Таким образом можно дренировать протоки, удалять конкременты и рубцы. Период восстановления сокращается до нескольких дней.
- Полостная операция применяется при более обширных поражениях. В процессе иссекаются омертвевшие участки тканей протоков и печени.
Во втором случае требуется более длительная реабилитация, возможно развитие осложнений, поэтому полостные операции выполняются только в самом крайнем случае.
Народные методы






Рецепты нетрадиционной медицины могут использоваться в лечении холангита только как дополнение к основному курсу. Кроме того, их применение требует согласования с лечащим врачом.
- Для приготовления целебного настоя полкило овса заливается литром кипящей воды и настаивается около часа. После процеживания напиток принимается трижды в день (по полстакана перед едой).
- Отвар зверобоя готовится из столовой ложки измельчённой травы и стакана воды. Полученная смесь проваривается около 15 минут при слабом кипении и процеживается после остывания. Пить по 50 мл три раза в сутки.
- Полезен также свежевыжатый сок рябины, принимаемые за полчаса до приёма пищи 3 раза в сутки. Разовая доза – четверть стакана.
Перечисленные народные средства облегчают состояние больного за счёт снижения воспаления, улучшения функций печени и пищеварения в целом.
Диета при холангите после удаления желчного пузыря






Правильное питание – один из важнейших профилактических и лечебных методов заболеваний пищеварительной системы. Диета №5 назначается как после удаления самого пузыря, так и при возникновении послеоперационного холангита. В период обострения рекомендуется голодание, а при улучшении состояния больного организуется соответствующий пищевой режим.
Есть нужно понемногу, но не менее 5 раз в сутки. Вся пища готовится исключительно методами отваривания, тушения и запекания, а принимается только в тёплом (не горячем) виде. Энергетическая ценность суточного рациона должна составлять около 3000 ккал, количество углеводов – 500 г, белков и жиров – по 100 г.
Мясо и рыбу можно использовать только нежирных сортов, а супы готовить исключительно на овощном бульоне. Для гарниров подходят макароны, злаки, отварные овощи. Фрукты и ягоды разрешаются только сладкие: как в свежем виде, так и компоты из них.
Из меню исключаются все острые, жирные и особенно жареные блюда. Противопоказаны сдоба, шоколад и кондитерские изделия. Кофе, газировка и спиртные напитки тоже под запретом.
Профилактика
После любого хирургического вмешательства организм испытывает стресс, особенно если удаляются какие-либо органы. Для профилактики осложнений нужно неукоснительно выполнять все врачебные предписания. Как правило, соблюдение диеты, приём назначенных препаратов и здоровый образ жизни помогают избежать холангита и других патологий после удаления желчного пузыря.
Удаление желчного пузыря – серьезный стресс для организма, который не обходится без последствий. Однако болезненные ощущения могут быть как естественными, не требующими медицинской помощи, так и опасными, являющимися последствием других патологий и врачебных нарушений. Для их устранения важно правильно определить причину и назначить соответствующее лечение под контролем врача.
Физиологические причины болей
 Сохранение болезненных ощущений в течение 1-1,5 месяцев после операции – это показатель нормы. Боль может быть локализована под ребрами справа, в зоне шва, а также под лопатками или по всей брюшной полости. Этот симптом связан с использованием углекислого газа, который используется при расширении брюшных стенок. Если операция проводилась открытым методом, швы в области разреза могут болеть долго – до 5-8 недель.
Сохранение болезненных ощущений в течение 1-1,5 месяцев после операции – это показатель нормы. Боль может быть локализована под ребрами справа, в зоне шва, а также под лопатками или по всей брюшной полости. Этот симптом связан с использованием углекислого газа, который используется при расширении брюшных стенок. Если операция проводилась открытым методом, швы в области разреза могут болеть долго – до 5-8 недель.
Постхолецистэктомический синдром
Одна из наиболее распространенных причин боли в животе после удаления желчного пузыря – это синдром, обусловленный изменением функционирования желчевыводящих путей. Чаще всего выступает следствием развития какой-либо болезни после проведенной операции.
Симптомокомплекс может проявиться в течение 3-6 месяцев после процедуры:
- появляются боли в правом подреберье, которые беспокоят пациента регулярно, по 20-60 минут и больше;
- развивается гиповитаминоз из-за плохого всасывания витаминов;
- нарушается стул и усвоение жиров, появляется тошнота и рвота;
- пациента мучает диарея, вздутие, он худеет и испытывает постоянную слабость.
Развивается синдром из-за изменения функций сфинктера Одди, отвечающего за соединение протоков поджелудочной железы и желчного пузыря.
Чрезмерные физические нагрузки после операции
После холецистэктомии пациенту запрещено заниматься спортом, а в течение первых 2 недель нужно соблюдать постельный режим. Чрезмерная подвижность приводит к появлению болей и ухудшает естественные процессы в организме. Через 2 недели после операции можно приступать к рекомендованным лечебным упражнениям.
Такая причина постоянных болей после операции – одна из самых опасных и недооцененных. Пациенты постоянно нарушают требования врачей, ходят по магазинам, носят тяжелые сумки и не хотят выбиваться из режима тренировок, считая, что движение полезно.
Постоянное нарушение диеты
 После операции необходимо соблюдать лечебный стол №5, постоянные его нарушения способны приводить к острому расстройству пищеварения, болям, слабости. Соблюдение правильного питания необходимо для предотвращения проникновения в организм опасных веществ, жиров, вызывающих спазмы и, как следствие, застой желчи.
После операции необходимо соблюдать лечебный стол №5, постоянные его нарушения способны приводить к острому расстройству пищеварения, болям, слабости. Соблюдение правильного питания необходимо для предотвращения проникновения в организм опасных веществ, жиров, вызывающих спазмы и, как следствие, застой желчи.
Категорические запрещен алкоголь не только в процессе реабилитации, но и в дальнейшем питании. Соблюдение диеты также необходимо для восстановления естественного процесса обработки пищи печеночным секретом, который теперь, минуя желчный пузырь, сразу же скапливается в протоках.
Осложнения и врачебные ошибки
Иногда боль в правом боку или в животе появляется через несколько дней после операции, что может указывать на неправильное проведение процедуры или другие ошибочные действия хирурга. К ошибкам при операции по удалению желчного пузыря относятся:
- плохая санитарная обработка места удаленного органа;
- механическое повреждение сосудов, близлежащих органов или желчных ходов;
- недостаточное очищение желчных протоков от камней;
- некачественное наложение швов.
После операции пациент может столкнуться с такими осложнениями, как печеночная недостаточность, воспаление легких, нагноение ран и образование тромбов, а также разлитое воспаление брюшной полости. Эти состояния не связаны с качеством проводимой процедуры, но могут напрямую зависеть от иммунитета и состояния пациента.
Вызывать послеоперационные осложнения могут и повреждения удаляемого органа: спаечные процессы, аномалии развития, инфильтрация. Лишний вес, тяжелая форма патологии и пожилой возраст усложняют восстановление пациента и саму процедуру операции.
Активация хронических болезней после хирургического вмешательства
После операции организм ослабевает, и хронические болезни могут обостряться. Происходит это в течение длительного времени – от 6 до 12 месяцев. Боль в этот период может появиться в результате:
- обострения язвы;
- активации воспаления в селезенке, поджелудочной железе, печени (развитие гепатита);
- формирования камней в желчевыводящих протоках;
- формирования спаечных процессов;
- ухудшения моторики желчевыделительной системы;
- воспаления тонкого кишечника.
Обострение сопутствующих заболеваний наблюдается в 7% случаев после удаления желчного пузыря.
Длительные боли после операции
 Через 1-1,5 года после удаления желчного пузыря в эпигастральной области может появиться устойчивая боль, которая указывает на развитие болезней поджелудочной железы:
Через 1-1,5 года после удаления желчного пузыря в эпигастральной области может появиться устойчивая боль, которая указывает на развитие болезней поджелудочной железы:
- Острый панкреатит. Воспаление тканей органа из-за активации пищеварительных ферментов. Боли очень сильные, способны доводить до шока, при обострении требуется госпитализация. Среди дополнительных признаков: тошнота, обезвоживание, потливость и рвота, не приносящая облегчения. Возможно учащенное сердцебиение, температура, головокружения.
- Хронический панкреатит. Воспаление развивается медленно, происходит замещение соединительных тканей, образуется дефицит инсулина и некоторых ферментов. Выделяют 3 формы: при легкой пациент редко страдает от обострений, при средней наблюдается худоба и выраженные боли, а при тяжелой появляются частые рецидивы и невыносимая боль, возможно формирование диабета.
- Рак поджелудочной железы. Образуется чаще всего у мужчин, причиной считается курение, питание с обилием жиров, диабет и панкреатит. В течение длительного времени рак может протекать без симптомов. Затем появляются сильные боли, желтуха, потемнение мочи, похудение, температура, интоксикация, постоянные нарушения в желудке.
Причины могут отличаться, однако постоянное появление боли после удаления поджелудочной железы требует врачебной диагностики.
Методы диагностики состояния
Для обнаружения причины и назначения лечения болей в правом подреберье после удаления желчного пузыря необходимо:
- Сдать анализы крови, кала и мочи.
- Рассказать врачу обо всех симптомах, предоставить медицинскую карту.
- Пройти УЗИ и эндоскопическую ретроградную манометрию.
На основании этих данных врач сможет поставить диагноз и подобрать лучшие средства терапии.
Способы лечения болезненных ощущений
 При обнаружении камней в протоках назначается повторная операция. Если причиной стало хроническое заболевание, его проводят по индивидуальной методике. Если боли не связаны с патологиями, пациенту можно принимать:
При обнаружении камней в протоках назначается повторная операция. Если причиной стало хроническое заболевание, его проводят по индивидуальной методике. Если боли не связаны с патологиями, пациенту можно принимать:
- спазмолитики на основе дротаверина;
- лекарства с ферментами для пищеварения (Мезим, Фестал);
- антибиотики при нарушении микрофлоры;
- противомикробные средства;
- жаропонижающие вещества при высокой температуре;
- в некоторых случаях требуется инфузорное или внутривенное введение анестетиков.
Обязательное условие – соблюдение лечебной диеты с исключением жирного, жареного, острого, соленого.
Профилактика болей
Для предотвращения неприятных ощущений пациент должен полностью отказаться от алкоголя, курения, в течение 2-4 недель запрещено заниматься спортом. Придерживаться щадящего питания без желчного пузыря нужно до конца жизни. Необходимо заботиться о самочувствии, избегать стрессов и переутомления, а при появлении неприятных симптомов – сразу же обращаться к врачу.
Операция по удалению желчного пузыря – сложная процедура, требующая длительного восстановления. Однако при соблюдении рекомендаций доктора этот период пройдет продуктивно, и пациент сможет вернуться к полноценной жизни.

Иванова Светлана
Врач терапевт второй категории, трансфузиолог, стаж 29 лет
Диагностика и лечение проблем с опорно-двигательный аппаратом (голень) и животом.
- боль и дискомфорт в животе;
- ушибы и травмы голени;
- кашель, боли в груди;
- ОРЗ, ОРВИ;
- пищевое отравление;
- простуда;
- насморк;
- общее недомогание;
- головная боль;
- ломота в суставах;
- повышенная температура.



- Диплом по специальности "Лечебное дело (Лечебно-профилактическое дело)", Чувашский государственный университет им. И.Н. Ульянова, медицинский факультет (1990 г.)
- Интернатура по специальности "Избранные вопросы терапии", Казанская государственная медицинская академия (1996 г.)
Курсы повышения квалификации
- "Вопросы нефрологии для терапевтов", Государственный институт для усовершенствования врачей имени В.И. Ленина (1995 г.)
- "Терапия", Казанская государственная медицинская академия (2001 г.)
- "Трансфузиология", Российская медицинская академия последипломного образования МЗ РФ (2003 г.)
- "Терапия и пульмонология", Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2006 г.)
- "Трансфузиология", Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2007 г.)
- "Трансфузиология", Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2012 г.)
- "Терапия", Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2013 г.)
- "Терапия", Российский университет дружбы народов (2017 г.)
Место работы: клиника МедЦентрСервис на Курской
