Асцит, или брюшная водянка, нередко является следствием другого, более опасного и сложного в лечении заболевания. Тем не менее и сам по себе асцит способен осложнить жизнь больному и привести к печальным последствиям. Современной медициной разработаны достаточно эффективные методы лечения асцита на разных его стадиях. Что нужно знать о первых признаках асцита, ходе его развития и к какому врачу обратиться за помощью?

Асцит как частый спутник опасных заболеваний
Под асцитом в медицине понимают вторичное патологическое состояние, для которого характерно скопление жидкости в брюшной полости. Чаще всего асцит вызывается нарушением регуляции обмена жидкости в организме в результате серьезных патологических состояний.
В здоровом организме в брюшной полости всегда находится немного жидкости, при этом она не скапливается, а всасывается лимфатическими капиллярами. При различных заболеваниях внутренних органов и систем увеличивается скорость образования жидкости и снижается скорость ее всасывания. При развитии асцита жидкости становится все больше, она начинает сдавливать жизненно важные органы. Это способствует усугублению развития основного заболевания и прогрессированию асцита. Кроме этого, поскольку основная часть жидкости скапливается в брюшной полости, происходит значительное уменьшение объема циркулирующей крови. Это приводит к запуску компенсаторных механизмов, задерживающих в организме воду. У больного существенно замедляется скорость образования мочи и ее выделения, при этом количество асцитической жидкости увеличивается.
Накопление жидкости в полости живота обычно сопровождается повышением внутрибрюшного давления, нарушением кровообращения и сердечной деятельности. В некоторых случаях возникают потеря белка и электролитные нарушения, вызывающие сердечную и дыхательную недостаточность, что значительно ухудшает прогноз основного заболевания.
В медицине выделяют три основных стадии развития асцита.
- Транзиторный асцит. На этой стадии в брюшной полости скапливается не более 400 мл жидкости. Выявить заболевание можно только при помощи специальных исследований. Функции органов не нарушены. Снятие симптомов асцита возможно с помощью терапии основного заболевания.
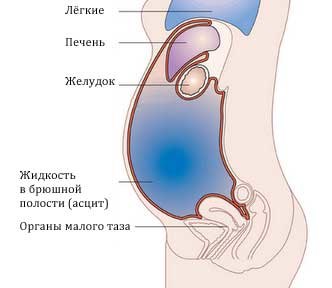
- Умеренный асцит. В брюшной полости на этой стадии скапливается до 4 л жидкости. Наблюдается увеличение живота у пациента. В положении стоя можно заметить выпирание нижней части брюшной стенки. В положении лежа больной нередко жалуется на одышку. Наличие жидкости определяется с помощью перкуссии (простукивания) или симптома флюктуации (колебания противоположной стенки живота при простукивании).
- Напряженный асцит. Количество жидкости на этой стадии может достигать, а в некоторых случаях даже превышать, 10–15 л. Давление в брюшной полости повышается и нарушает нормальную работу жизненно важных органов. Состояние пациента при этом тяжелое, его необходимо срочно госпитализировать.
Отдельно рассматривают рефрактерный асцит, практически не поддающийся лечению. Его диагностируют в том случае, если все виды проводимой терапии не дают результата и количество жидкости не только не уменьшается, но и постоянно увеличивается. Прогноз при таком виде асцита неблагоприятный.
Причины асцита
По статистике основными причинами возникновения асцита брюшной полости являются:
- болезни печени (70%);
- онкологические заболевания (10%);
- сердечная недостаточность (5%).
Кроме того, асцитом могут сопровождаться следующие заболевания:
- болезни почек;
- туберкулезное поражение брюшины;
- гинекологические заболевания;
- эндокринные нарушения;
- ревматизм, ревматоидный артрит;
- красная волчанка;
- сахарный диабет второго типа;
- уремия;
- болезни пищеварительной системы;
- перитониты неинфекционной этиологии;
- нарушение оттока лимфы из брюшной полости.
Возникновению асцита, кроме указанных заболеваний, могут способствовать следующие факторы:
- злоупотребление спиртным, ведущее к циррозу печени;
- инъекции наркотических препаратов;
- переливание крови;
- ожирение;
- высокий уровень холестерина;
- татуаж;
- проживание в регионе, для которого характерны случаи возникновения вирусных гепатитов.
Во всех случаях в основе возникновения асцита лежит сложное сочетание нарушений жизненно важных функций организма, ведущее к скоплению жидкости в брюшной полости.
Признаки патологии
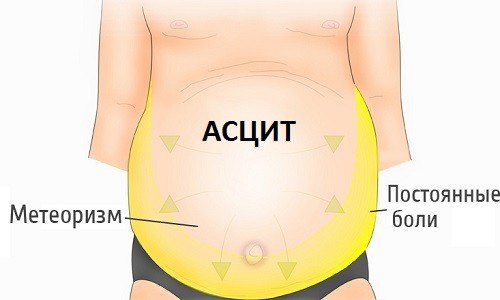
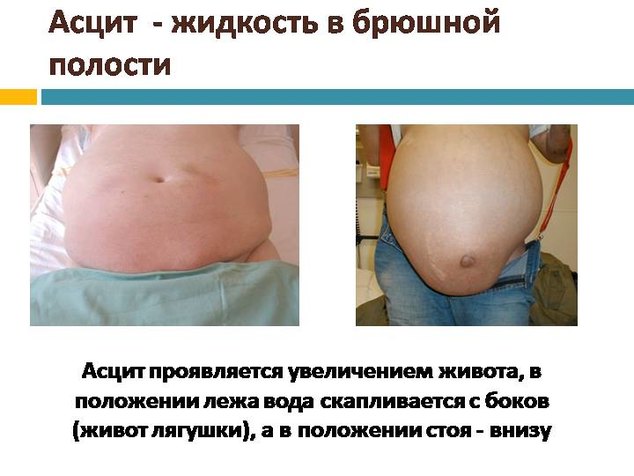
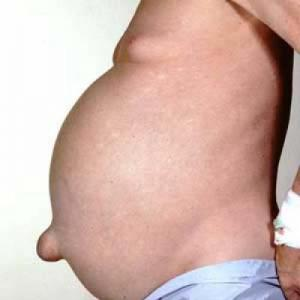
Одним из главных внешних признаков асцита брюшной полости является увеличение размера живота. В положении стоя у пациента он может свисать в форме фартука, а в положении лежа образовывать так называемый лягушачий живот. Возможно выпячивание пупка и появление растяжек на коже. При портальной гипертензии, вызванной повышением давления в воротной вене печени, на передней брюшной стенке появляется венозный рисунок. Этот рисунок принято называть «головой Медузы» из-за отдаленного сходства с мифологической Медузой Горгоной, на голове которой вместо волос находились извивающиеся змеи.
В животе появляются боли и чувство распирания изнутри. Человек испытывает трудности при наклонах туловища. К внешним проявлениям также относятся отеки ног, рук, лица, цианоз кожных покровов. У больного развивается дыхательная недостаточность, тахикардия. Возможно появление запоров, тошнота, отрыжка и потеря аппетита.
При лабораторных и инструментальных исследованиях врач подтверждает диагноз и устанавливает причину, вызвавшую асцит. Для этого проводятся УЗИ, МРТ, диагностический лапароцентез и лабораторные исследования. С помощью УЗИ выявляют наличие свободной жидкости в брюшной полости и ее объем, увеличение печени и селезенки, расширение полой и воротной вены, нарушение структуры почек, наличие опухолей и метастазов.
МРТ позволяет послойно изучить ту или иную ткань, выявить даже незначительное количество асцитической жидкости и диагностировать основное заболевание, вызвавшее асцит.
Кроме этого, врач проводит исследование при помощи пальпации и перкуссии. Пальпация помогает выявить признаки, указывающие на поражение определенного органа (печени или селезенки). Перкуссия используется непосредственно для выявления асцита. Суть ее заключается в простукивании брюшной полости пациента и анализе перкуторных звуков. При выраженном асците, например, тупой перкуторный звук определяется над всей поверхностью живота.
Лабораторные исследования крови показывают снижение концентрации эритроцитов, увеличение количества лейкоцитов и СОЭ, возможно повышение концентрации билирубина (при циррозе печени), белков острой фазы воспаления. Анализ мочи при асците на начальной стадии может показывать большее количество мочи меньшей плотности, поскольку асцит вызывает отклонения в работе мочевыделительной системы. При терминальной стадии плотность мочи может быть нормальной, но ее общее количество значительно снижается.
Принципы терапии
Общие принципы лечения асцита предполагают прежде всего терапию основного заболевания. Лечение самого асцита направлено на выведение жидкости из брюшной полости и предотвращение рецидивов.
Пациенты с первой степенью асцита не нуждаются в медикаментозном лечении и соблюдении бессолевой диеты.
Пациентам со второй степенью асцита назначается диета с пониженным содержанием натрия и диуретическая терапия. Она должна проводиться при постоянном мониторинге состояния больного, включая содержания электролитов в сыворотке крови.
Пациенты с третьей степенью заболевания проводят удаление жидкости из брюшной полости, а в дальнейшем диуретическую терапию в сочетании с бессолевой диетой.
Прогноз лечения
Асцит обычно указывает на серьезные нарушения в работе пораженных органов, но тем не менее смертельным осложнением сам он не является. При своевременной диагностике и правильном лечении возможна полная ликвидация асцитической жидкости из брюшной полости и восстановление функций пораженного органа. В ряде случаев, например при раке, асцит способен быстро прогрессировать, вызывая осложнения и даже гибель пациента. Это объясняется тем, что на течение асцита большое влияние оказывает основное заболевание, способное вызывать серьезные поражения печени, почек, сердца и других органов.
На прогноз влияют и другие факторы:
- Степень асцита. Транзиторный асцит (первой степени) не является непосредственной угрозой жизни пациента. В этом случае все внимание следует уделить терапии основной болезни.
- Время начала лечения. При выявлении асцита на той стадии, когда жизненно важные органы еще на разрушены или их функции поражены незначительно, устранение основного заболевания также может привести к полному выздоровлению пациента.
На статистику выживаемости при асците также влияет вид и тяжесть основного заболевания. При компенсированном циррозе печени 50% больных способны прожить от 7 до 10 лет, а при декомпенсированном — пятилетняя выживаемость не превышает 20%.
При онкологических заболеваниях асцит, как правило, появляется на поздних стадиях, и пятилетняя выживаемость составляет не более 50% при своевременном лечении. Средний показатель жизни у таких больных составляет 1–2 года.
При неправильном лечении асцит может вызвать серьезные осложнения, ухудшающие прогноз:
- кровотечение;
- перитонит;
- отек мозга;
- дисфункцию сердечной деятельности;
- тяжелую дыхательную недостаточность.
Рецидивы асцита также могут возникать как побочные эффекты при неправильном лечении. Рецидивирование очень опасно, поскольку в большинстве случаев не поддающиеся излечению асциты приводят к летальному исходу.
Консервативное лечение асцита брюшной полости
Консервативное или симптоматическое лечение асцита применятся в тех случаях, когда асцит брюшной полости находится на ранней стадии развития или в качестве паллиативной терапии при онкологии и нецелесообразности применения других методов.
Во всех случаях основной задачей лечения является выведение асцитической жидкости и поддержание состояние пациента на определенном уровне. Для этого необходимо уменьшить количество поступающего в организм натрия и усилить его выведение с мочой.
Достичь положительных результатов можно только при комплексном подходе, соблюдая диету, контролируя изменения веса и принимая диуретические препараты.
Главные принципы диеты при асците следующие:
- Минимум соли. Ее избыточное потребление приводит к развитию отеков, а следовательно, асцита. Пациентам рекомендуется максимально ограничить прием соленой пищи.
- Минимум жидкости. При умеренном или напряженном асците нормой должно быть не более 500–1000 мл жидкости в чистом виде в сутки.
- Минимум жиров. Потребление пищи с большим количеством жиров приводит к развитию панкреатита.
- Достаточное количество белков в рационе. Именно белковая недостаточность может привести к возникновению отеков.
Рекомендуется употреблять в пищу нежирные сорта мяса и рыбы, обезжиренный творог и кефир, фрукты, овощи, зелень, пшеничную крупу, компоты, кисели. Готовить лучше на пару или запекая в духовке.
Запрещены жирное мясо и рыба, жареные блюда, копчености, соль, алкоголь, чай, кофе, специи.
При лечении асцита необходимо контролировать динамику веса. При начале бессолевой диеты в течение недели производится ежедневное взвешивание. Если пациент потерял более 2 кг, то диуретические препараты ему не назначаются. При потере веса менее 2 кг в течение следующей недели начинают медикаментозную терапию.
Мочегонные препараты помогают вывести лишнюю жидкость из организма и способствуют переходу части жидкости из брюшной полости в кровеносное русло. Клинические проявления асцита при этом существенно снижаются. Основными препаратами, используемыми в терапии, являются фуросемид, маннитол и спиронолактон. В амбулаторных условиях фуросемид назначается внутривенно не более 20 мг 1 раз в два дня. Он выводит жидкость из сосудистого русла через почки. Основной недостаток фуросемида — чрезмерное выведение калия из организма.
Маннитол применяется совместно с фуросемидом, поскольку их действие комбинируется. Маннитол выводит жидкость из межклеточного пространства в сосудистое русло. Назначается по 200 мг внутривенно. Однако в амбулаторных условиях его применять не рекомендуется.
Спиронолактон также является мочегонным средством, однако он способен предотвращать чрезмерное выведение калия.
Дополнительно назначаются препараты, укрепляющие сосудистые стенки (витамины, диосмин), средства, влияющие на систему крови («Желатиноль», «Реополиглюкин»), альбумин, антибиотики.
Хирургические манипуляции
Оперативное вмешательство при асците показано в тех случаях, когда скопление жидкости не может быть устранено при помощи консервативного лечения.
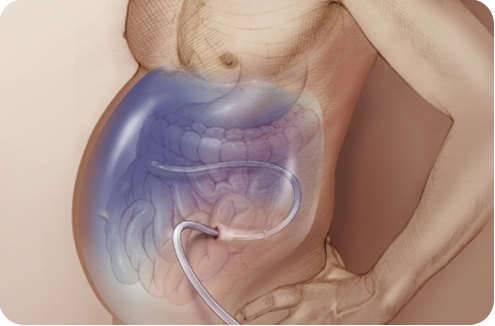
Лечебный лапароцентез при асците (прокол передней брюшной стенки) способен вывести большие объемы жидкости — от 6 до 10 литров за один раз. Проводят процедуру под местным обезболиванием с предварительным опустошением мочевого пузыря. Пациент принимает полусидячее или лежачее положение. Прокол производится по средней линии живота между пупком и лобковой костью. Скальпелем выполняется разрез кожи, через который в брюшную полость вводится специальный инструмент — троакар. Через него выводится жидкость в нужном объеме. После процедуры рану ушивают. Лапароцентез при асците можно выполнять только в условиях стационара, поскольку необходимо соблюдение норм антисептики и владение методикой проведения операции. Чтобы упростить процедуру для тех больных, которым лапароцентез требуется периодически, его проводят через постоянный перитонеальный порт.
Еще одной эффективной хирургической манипуляцией является оментогепатофренопексия. Она заключается в подшивании сальника к предварительно обработанным участкам поверхности диафрагмы и печени. Благодаря возникновению контакта между печенью и сальником появляется возможность всасывания асцитической жидкости соседними тканями. Дополнительно снижается давление в венозной системе и выход жидкости в брюшную полость через стенки сосудов.
ТИПС — трансъюгулярное интрапеченочное портосистемное шунтирование — позволяет провести декомпрессию портальной системы и устранить асцитический синдром. В основном ТИПС проводится при рефрактерном асците, не поддающемся медикаментозной терапии. При процедуре ТИПС в яремную вену вводится проводник до попадания в печеночную вену. Затем по проводнику специальный катетер проводится в саму печень. При помощи длинной изогнутой иглы в воротной вене устанавливается стент, создающий канал между воротной и печеночной венами. Кровь направляется в печеночную вену со сниженным давлением, что приводит к устранению портальной гипертензии. После выполнения ТИПС у пациентов с рефрактерным асцитом наблюдается уменьшение объема жидкости в 58% случаев.
Несмотря на то, что асцит и вызывающие его болезни являются достаточно серьезными и сложно поддающимися лечению, своевременная комплексная терапия может значительно повысить шансы на выздоровление или улучшить качество жизни неизлечимых больных. Лечить асцит нужно только под наблюдением врача, поскольку сложность основного заболевания редко позволяет обойтись домашними или народными методами. Особенно это касается асцитов, вызванных онкологией.
Что такое асцит (водянка) брюшной полости
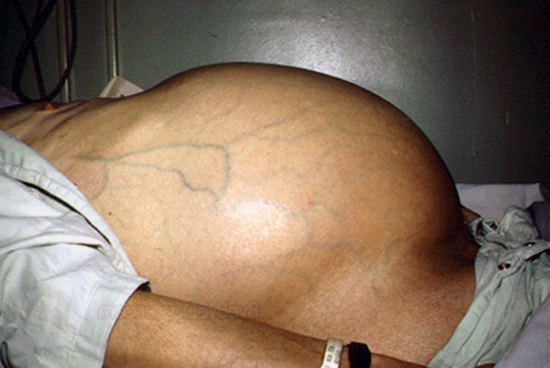
Асцит – это осложнение некоторых заболеваний, при котором наблюдается скопление большого количества жидкости в брюшной полости. Как правило, столь негативный процесс тянет за собой значительное увеличение живота, появление неприятных симптомов, а как следствие – нарушение работы внутренних органов. Кроме того, такое состояние является крайне опасным для здоровья, поэтому требует незамедлительного медицинского вмешательства. Асцит может развиваться в любом возрасте вне зависимости от пола.
Различают три основные стадии заболевания:
 1 стадия – асцит транзиторный. На этом этапе наблюдается небольшое скопление жидкости – до 400 мл. Патология никак не проявляется внешне и определить ее возможно только при помощи инструментального вида исследования (УЗИ или МРТ). При этом не происходит нарушение работы внутренних органов, а все симптомы связаны с основным заболеванием, которое провоцируют водянку.
1 стадия – асцит транзиторный. На этом этапе наблюдается небольшое скопление жидкости – до 400 мл. Патология никак не проявляется внешне и определить ее возможно только при помощи инструментального вида исследования (УЗИ или МРТ). При этом не происходит нарушение работы внутренних органов, а все симптомы связаны с основным заболеванием, которое провоцируют водянку.- 2 стадия – умеренный асцит. Для этого этапа характерно увеличение количества жидкости, ее объем может достигать четырех литров. Патологический процесс становится заметным со стороны – увеличивается живот, а также появляются характерные симптомы – одышка, дискомфорт в животе, метеоризм и отрыжка.
- 3 стадия – рефрактеральный асцит. В большинстве случаев патология, запущенная до такого состояния, не поддается лечению. Зачастую, диагностирование третьей стадии, является неблагоприятным прогнозом для пациента, поскольку в 95% приводит к летальному исходу.
Причины асцита брюшной полости
Основной причиной развития асцита является патологический процесс, который протекает в организме и провоцирует увеличение синтеза жидкости в брюшной полости. В норме вырабатывается лишь небольшое количество секрета, который необходим для того, чтобы петли кишечника не склеивались и нормально скользили. Со временем эта вырабатываемая жидкость всасывается. Нарушение работы организма провоцирует увеличение секрета и нарушает процесс его всасывания. Именно это и приводит к появлению водянки живота.
Чаще всего развитию асцита способствуют следующие патологические процессы:
- Гипертензия.
 Вирусные гепатиты.
Вирусные гепатиты.- Тромбоз печеночных вен.
- Раковое заболевание крови.
- Онкологические болезни.
- Врожденные и приобретенные пороки сердца.
- Нарушение кровообращения.
- Сердечная недостаточность.
- Цирроз печени.
- Заболевания щитовидной железы.
- Патологии почек.
Если причиной асцита послужило онкологическое заболевание, то чаще всего нарушается процесс оттока лимфы из брюшной полости. Столь негативный процесс в большинстве случаев необратим и, как правило, приводит к летальному исходу.
Симптомы асцита
Проявление асцита зависит от количества жидкости, скопившейся в животе и скорости ее выработки. К основным признакам водянки живота относится:
- Увеличение размеров живота, выпячивание пупка и натяжение кожи.
 Необъяснимая прибавка в весе, при чем основная масса – это жидкость в брюшной полости.
Необъяснимая прибавка в весе, при чем основная масса – это жидкость в брюшной полости.- Боли в животе, распирающие ощущения и дискомфорт.
- Повышенное газообразование.
- Нарушение процесса пищеварения.
- Тошнота, рвота и изжога.
- Появление отрыжки.
- Отечность конечностей, что вызывает сложности с движением, а увеличенный живот затрудняет наклоны.
- Появление одышки, даже в состоянии покоя.
- Развитие геморроя, выпадение прямой кишки.
- Развитие варикоцеле.
- Повышение температуры тела, увеличение подкожных вен и синюшность конечностей.
Диагностика болезни
Для диагностики асцита стоит обратиться к терапевту, который проведет начальную диагностику и назначает дополнительные обследования. Прежде всего врач осматривает и пальпирует живот.
Но для получения полной картины и установления причины развития асцита назначается проведения ряда диагностических процедур:
- Ультразвуковое исследование органов брюшной полости и крупных кровеносных сосудов.
- Оценка состояния печени и почек.
- Проведение лапароскопии, чтобы оценить состояние и функционирование органов брюшной полости.
- Пункция с целью забора жидкости из брюшной полости для проведения дальнейшей диагностики.
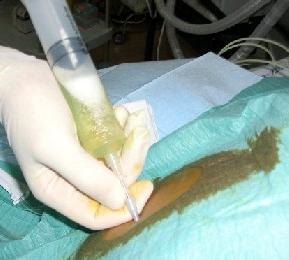
- Сдача общих лабораторных анализов крови и мочи, а также проведение биохимического и иммунологического исследования.
- Рентгенологическое исследование грудной клетки.
Лечение асцита брюшной полости
В зависимости от причины развития асцита и его сложности лечением может заниматься терапевт, хирург, гастроэнтеролог или другие специалисты. Терапия обязательно должна быть комплексная и включать устранение причины развития водянки, удаление лишней жидкости и профилактику развития различных осложнений.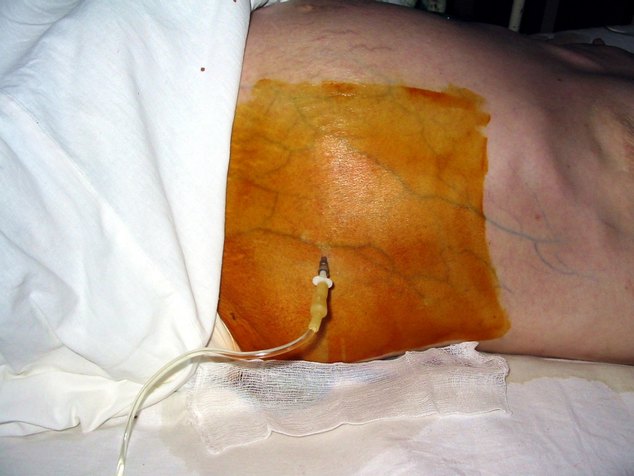
В первую очередь пациенту назначается строгая диета, которая состоит в ограничении потребления жидкости и соли (сюда относятся копчености, консервация и соления). Больному рекомендуется постельный режим и полный отказ от вредных привычек. Также стоит прекратить прием медикаментов, которые оказывают негативное воздействие на функционирование печени.
Для того чтобы ускорить процесс вывода жидкости рекомендуется прием мочегонных средств – Верошпирон, Лазикс, Альдактон, но обязательно дополнительно назначаются препараты на основе калия, например, Аспаркам. Дозировка подбирается в каждом случае индивидуально, в зависимости от состояния пациента.
Если асцит спровоцировала гипертензия, то назначаются введение Альбумина или плазмы, а также прописывается прием гепапротекторов (например, Эссенциале).
Если после проведения консервативного лечения пациенту не стало легче, а количество жидкости снизилось лишь незначительно, то проводится прокол брюшной полости и удаление лишней жидкости. При парацентнезе не требуется применение общего наркоза, а проводится лишь местное обезболивание в области пупка, где после делается прокол. Такая процедура достаточно опасная и может привести к внутреннему кровотечению или развитию комы почек. Если скопилось много экссудата, удалять его можно постепенно, не более, чем 5 литров за раз.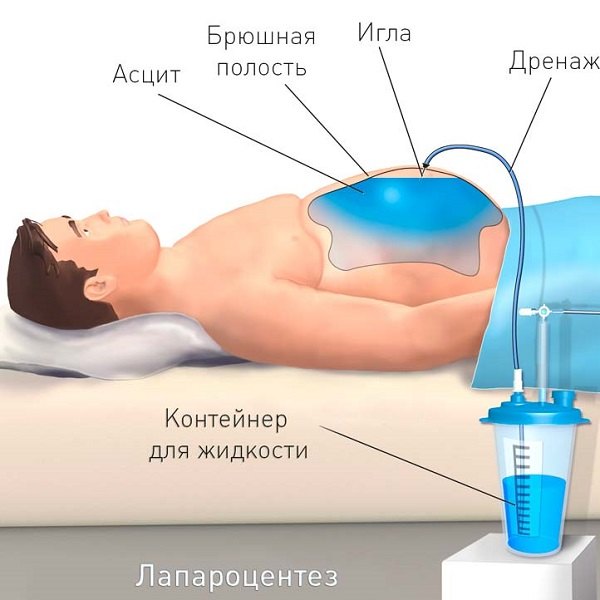
Асцит – это не только неприятное явление, но и достаточно опасное, поскольку приводит к ряду осложнений, среди которых чаще всего встречается нарушение работы селезенки и печени (или полное прекращение функционирования), развитие перитонита или открытие внутреннего кровотечения, а также поражение головного мозга в результате отечности. Смертность пациентов с диагнозом «асцит» довольно высокая и составляет 50%.
Лечение асцита брюшной полости народными средствами.
Нередко для лечения асцита применяются средства народной медицины. Чаще всего это мочегонные сборы и рецепты, которые нормализуют работу печени, сердца и желудка. Ниже приведены несколько наиболее популярных народных средств:
- Отвар из стручков фасоли. Шелуху 15 стручков залить литром кипятка и кипятить в течение десяти минут. Настоять 20-30 минут и процедить. 200 мл выпить рано утром (в 5 часов), следующую порцию за полчаса до завтрака, потом перед обедом и в 8 часов вечера. Запрещено пить любую другую жидкость в течение суток.

- Отвар абрикосовый (могут использоваться свежие или сушеные плоды). Один стакан фруктов залить литром кипятка и варить в течение 40 минут. Полученный отвар настоять, процедить и пить в день по 250-400 мл.
- Отвар из петрушки: 300 г зелени проварить в 1 л воды. Отвар остудить и процедить, пить по ½ стакана каждый час. Длительность лечения – 3 дня.

Профилактика заболевания
Основной профилактической мерой асцита является своевременное лечение заболеваний, которые могут провоцировать развитие водянки живота. С этой целью может применяться соблюдение специальной диеты, которая облегчит работу желудка, печени и почек; отказ от вредных привычек; укрепление сердечно-сосудистой системы, а также профилактика гепатитов и туберкулеза.
Что такое асцит брюшной полости
Асцит брюшной полости — это скопление избыточной жидкости в брюшной полости.
Чаще всего он вызван циррозом печени. К другим важным причинам асцита относятся инфекции (острые и хронические, включая туберкулез), злокачественные новообразования, панкреатит, сердечная недостаточность, обструкция печеночных вен, нефротический синдром и микседема.
Асцит, т. е. скопление жидкости в свободной брюшной полости, происходит от разных причин, чаще всего от общего нарушения кровообращения с преимущественным венозным застоем в системе воротной вены при сердечной водянке, особенно при недостаточности трехстворки, при слипчивом перикардите или при изолированной воротновенной гипертонии— при циррозе печени, пилетромбозе, сдавлении воротной вены увеличенными лимфатическими узлами, при общих почечных, особенно нефротических отеках или при гипопротеинемических отеках другой природы— при дистрофии алиментарной и вторичной, наконец, от воспалительного поражения брюшины— при перитонитах, преимущественно хронических туберкулезных, раковых (при раке желудка, злокачественной опухоли яичника и т. д.) и иных; застойная и воспалительная причина могут комбинироваться.
Водяночные скопления обычно безболезненны, воспалительные сопровождаются болями и болезненностью в той или другой степени.
При вялом наполнении у лежащего больного асцитическая жидкость распирает боковые отделы уплощенного живота (лягушечий живот), а у стоящего свисает кпереди и книзу; при тугом наполнении жидкостью выпячивающийся живот не меняет формы в любых положениях, когда и кишечник с присущим ему тимпаническим звуком почти не находит условий для перемещения, несмотря на отсутствие спаек. Характерно перемещение жидкости при перемене положения больного.
При кровоизлиянии в брюшную полость (гемоперитонеум) область тупости невелика, но имеется значительное вздутие из-за присоединяющегося воспалительного пареза кишечника; выражена также мышечная защита, например, при лопнувшей беременной трубе, когда пробный прокол через задний свод влагалища позволяет установить диагноз. Распознаванию острого брюшного синдрома при внематочной беременности помогает задержка месячных, внезапные боли, кровянистые выделения из половых органов, обморок, данные гинекологического исследования. Аналогичную картину дает разрыв остро увеличенной, например, при малярии, селезенки с характерным симптомом раздражения диафрагмального нерва (боль в левом плече), При водянке удельный вес асцитической жидкости 1 004—1 014; белка не более 2—2,5°/00 лейкоциты единичные в осадке, цвет жидкости соломенно- или лимонножелтый. При перитонитах характерны сгустки фибрина, образующиеся при стоянии жидкости, мутность разной степени. Хилезный асцит наблюдается при разрыве млечных сосудов брыжейки (при раке, туберкулезе брыжеечных лимфатических узлов), псевдохилезный—вследствие жирового перерождения клеток выпота при застарелом раковом и ином перитоните.
Асцит при изолированной и значительной портальной гипертонии ведет к развитию окольного кровообращения типа головы медузы—надпупочной или подпупочной при сдавлении асцитом и нижней полой вены; воспалительный асцит или общий венозный застой с отсутствием повышения или меньшим повышением давления в портальной системе не создает условий для развития окольного кровообращения.
Наиболее частой причиной асцита служит портальная гипертензия. Симптомы обычно обусловлены растяжением брюшной полости. Диагноз основывается на физикальном осмотре и часто на данных ультразвуковой диагностики или КТ. Лечение включает покой, бессолевую диету, мочегонные средства и терапевтический парацентез. Диагноз инфекции включает анализ асцитической жидкости и посев на культуру. Лечение проводится антибиотиками.
Причины асцита брюшной полости
Распределение жидкости между сосудами и тканевым пространством определяется соотношением гидростатического и онкотического давления в них.
- Портальная гипертензия, при которой увеличивается общий объем кровоснабжения внутренних органов.
- Изменения в почках, способствующие усилению реабсорбции и задержке натрия и воды; к ним относятся: стимуляция ренин-ангиотензиновой системы; повышенная секреция АДГ;,
- Нарушение равновесия между образованием и оттоком лимфы в печени и кишечнике. Лимфоотток не способен компенсировать повышенное истечение лимфы, связанное в основном с повышением давления в синусоидах печени.
- Гипоальбуминемия. Утечка альбумина с лимфой в брюшную полость способствует увеличению внутрибрюшного онкотического давления и развитию асцита.
- Повышение уровней вазопрессина и адреналина в сыворотке. Эта реакция на снижение ОЦК еще больше усиливает влияние почечных и сосудистых факторов.
Причиной асцита могут быть заболевания печени, обычно хронические, но иногда и острые, также асцит может быть обусловлен причинами, не связанными с патологией печени.
Печеночные причины включают следующие:
- Портальную гипертензию (при заболеваниях печени составляет >90%), обычно как следствие цирроза печени.
- Хронический гепатит.
- Тяжелый алкогольный гепатит без цирроза.
- Обструкцию печеночной вены (например, синдром Бадда — Киари).
При тромбозе воротной вены асцит обычно не возникает, за исключением случаев сопутствующего гепатоцеллюлярного повреждения.
Внепеченочные причины включают следующие:
- Генерализованную задержку жидкости (сердечная недостаточность, нефротический синдром, тяжелая гипоальбуминемия, констриктивный перикардит).
- Заболевания брюшины (например, карциноматозный или инфекционный перитонит, утечка желчи, вызванная хирургическим вмешательством или другими медицинскими процедурами).
Патофизиология
Механизмы сложны и неполностью понятны. Факторы включают изменения сил Старлинга в портальных сосудах, почечную задержку натрия и, возможно, повышенную продукцию лимфы.
Симптомы и признаки асцита брюшной полости
Большое количество жидкости может вызвать чувство распирания, но настоящая боль встречается редко и предполагает другую причину острой абдоминальной боли. Если асцит приводит к высокому стоянию диафрагмы, то может возникнуть одышка. Симптомы СБП могут включать появление новых жалоб на дискомфорт в животе и лихорадку.
Клинические признаки асцита включают притупление звука при перкуссии живота и ощущение флюктуации при физикальном исследовании. Объемы -1 лейкоцитов, при этом нейтрофилы составляют менее 25%. Если количество нейтрофилов больше 250 мкл -1 , весьма вероятна бактериальная инфекция — либо первичный перитонит, либо следствие перфорации ЖКТ. Если в асцитической жидкости есть примесь крови, при подсчете количества нейтрофилов нужно ввести поправку: на каждые 250 эритроцитов из обшего количества нейтрофилов вычитают единицу. Уровень лактата и рН асцитической жидкости при диагностике инфекции роли не играют.
Воспалительный асцит возникает у молодых чаще при туберкулезном перитоните (полисерозите), у пожилых—при раковом новообразовании желудка и других органов, например, после оперативного удаления рака грудной железы вследствие обсеменения и т. д. Раковый асцит чаще протекает с глубокой кахексией, безлихорадочно, хотя бывают и исключения. Для установления истинной причины требуется в каждом случае полное обследование больного.
Ошибочное распознавание асцита возможно при жирном отвислом животе, при энтероптозе, а также при резком метеоризме. Общее увеличение живота за счет метеоризма возможно, если значительно вздут и тонкий, и толстый кишечник; при преимущественном вздутии толстого кишечника преобладает подковообразное растяжение по ходу ободочной кишки; при преимущественном растяжении тонких кишок преобладает растяжение центральной околопупочной области (mesogast-rium). При перитоните и перитонизме нередко уже рано наблюдается резкое вздутие кишечника. Значительное расширение желудка, особенно после операций на нем, исчезает после опорожнения желудочным зондом. При megacolon находят асимметричное растяжение живота преимущественно за счет сигмовидной кишки, достигающей при этой болезни размеров «автомобильной шины» при общем истощении и дряблой мускулатуре больного. Megacolon выявляется вялыми перистальтическими волнами и колебаниями размеров живота, в зависимости от опорожнения кишечника. Контрастная клизма дает резко отличную от нормы картину, причем для наполнения толстого кишечника требуется много жидкости. Болезнь протекает с упорными запорами.
При больших кистах яичника, чаще всего и ведущих к ошибочному распознаванию асцита, можно проследить рост опухоли из глубины малого таза, выпячивания пупка почти не наблюдается, гинекологическим исследованием устанавливают связь опухоли с маткой. Опухоль может быть несколько асимметрична. Последнее еще резче выражено при больших гидронефрозах, резко изменяющих конфигурацию живота. Быстрое увеличение размеров живота можно наблюдать также при редком ложном слизевике брюшины (pseudomyxoma peritonaei), исходящем из лопнувшей кисты яичника или червеобразного отростка.
Диагноз
- УЗИ или КТ, если очевидных физикальных признаков недостаточно.
- Часто исследуемые параметры асцитической жидкости.
Диагноз может основываться на физикальном осмотре в случае большого количества жидкости, но визуальные методы исследования более чувствительны. УЗИ и КТ определяют гораздо меньшие объемы жидкости, чем физикальный осмотр. Также должно возникать подозрение на СБП, если у пациента имеется асцит с абдоминальной болью, лихорадкой или наблюдается необъяснимое ухудшение состояния.
Диагностический парацентез должен проводиться в случаях:
- впервые диагностированного асцита;
- асцита неизвестной этиологии;
- подозрении на СБП.
Эвакуируется и анализируется приблизительно 50 — 100 мл жидкости для общего внешнего осмотра, определения содержания белка, подсчета клеток и их видов, цитологии, посева на культуру и при клинических показаниях проводятся специальные исследования на амилазу и кислотоустойчивые микроорганизмы. По контрасту с асцитом, обусловленным воспалением или инфекцией, асцит при портальной гипертензии характеризуется чистой соломенного цвета жидкостью с низким содержанием белка и полиморфонуклеарных лейкоцитов ( 1,1 гр/дл относительно специфичен для асцита, вызванного портальной гипертензией. Если асцитическая жидкость мутная и количество полиморфонуклеарных лейкоцитов >250 клеток/мкл.то это указывает на СБП, в то время как жидкость с примесью крови дает основания предполагать опухоль или туберкулез. Редкий подобный молоку (хилезный) асцит является чаще всего признаком лимфомы или окклюзии лимфатического протока.
Первичный перитонит
Первичный перитонит наблюдается у 8—10% больных с алкогольным циррозом печени. У больного могут отсутствовать какие-либо симптомы, а может наблюдаться развернутая клиническая картина перитонита, печеночной недостаточности и энцефалопатии либо и того, и другого сразу. Без лечения смертность от первичного перитонита очень высока, поэтому в данном случае лучше назначить лишние антибактериальные средства, чем затянуть с их назначением. Получив результаты посева, антибактериальную терапию можно скорректировать. Обычно в/в введения антибактериальных средств в течение 5 сут достаточно даже при бактериемии.
Чаще всего в асцитической жидкости выявляют бактерии, обитающие в кишечнике, например Escherichia coli, пневмококки и Klebsiella spp. Анаэробные возбудители редки. У 70% больных микроорганизмы высеваются также из крови. В патогенез первичного перитонита вовлечен целый ряд факторов. Считается, что важную роль играют сниженная активность ретикулоэндотелиальной системы печени, в результате чего микроорганизмы из кишечника проникают в кровь, а также малая антибактериальная активность асцитической жидкости, которая обусловлена сниженным уровнем комплемента и антител и нарушением функции нейтрофилов, что ведет к подавлению опсонизации микроорганизмов. Патогены могут попадать в кровь из ЖКТ через стенки кишки, из лимфатических сосудов, а у женщин также из влагалища, матки и маточных труб. Первичный перитонит часто носит рецидивирующий характер. Вероятность рецидива высока при содержании белка в асцитической жидкости менее 1,0 г%. Частоту рецидивов можно снизить назначением фторхинолонов (например, норфлоксацина) внутрь. Назначение диуретиков при первичном перитоните может повысить способность асцитической жидкости к опсонизации и уровень общего белка.
Иногда первичный перитонит трудно отличить от вторичного, вызванного разрывом абсцесса или перфорацией кишечника. Здесь может помочь количество и тип выявленных микроорганизмов. В отличие от вторичного перитонита, при котором всегда высевается сразу несколько разных микроорганизмов, при первичном перитоните в 78—88% случаев возбудитель один. Пневмоперитонеум почти однозначно указывает на вторичный перитонит.
Осложнения асцита брюшной полости
Чаще всего наблюдаются одышка, ослабление сердечной деятельности, потеря аппетита, рефлюкс-эзофагит, рвота, грыжа передней брюшной стенки, просачивание асцитической жидкости в грудную полость (гидроторакс) и мошонку.
Лечение асцита брюшной полости
- Постельный режим и диета.
- Иногда спиронолактон, возможно, с добавлением фуросемида.
- Иногда терапевтический парацентез.
Постельный режим и диета с ограничением натрия (2 000 мг/сут) — это первый и наиболее безопасный метод лечения асцита, связанного с портальной гипертензией. Диуретики должны применяться в случае неэффективности диеты. Обычно эффективен спиронолактон. Петлевой диуретик должен быть добавлен при неэффективности спиронолактона. Так как спиронолактон может вызывать задержку калия, а фуросемид, наоборот, способствует его выведению, комбинация этих препаратов часто приводит к оптимальному диурезус низким риском отклонили в содержании К. Ограничение в приеме пациентом жидкости показано только при лечении гипонатриемии (сывороточный натрий 120 мЭк/л). Изменения веса тела пациента и количества натрия в моче отражают ответ на лечение. Потеря веса примерно 0,5 кг/сут -оптимально. Более интенсивный диурез приводи! к уменьшению жидкости в сосудистом русле, особенно в отсутствие периферических рисков; что служит риском развития почечной недостаточности или электролитных нарушений (например, гипокалиемии), что, в свою очередь, способствует развитию портосистемной энцефалопатии. Неадекватное уменьшения количества натрия в диете — обычная причина персистирующего асцита.
Альтернативой является терапевтический парацентез. Удаление 4 литров в день безопасно; многие клиницисты назначают внутривенное введение бессолевого альбумина (примерно 40 г при проведении парацентеза) для предотвращения циркуляторных нарушений. Даже однократный тотальный парацентез может быть безопасным.
При неосложненном асците лечение начинают с попытки нормализовать функцию печени. Больной должен воздерживаться от приема алкоголя и гепатотоксичных лекарств. Обязательно полноценное питание. Если это целесообразно, назначают препараты, подавляющие воспаление паренхимы печени. Регенерация печенилриводит к уменьшению количества асцитической жидкости.
- Препаратом выбора в большинстве случаев является спиронолактон. Воздействие препарата (подавление действия альдостерона в дистальных канальцах) развивается медленно, усиление диуреза можно наблюдать через 2—3 сут после начала терапии. К возможным побочным эффектам относятся гинекомастия, галакторея и гиперкалиемия.
- Если достичь достаточного диуреза при назначении спиронолактона не удается, можно добавить фуросемид.
- Комбинированная терапия.
Прием препаратов 1 раз в сутки наиболее удобен для больных. Амилорид, действует быстрее, чемспиронолактон, и не вызывает гинекомастию. Однако спиронолактон более доступен и дешев. Если спиронолактон, в сочетании с фуросемидом, не повышают содержание натрия в моче или не снижают вес больного, дозы обоих препаратов одновременно увеличивают. Дозы можно еще увеличить, однако уровень натрия в моче при этом уже почти не возрастает. В этих случаях добавление третьего диуретика, например гидрохлортиазида, может увеличить выделение натрия с мочой, однако при этом есть риск гипонатриемии. При назначении спиронолактона и фуросемида в приведенных выше соотношениях содержание калия в плазме, как правило, остается нормальным; в случае отклонений можно скорректировать дозы препаратов.
Лечение при упорном асците
Помимо гепаторенальной недостаточности причинами упорного асцита могут являться осложнение исходного заболевания печени, например активный гепатит, тромбоз воротной или печеночной вены, желудочно-кишечное кровотечение, инфекция, первичный перитонит, истощение, печеночноклеточный рак, присоединившееся заболевание сердца или почек, а также прием гепатотоксичных (например, алкоголь, парацетамол) или нефротоксичных веществ. НПВС снижают почечный кровоток за счет подавления синтеза сосудорасширяющих простагландинов, отрицательно влияют на СКФ и эффективность диуретиков. Ингибиторы АПФ и некоторые антагонисты кальция снижают периферическое сосудистое сопротивление, эффективный ОЦК и перфузию почек.
В настоящее время при неэффективности медикаментозной терапии (10% случаев) проводятся лечебный лапароцентез, перито-неовенозное шунтирование либо трансплантация печени. Ранее при упорном асците применяли портокавальное шунтирование «бок в бок», однако послеоперационные кровотечения и развитие энцефалопатии вследствие портально-системного сброса крови привели к отказу от этой практики. Эффективность трансъюгулярного внутрипеченочного портокавального шунтирования при асците, устойчивом к терапии диуретиками, пока не ясна.
Лечебный лапароцентез. Помимо того что процедура отнимает много времени и у врача, и у больного, она приводит к потерям белка и опсонинов, в то время как диуретики на их содержание не влияют. Снижение количества опсонинов может повысить риск первичного перитонита.
Вопрос о целесообразности введения коллоидных растворов после удаления большого количества асцитической жидкости до сих пор не решен. Стоимость одной инфузии альбумина колеблется от 120 до 1250 долларов США. Изменения в уровне ренина плазмы, электролитов и креатинина сыворотки у больных, которым инфузия коллоидных растворов не проводилась, по-видимому, клинического значения не имеют и не приводят к росту .смертности и числа осложнений.
Шунтирование. Примерно в 5% случаев обычные дозы диуретиков оказываются неэффективны, а увеличение дозы приводит к нарушению функции почек. В этих случаях показано шунтирование. В некоторых случаях выполняют портокавальное шунтирование «бок в бок», однако оно сопровождается высокой смертностью.
Перитонеовенозное шунтирование, например, по Ле Вину или денверское, может улучшить состояние некоторых больных. В большинстве случаев больной все равно нуждается в диуретиках, но дозы их можно снизить. Кроме того, улучшается почечный кровоток. У 30% больных развивается тромбоз шунта и требуется его замена. Перитонеовенозное шунтирование противопоказано при сепсисе, сердечной недостаточности, злокачественных новообразованиях и кровотечении из варикозных вен в анамнезе. Частота осложнений и выживаемость больных циррозом печени после перитонеовенозного шунтирования зависит от того, насколько снижена функция печени и почек. Наилучшие результаты получены у немногочисленных больных с упорным асцитом и при этом относительно сохранной функцией печени. Сейчас перитонеовенозное шунтирование проводят лишь тем немногочисленным больным, у которых ни диуретики, ни лапароцентез не дают результата, либо при неэффективности диуретиков у больных, которым слишком долго добираться до врача, чтобы раз в две недели проходить лечебный лапароцентез.
При упорном асците может быть проведена ортотопическая трансплантация печени при наличии других показаний к ней. Однолетняя выживаемость больных при асците, не поддающемся медикаментозному лечению, составляет лишь 25%, но после трансплантации печени она достигает 70—75%.