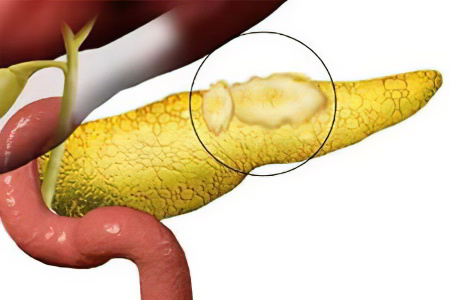
Опухоль поджелудочной железы – это новообразование, берущее свое начало из паренхимы органа или из панкреатических протоков. Болезнь на протяжении длительного времени способна никак себя не проявлять, и даже поздние симптомы опухоли люди часто путают с иными поражениями органов пищеварения. Опасность заключается в том, что опухоль поджелудочной железы склонна к очень быстрому прогрессированию и метастазированию в легкие, лимфатические узлы, в кости и печень.
Статистика указывает на то, что ежегодно около 10 человек в мире из каждых 100 000 населения, заболевает опухолью поджелудочной железы. Само заболевание занимает четвертое место по смертности, среди всех онкопатологий и в 1,5 раза чаще диагностируется у мужчин. Риск развития болезни повышается после 30 лет, а к 70 годам набирает своего максимума. Так, 63% всех больных с опухолью поджелудочной железы – это люди, перешагнувшие рубеж в 70 лет.
В 75% случаев опухоль располагается в головке железы, хвост и тело вовлекаются в патологический процесс реже. В 95% в поджелудочной железе формируются аденокарциномы – злокачественные железистые опухоли.
Причины опухолей поджелудочной железы
Причины опухолей поджелудочной железы остаются до сих пор науке точно не известными. Поэтому выделены лишь факторы риска, которые способны привести к этой онкопатологии. Тем не менее, до 40% случаев всех опухолей железы так и остаются с невыясненной этиологией.
Все клетки организма постоянно делятся и периодически появляются такие, которые имеют нарушенную структуру ДНК. В это время в работу включаются иммунные механизмы, которые уничтожают атипичные клетки. Если естественная защита по каким-то причинам дает сбой, то мутировавшие клетки продолжают делиться и дают старт для формирования опухоли. Кроме того, они по мере накопления, запускают особый механизм, который позволяет им скрываться от атак иммунной системы. Когда защита организма все-таки опухоль распознает, собственных сил уже не хватает, на то чтобы ее полностью ликвидировать. Однако, по борьбе организма с патологией, можно заподозрить ранние симптомы опухоли, которые будут описаны далее.
Факторы риска, которые способны спровоцировать развитие опухоли поджелудочной железы можно выделить следующие:
Панкреатит хронического течения. При этом заболевании железа находится в состоянии постоянного воспаления, что является базой для мутации клеток.
Панкреатит, переданный по наследству.
Сахарный диабет приводит к тому, что в крови постоянно поддерживается высокий уровень глюкозы, что увеличивает риск формирования опухоли железы.
Курение, которое способствует постоянной ишемии органа.
Язва желудка, которая провоцирует сбой в микрофлоре кишечника. Это, в свою очередь, вызывает избыточное образование токсических элементов, которые приводят к развитию опухоли.
Неправильное питание. Риск онкопатологии поджелудочной железы увеличивается при употреблении мяса, подвергшегося вторичной обработке (колбасы, сосиски, ветчина, бекон и пр.), кофе, газированных напитков, жареного красного мяса, продуктов, содержащих большое количество жирных насыщенных кислот.
Болезнь Крона, неспецифический язвенный колит.
Болезни, имеющие аллергическую природу.
Болезни ротовой полости (пульпит, кариозное поражение зубной эмали, пародонтит).
Интоксикации организма химическими веществами.
Возраст старше 60 лет.
Иные онкопатологии организма (опухоли шейки матки, горла, кишечника, желудка и пр.).
Генетические мутации в собственной структуре ДНК.
Опухоль поджелудочной железы у близких родственников.
Перенесенные оперативные вмешательства на желудке.
Хронический панкреатит, аденома и киста поджелудочной железы рассматриваются врачами как предраковые состояния.
Симптомы опухолей поджелудочной железы

Симптом опухолей поджелудочной железы на начальных этапах развития онкопатологии никак себя не проявляют.
Однако по мере роста злокачественного образования, больной начинает обращать внимание на следующие признаки:
Боли с локализацией в области поджелудочной железы. Иногда боль может быть опоясывающей, иногда отдает в спину, либо в верхнюю половину живота. Характерно ее усиление при наклоне тела, а ослабление при прижатии ног к животу. По мере роста опухоли, боли будут становиться все сильнее.
Если опухоль развивается в области головки органа, то у большей части пациентов диагностируется желтуха. Пожелтение кожных покровов сопровождается выраженным зудом, моча при этом становится темнее, а кал светлее.
Стул приобретает зловонный запах, по консистенции он преимущественно жирный и жидкий.
Снижение массы тела – это очень частый симптом, указывающий на злокачественное опухолевое поражение поджелудочной железы. Он наблюдается у 92% пациентов. Объясняется потеря веса тем, что нарушается нормальный процесс всасывания жиров в кишечнике, так как поджелудочная железа не выделяет необходимых для этого процесса ферментов.
Анорексия развивается у 64% больных в случае поражения головки железы. При локализации опухоли в других частях органа, анорексия будет выявлена только у 30% больных.
Рвота – это симптом того, что опухоль передавила двенадцатиперстную кишку или перекрыла просвет желудка.
Вторичный сахарный диабет с увеличением объемов выделяемой мочи и с выраженной жаждой является частым симптомом данной онкопатологии.
Не исключено варикозное расширение вен пищевода и желудка, которые провоцируют внутренние кровотечения.
Иногда болезнь проявляется симптомами острого холецистита или панкреатита.
Симптомы постепенно нарастают, боль усиливается по мере прогрессирования заболевания. Опухоль склонна к метастазированию. Она посылает атипичные клетки в лимфатические узлы (первыми поражаются узлы, расположенные рядом с поджелудочной железой), в систему кровообращения (так поражаются иные внутренние органы), в брюшину (страдает кишечник и органы малого таза).
Кроме того, сама опухоль способна прорастать в желчные протоки, в желудок, в крупные сосуды. Это, так называемая, пенетрация опухоли.
Стадии опухолей поджелудочной железы
Существует четыре стадии опухолей поджелудочной железы. Однако отдельно можно отметить стадию «рак на месте» или нулевую стадию. Симптомов болезни человек не испытывает, мутации подвергается лишь незначительное число клеток железы. Выявить эту стадию можно только с помощью инструментальных методов обследования (МРТ, УЗИ, КТ).
Основные стадии опухолей поджелудочной железы выглядят следующим образом:
Первая стадия делится на две подстадии – 1А и 1В. На стадии 1А опухоль располагается только в самой железе и не превышает в размере 2 см . Если она не находится рядом с выходом в 12-перстную кишку (в этом случае часто возникает тошнота и понос), то никаких симптомов болезни наблюдать не будет. На стадии 1В опухоль становится больше в размерах, иногда появляются симптомы желтухи, боли, тошнота и рвота.
Вторая стадия также делится на две подстадии — 2А и 2В. Первая из них характеризуется прорастанием опухоли в рядом расположенные органы, в желчевыводящие протоки, а вторая метастазированием в региональные лимфатические узлы. В этом случае уже могут возникать сильные боли в животе, развиваться анорексия, рвота и понос.
На третьей стадии болезни происходит поражение крупных сосудов (печеночной артерии, верхней брыжеечной артерии, чревного ствола, воротной вены, вен толстого кишечника и иных органов).
Для четвертной стадии болезни характерно поражение метастазами иных органов, даже далеко расположенных, например, мозга или яичников. Симптомы набирают своего максимума и во многом зависят от того, какой еще орган поражается дочерними опухолями.
Прогноз заболевания
Прогноз заболевания чаще всего крайне неблагоприятный. Средняя продолжительность жизни больных со злокачественной опухолью поджелудочной железы составляет от 4 до 6 месяцев. Лишь 3% людей проживают пять и более лет. Это объясняется тем, что опухоль железы чаще всего диагностируется на поздних этапах, а подавляющее число пациентов – это пожилые люди, которым радикальную операцию сделать уже невозможно. Однако, при выявлении опухоли нулевой стадии, эффективность лечения достигает 99%.
Диагностика опухоли поджелудочной железы
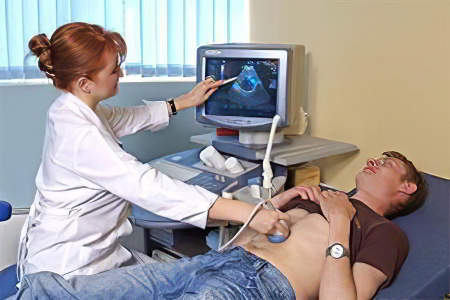
Диагностика опухолей поджелудочной железы представляет определенные сложности, так как симптомы болезни чаще всего смазанные. Не более 30% опухолей обнаруживаются в возрасте до 2 месяцев.
Заподозрить онкопатологию позволяют следующие лабораторные исследования:
Общий анализ крови. Растет СОЭ и количество тромбоцитов, падает гемоглобин.
Биохимический анализ крови указывает на увеличение билирубина в крови, растет число печеночных ферментов.
Определение онкомаркеров в крови. На возможность проведения операции указывает маркер СА-19-9, который, на ранних стадиях развития опухоли не обнаруживается. У 50% пациентов выявляют маркер СА-125. Для поздних стадий развития онкопатологии положительными будут анализы на маркеры CF-15, CA-494 и пр.
Инструментальные диагностические методики позволяют с большей степенью вероятности определить наличие опухолевого процесса:
УЗИ органов брюшной полости.
КТ и МРТ дают возможность визуализировать опухоль менее 1 см , а также помогают выявить метастазы.
ПЭТ помогает обнаружить злокачественные опухоли, их метастазы.
Ретроградная холангиопанкреатография относится к инвазивным методикам и позволяет обнаружить опухоли, превышающие в размере 2 см .
Биопсия с последующим гистологическим исследование материала проводится при диагностической лапароскопии или непосредственно во время операции.
Лечение опухоли поджелудочной железы
Лечение опухоли поджелудочной железы предполагает ее хирургическое удаление. Для этого измененные ткани органа вырезают. Если противопоказаний к операции нет, то желательно выполнить радикальное удаление новообразования и самой поджелудочной железы. При этом часто вместе с железой из организма убирают желчный пузырь, двенадцатиперстную кишку, часть желудка и кишечника. В течение 5 лет после такой операции живут не более 25% больных. Кроме полной резекции, возможно проведение дистальной и сегментальной резекции.
В некоторых случаях полностью удалить опухоль нет возможности, но операции все равно проводятся. Их целью является облегчение жизни больных. Для этого могут быть удалены метастазы, устранена непроходимость желчевыводящих путей или кишечника. Возможно удаление части опухоли для того, чтобы она перестала давить на нервные окончания и не причиняла сильных болей пациенту.
Что касается медикаментозного лечения онкопатологии поджелудочной железы, то с этой целью используется химиотерапия. Она направлена на подавление роста атипичных клеток. Используемые для этой цели препараты – Семустин, Фторурацил, Стрептозоцин и пр. Возможно сочетание нескольких лекарственных средств.
Ферментативную недостаточность компенсируют приемом ферментных препаратов – Креон, Панцитрат, Панкреаза.
Все больные с опухолью поджелудочной железы должны придерживаться диеты с увеличенным содержанием в ней белков и жиров, что позволит препятствовать развитию анорексии.
Лучевую терапию могут назначать перед хирургическим вмешательством для уменьшения размеров опухоли, во время его проведения для профилактики рецидива болезни или в том случае, если операцию провести нет возможности.
Герициум против опухоли поджелудочной железы

Герициум — это гриб, который произрастает на пнях и мертвых стволах деревьев. Восточная медицина использует герициум гребенчатый (научное название гриба) с древних времен. Современные китайские врачи назначают его для лечения злокачественных опухолей, приравнивая эффект от его применения к лучевой терапии или к химиотерапии. Используется герициум и в том случае, если выполнить операцию по удалению опухоли поджелудочной железы уже не представляется возможным.
За счет вхождения в состав гриба жирных кислот YA-2, фенолов, бета-глюканов и иных полисахаридов, можно помочь организму в борьбе с онкопатологией. Эти же вещества позволяют усилить эффект от проводимой химиотерапии в 2-7 раз.
Японскими учеными был проведен эксперимент с мышами. Грызунам подсадили раковые клетки, а затем сформировавшуюся опухоль лечили герициумом. В итоге, у части мышей рост опухоли прекратился, а у некоторых из них она даже уменьшилась в размерах.
Герициум можно использовать в порошковой форме, или в виде настойки. Приобрести его можно в интернет-магазине или у травников (они чаще всего предлагают уже готовые настойки).
Способы применения гриба следующие:
Порошок (1 г) размешать в стакане теплой воды и оставить на 12 часов. Затем получившийся настой делят на три части и выпивают в течение дня, за 30 минут до приема пищи.
Можно приготовить средство аналогичным способом, но употребить его в полном объеме прямо после ночного отдыха натощак.
Можно приготовить настой из 150 мл водки и 10 г порошка. Выдержать такой настой следует в прохладном месте на протяжении 14 дней. С профилактической целью следует принимать по чайной ложке настоя 3 раза в день, а с лечебной целью по столовой ложке 3 раза в день.
Еще один способ применения герициума: в 150 мл растительного или оливкового масла, подогреваемого на водяной бане, нужно внести 10 г порошка и хорошо перемешать. После этого смесь убирается с огня и выдерживается в теплом месте на протяжении 3 часов. Затем еще 5 дней ее хранят в холодильнике. Принимать по схеме, описанной в третьем пункте.

Автор статьи: Быков Евгений Павлович | Врач-онколог, хирург
Образование: окончил ординатуру в «Российском научном онкологическом центре им. Н. Н. Блохина» и получил диплом по специальности «Онколог»
Как легко снизить уровень холестерина без лекарств дома?

Первые симптомы инсульта и 7 мер экстренной доврачебной помощи
Одной из опасных патологий является опухоль поджелудочной железы. Симптомы заболевания выявить на ранней стадии практически невозможно. Такой недуг диагностируется у пациентов, как правило, в запущенной стадии. А вылечить прогрессирующую патологию достаточно сложно.
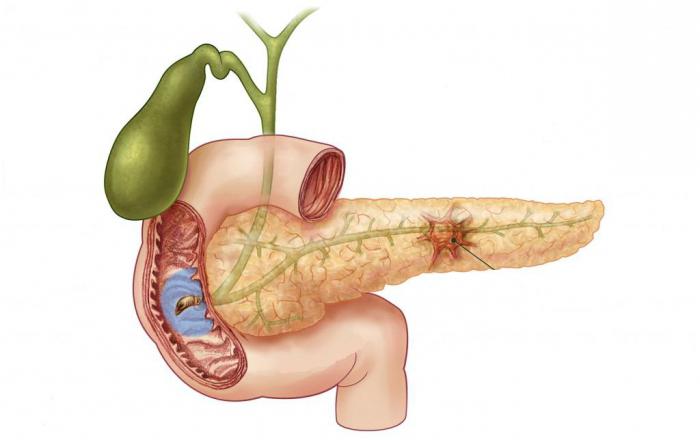
Анатомическое описание
Поджелудочная железа – небольшой орган, располагающийся непосредственно за желудком. Она выполняет две важные функции:
- Пищеварительная. Орган вырабатывает ферменты. Они способствуют расщеплению поступивших с пищей белков, жиров, углеводов. Выделение ферментов производится через протоки железы в просвет двенадцатиперстной кишки.
- Эндокринная. Поджелудочная вырабатывает гормоны, участвующие в обменных процессах. Среди них инсулин. Гормон, способный снижать уровень сахара в крови. Еще одним важным веществом является глюкагон. Гормон обеспечивает повышение уровня сахара. Не менее важно производство гастрина. Этот гормон повышает вырабатывание железой поджелудочного сока.
В анатомии выделяют следующие отделы поджелудочной:
Чаще всего диагностируется опухоль головки поджелудочной железы.
Причины патологии
Опухоль поджелудочной железы, симптомы которой ярко проявляются на последних стадиях, — это злокачественное образование. Патология достаточно распространена в онкологии. Поскольку на железу приходится повышенная нагрузка. В результате орган не всегда может справиться со своими основными функциями.
Причины возникновения опухоли во многих клинических случаях остаются загадкой. Однако медики выделили факторы, которые обеспечивают условия для создания клеток рака.

Итак, злокачественная опухоль поджелудочной железы может развиться на фоне:
- Курения. Это самый первый фактор, провоцирующий развитие патологии. Ароматические полициклические углеводороды, содержащиеся в табачном дыме, представляют собой сильнейший стимулятор развития опухоли. Практически 1/3 всех заболеваний рака поджелудочной спровоцирована именно курением.
- Пожилого возраста. Люди после 60-ти лет более подвержены риску возникновения патологии.
- Половой принадлежности. Согласно статистике, опухоль данной железы чаще диагностируется у мужчин.
- Сахарного диабета. Высокий уровень сахара способен привести к развитию рака поджелудочной.
- Хронического панкреатита. Длительно протекающее воспаление нередко становится предрасполагающим фактором к развитию заболевания. Реактивные изменения поджелудочной железы, характерные для панкреатита, провоцируют отечность органа. Отток ферментов затрудняется. Поджелудочный сок, не попавший в пищеварительный тракт, губительно воздействует на ткани органа. В результате этого серьезно нарушается паренхима поджелудочной железы.
- Ожирения. Избыточный вес и связанные с ним нарушения в организме могут стать источником развития рака.
- Неправильного питания. Злоупотребление углеводами, жирами создает усиленную нагрузку на орган. В результате чего железа может дать сбой. Питание, богатое фруктами, овощами, значительно снижает риск возникновения опухоли.
- Наследственности. При наличии родственников, перенесших данную патологию, риск развития онкологии железы значительно возрастает.
Первые признаки заболевания
Очень сложно определить тот период, когда возникают первые проблемы с поджелудочной железой. Симптомы могут быть незаметны вплоть до наступления 4 стадии онкологии. И, к сожалению, это не редкость. Поскольку дает о себе знать только выросшая опухоль поджелудочной железы. Симптомы патологии спровоцированы распространением рака в другие ткани.
Однако существуют признаки, которые позволяют заподозрить заболевание на начальной стадии. Они полностью зависят от локализации патологии.
Характеризуют начальные проблемы с поджелудочной железой, симптомы следующие:
- онкология головки – снижение веса, желтуха, жир в стуле, боль в животе;
- рак тела, хвоста – снижение веса, дискомфорт в животе.
Патология, развивающаяся в головке железы, дает о себе знать значительно раньше, чем онкология, возникшая в других отделах поджелудочной.
Основные признаки
В основном, если говорить про опухоль поджелудочной железы, симптомы могут наблюдаться следующие:
- Болевой дискомфорт в эпигастрии. Это самые первые жалобы пациента. Связи с употреблением пищи, как правило, не прослеживается. Боль значительно усиливается ночью. При локализации патологи в головке железы дискомфорт возникает в правом подреберье и зоне пупка. Если поражены хвост, тело поджелудочной, пациент испытывает боль в пояснице, межлопаточном районе. Дискомфорт при изменении положения может менять интенсивность. Поэтому данную боль нередко ошибочно причисляют к радикулитной.
- Паранеопластические признаки. Больной испытывает слабость, снижение аппетита. Нередко возникает отвращение к жирной, мясной пище. Пациент отказывается от излюбленных интоксикаций – кофеина, алкоголя, табака. Характерно проявляется снижение веса, нарушение сна, синдром Труссо (мигрирование тромбоза периферических вен).
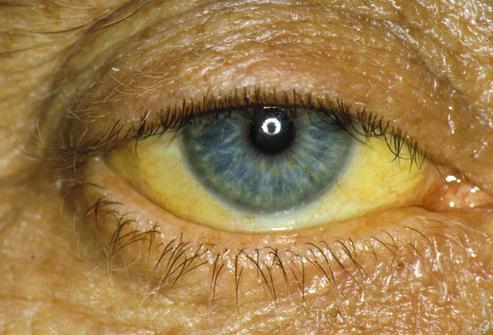
- Механическая желтуха. Происходит сдавливание желчного протока. В результате у пациента моча и кожа приобретают темный оттенок. Каловые массы светлеют. Возникает кожный зуд. Желчный пузырь на ощупь растянутый, безболезненный.
- Нарушение переваривания еды. В просвет кишечника не поступает необходимое количество ферментов и желчи. Вследствие этого пациент быстро худеет. У него возникает склонность к диарее.
- Чувство тяжести. Сдавливание двенадцатиперстной кишки вызывает у больного ощущение переполненности желудка, даже при малом количестве съеденной пищи. Возможна отрыжка тухлым. Иногда присоединяется рвота едой.
- Кровотечение. Если опухоль прорастает сквозь стенки желудка, у больного может наблюдаться данный признак. Его характеризует рвота кашицеобразной черной массой или каловые массы угольно-черного цвета.
- Симптомы гиперспленизма. Они проявляются при сдавливании опухолью селезеночной вены. У больного развивается лейкопения, анемия, тромбоцитопения. Возможно увеличение в размерах селезенки – спленомегалия.
- Признаки диабета. Если разрушаются инсулинпродуцирующие островки железы, то пациент испытывает характерную симптоматику. Возникает сильная жажда, зуд кожных и слизистых покровов, сухость во рту.
- Асцит. Это поздний признак патологии. Он свидетельствует о метастазах в брюшине, воротной вене.
Любой из приведенных симптомов сложно назвать специфическим для онкологии. Поэтому дискомфорт, связанный с поджелудочной, – обязательный повод обратиться к врачу.
Методы диагностики
Только обследование позволяет выявить опухоль.
Даже несмотря на наличие симптоматики (которая может характеризовать другую патологию), проводятся следующие исследования:
- УЗИ. Это безопасный и высокоинформативный метод. Такое исследование позволяет определить наличие воспалительного процесса, реактивные изменения поджелудочной железы, ее состояние. Ультразвуковое обследование позволяет выявить опухоль, размеры которой превышают 2 см. Кроме того, исследование дает представление об уровне эхогенности. При обследовании определяется состояние такой ткани, как паренхима поджелудочной железы. УЗИ позволяет выявить ее структурные изменения.
- КТ. Обследование дает характеристику о размерах, расположении патологии, вовлечении прилежащих органов. Исследование достаточно достоверное при обнаружении опухоли от 3 см. Однако КТ связано с рентгеновским облучением. Поэтому часто проводить его не рекомендуется.
- МРТ. Высокая информативность метода сочетается с меньшей нагрузкой на организм.
- Биопсия. Это самая достоверная диагностика онкологии. На исследование берется определенный участок опухоли, который внимательно изучается под микроскопом. Забор необходимого материала проводят двумя путями. Под контролем УЗИ вводят специальную иглу в район опухоли. Могут применять эндоскопический метод. В рот больному вводят специальную тонкую трубку.
- Исследование крови. В ней обнаруживается при онкологии повышение определенного вещества. Однако такая характеристика может являться симптоматикой и других болезней.
При обнаружении в биопсии клеток рака диагноз считается подтвержденным. Однако для определения стадии болезни потребуются дополнительные обследования: рентген грудной клетки, УЗИ печени.
Лечение патологии
Данное заболевание относится к наиболее сложным разделам онкологии. До сегодняшнего дня медики не могут однозначно ответить, как вылечить поджелудочную железу. Трудности связаны с пожилым возрастом пациентов. Кроме того, больные обладают множеством сопутствующих болезней. Еще один фактор, затрудняющий лечение, это определение патологии на поздних стадиях, когда опухоль поражает смежные органы.
Основное лечение — это хирургическая операция на поджелудочной железе. Последствия такого вмешательства зависят от многих факторов, главным из которых является стадия патологии.
Применяются, в зависимости от показаний, и другие методы лечения:
- паллиативные операции;
- лучевая терапия;
- химиотерапия.
Хирургическое лечение
Под операцией подразумевается процедура Уилла. У пациента удаляется часть железы, содержащая опухоль. Кроме нее такой же процедуре подвергается часть желудка, двенадцатиперстной кишки, желчного пузыря, лимфоузлов, которые располагаются вблизи поджелудочной.
Необходимость удаления такого количества органов обусловлена анатомическим расположением самой железы. Поджелудочная тесно прилегает к вышеназванным тканям. В связи с чем опухоль очень быстро распространяется на прилегающие органы. Их удаление позволяет остановить разрастание патологии.
К сожалению, только 10-25% онкобольных рекомендована операция на поджелудочной железе. Последствия хирургического вмешательства не исключают летальность.
При этом статистика приводит следующие данные, если говорить о пациентах с диагнозом "рак поджелудочной":
- Без операции в среднем продолжительность жизни больного составляет приблизительно 6 месяцев.
- После хирургического вмешательства такой срок увеличивается, в зависимости от стадии патологии, до 1,5-2 лет.
Паллиативные операции
- улучшить качество жизни;
- устранить болевой дискомфорт;
- бороться с механической желтухой;
- восстановить проходимость двенадцатиперстной кишки.
Существует несколько методов, которыми может быть проведена паллиативная операция. Опухоль поджелудочной железы, к сожалению, не удаляется. Однако качество жизни несколько улучшается.
К основным методам относятся:
- Эндоскопическая установка стента. В просвет суженного протока вводят специальную трубку или проволочный каркас. Он растягивает желчный путь. Таким образом восстанавливается функционирование протока. Желчь свободно выводится.
- Дренажная установка. Смысл операции сходен с предыдущей. Только проходимость желчи не восстанавливается, а выводится наружу – в специально предназначенный мешок.
Бороться с болью позволяют анальгетики. При сильном дискомфорте пациенту назначаются наркотические обезболивающие:
Дополнительные методы лечения
Для борьбы с онкологией поджелудочной пациента могут лечить следующими видами лучевой терапии:
- облучением тормозным излучением;
- дистанционной гамма-терапией;
- облучением быстрыми электронами.
Лучевую терапию могут проводить перед, после операции, а иногда и вместо нее. Продолжительность жизни пациента составляет 12-13 месяцев. Если лучевая терапия сочетается с паллиативной операцией, то срок жизни в среднем составляет около 16 месяцев.
Химиотерапию используют при невозможности провести другое лечение или для усиления эффекта от предпринятой терапии. К сожалению, такой метод позволяет достигнуть лишь частичной регрессии новообразования.
Прогноз патологии
В большинстве случаев диагноз устанавливается в запущенной стадии. У пациента возникают уже клинические проявления такой патологии, как опухоль поджелудочной железы. Прогноз данной болезни неблагоприятный.
Пациенты умирают от быстро увеличивающейся интоксикации, кахексии, кишечной непроходимости, механической желтухи и ряда других осложнений.
После проведенного хирургического вмешательства пятилетняя выживаемость пациентов (как свидетельствуют разные авторы) составляет 8-35%.

Профилактика патологии
Как вылечить поджелудочную железу при онкологии? К сожалению, это достаточно сложно. А иногда и невозможно. Именно поэтому следует приложить все усилия, чтобы избежать заболевания.
Для этого следует прислушаться к простым рекомендациям:
- Отказаться от курения.
- Наладить правильное питание.
- Исключить пагубное влияние внешней среды (асбестовая пыль).
- Своевременно лечить заболевания: панкреатит, сахарный диабет.
- Систематически проходить профилактические осмотры, особенно при наличии кист, отягощенной наследственности.
Не дайте ни единого шанса патологии развиться в вашем организме. Будьте здоровы!
Первые симптомы рака поджелудочной железы (ПЖ) возникают на поздних стадиях болезни, при достижении опухолью значительных размеров. Происходит сдавливание протоков или соседних органов, прорастание в них – образование метастазов. Первые признаки рака поджелудочной на ранней стадии схожи с такими же симптомами при патологии других органов. Они бывают невыраженными либо полностью отсутствуют. В начале своего развития новообразование почти всегда протекает бессимптомно. Это приводит к поздней диагностике, трудностям в лечения и к высокой летальности. На этом этапе возможно развитие неспецифических проявлений. Пациент, у которого есть хронические заболевания пищеварительной системы, может не придать им значения.
Почему образуется опухоль в поджелудочной железе?
Этиология заболевания до настоящего времени точно не установлена. Считается, что рак ПЖ — это результат мутации клеток, возникшей из-за генетической поломки в определенных генах.

Существует множество факторов высокого риска, которые при определенных обстоятельствах могут стать пусковым механизмом в развитии болезни и появлении признаков рака поджелудочной железы. Наиболее важные среди них:
- Образ жизни: вредные привычки (курение – первопричинный фактор, злоупотребление алкоголем), адинамия, вредная еда (употребление жиров и белков в больших количествах).
- Возраст (после 55 лет риск появления рака увеличивается вдвое).
- Пол (болеют преимущественно мужчины — это связано с большим процентов среди них, по сравнению с женщинами, курильщиков и употребляющих алкоголь).
- Раса (темнокожие расы больше подвержены, по сравнению с европейцами и азиатами).
- Патология органов системы пищеварения (панкреатит острый и хронический, перенесенный панкреонекроз, патология желчевыводящих путей, перенесенные оперативные вмешательства на желудке и ДПК).
- Доброкачественные образования в ПЖ (кисты, аденома).
- Наследственность.
- Контакт с токсичными веществами на производстве.
Клиническая картина рака ПЖ на ранней стадии
В основе клинических проявлений рака ПЖ лежат три механизма развития опухоли:
- сдавливание тканей новообразованием;
- закупорка желчевыводящих протоков;
- интоксикация продуктами распада.
На начальных этапах развития болезни опухоль еще небольшая, она поражает только определенную часть (головку, тело или хвост) железы. В связи с этим первые симптомы рака и его проявления могут отсутствовать, и онкозаболевание трудно распознать.
При уже имеющейся патологии ПЖ раковый процесс в железе на фоне измененной ткани может вызвать диспепсию, слабость, дискомфорт. Но в таких случаях больной может не связать подобные жалобы с началом рака из-за своих жалоб. Это пролонгирует диагностику опухоли ПЖ: пациент даже при признаках опухоли не обращается за медпомощью, принимая их за симптомы основного заболевания. Значительные изменения в ПЖ и самочувствии пациента появляются при разрушении большого числа панкреоцитов, секретирующих энзимы.

Но ни одно из вышеперечисленных проявлений болезни не является специфичным для рака ПЖ. Поэтому каждая новая жалоба (тяжесть в эпигастрии или подреберьях, тошнота, иктеричность склер) должна стать поводом для безотлагательного обращения к врачу и обследования. Особенно это касается тех, кому за 55. Даже если будет обнаружен камень в желчном пузыре или гастродуоденит, пока не осмотрена ПЖ, диагноз нельзя считать окончательным.
Дискомфорт в эпигастрии
Постепенное увеличение размеров опухоли проявляется дискомфортом в верхней части живота. Его локализация зависит от той части ПЖ, где возникло образования:
- если оно развивается в головке ПЖ, неприятные ощущения отмечаются в правом подреберье;
- рак тела ПЖ проявляется болезненностью в эпигастрии;
- при вовлечении в опухолевый процесс хвоста дискомфорт беспокоит в подреберье слева.
В начальной фазе рака боль отмечается редко, а локализацию возникающих неприятных ощущений иногда трудно описать и дать им четкое определение.
- чувством постоянно переполненного;
- метеоризмом;
- отрыжкой.

Это вызывает снижение аппетита и массы тела и может обнаруживаться не только при онкологическом процессе, но и при патологии многих пищеварительных органов при их воспалении. В связи с этим подобная симптоматика не связывается пациентом с новообразованием ПЖ.
Кожные проявления
В раннем периоде рака ПЖ выраженная симптоматика проявляется нечасто, поэтому изменения на коже практически не встречаются. Но с имеющимся раком ПЖ связывают сочетающиеся с ним некоторые кожные заболевания, которые могут начинаться на раннем сроке развития болезни:
- многоочаговый ретикулогистиоцитоз;
- ферментативный панникулит;
- эритема некролитическая мигрирующая.
Ретикулогистиоцитоз представляют собой узелки красно-коричневого цвета. Меняется внешний вид сустава: элементы появляются на фоне артрита. Процесс протекает симметрично. Изменения изначально происходят в кистях. В 50% случаев такие же элементы поражают слизистые оболочки. Причины патологии неизвестны, но замечена связь появления узелков с развитием онкологии ПЖ.
Ферментативный панникулит поражает голени и стопы. Выглядит в виде твердых узлов темного цвета, болезненных при пальпации, которые вскоре размягчаются и исчезают. Из них выделяются жировые массы коричневого цвета с дальнейшим развитием на этом месте вдавленных рубцов. Установлено, что заболевание появляется у пациентов с панкреонекрозом и раком ПЖ под воздействием энзимов ПЖ.
Эритема имеет вид пятен красного цвета, с шелушением. Они болезненные и зудящие. Появляется в местах с нежной кожей:
- в области паха;
- под коленом;
- в носогубных складках;
- на губах и языке.

Со временем на месте пятен появляются волдыри, окруженные пузырьками с жидкостью. Заболевание связано с раковым процессом в ПЖ и вызвано избыточной продукцией глюкагона альфа — клетками островков Лангерганса.
Если возникло любое из этих кожных заболеваний, и оно подтверждено лабораторными анализами, необходимо тщательное обследование для исключения рака ПЖ.
Но во многих случаях рак в период раннего своего развития не имеет симптомов, а поражение кожи впервые появляется на конечных стадиях. В 90% случаев рака головки ПЖ появляется симптоматическая желтуха. Это связано с пережатием холедоха прогрессивно растущим злокачественным образованием. Чаще всего это происходит, когда опухоль приобретает большие размеры.
Болевые проявления
Боль – это главный клинический симптом при раке ПЖ. Часто болевое ощущение в разных местах живота бывает первой жалобой при опухоли. Но встречается и бессимптомное течение в начале развития болезни. Локализуется в подреберьях или околопупочной области, боль бывает опоясывающей, усиливается ночью. Иногда интенсивность ее меняется при перемене положения тела. В таких случаях она ошибочно диагностируется как радикулярная боль. Это неспецифический симптом, поскольку сопровождает и другую патологию органов брюшной полости. Поэтому пациенты продолжают жить, не спеша обращаться к специалисту, а используют методы народного лечения.
Боль возникает без связи с приемом пищи и беспокоит примерно 90% пациентов с образованием в хвосте и 70% – с раком в головке ПЖ.

Ранняя боль при раке ПЖ связана со сдавлением растущей опухолью нервных стволов в месте её возникновения или высоким давлением в протоковых каналах железы. Появление болевого симптома на раннем этапе заболевания делает возможным проведение радикальной операции, поскольку заставляет пациента обратиться к врачу. Поскольку болевые ощущения бывают не только при раке ПЖ, но и при другой патологии, их продолжительность на протяжении 7 дней и больше должна стать причиной срочного обследования.
Какие исследования могут выявить рак поджелудочной на 1 стадии?
Диагностирование рака ПЖ проводится с применением функциональных и лабораторных методов.
Самым удобным и распространенным является УЗИ. Это удобный и безвредный метод, с его помощью возможен осмотр ребенка – осложнений никаких не наблюдается.
Для более детального исследования применяются:
- КТ с контрастным усилением;
- магнитно-резонансная томография (МРТ);
- МР панкреатохолангиография (МРПХГ);
- эндо-УЗИ (проводится с помощью ультразвука через стенку желудка);
- эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ) – эта методика используется реже из-за высокого риска осложнений;
- биопсия – взятие образца ткани для гистологического исследования.
Эти методы используются для обнаружения новообразования, его размеров, определения прорастания в другие органы.
Изменения в анализах
На ранних стадиях рака ПЖ при исследовании общеклинического анализа крови не выявляется никаких отклонений от нормы. С течением болезни появляется лейкоцитоз, лимфоцитоз, анемия, тромбоцитоз, повышение СОЭ.
К лабораторным методам, помимо общеклинического, относятся:
- глюкоза крови;
- биохимические анализы (диастаза, билирубин — общий, прямой, трансаминазы, белок и его фракции, щелочная фосфатаза, холестерин);
- кровь на онкомаркеры ПЖ – Са 19-9 (превышение нормального значения определяется и при воспалительных процессах, а на начальных этапах может оставаться в пределах вариантов нормы). Для раннего выявления рака ПЖ очень эффективен СА 494, особенно если применяется для проведения дифдиагноза с панкреатитом.

В биохимических анализах выявляется:
- гипоальбуминурия и гипопротеинемия;
- повышение щелочной фосфатазы и трансаминаз, причем увеличение фосфатазы наблюдается в большей степени.
Изменения на УЗИ
Доступным, информативным и безопасным методом является УЗИ. С его помощью выявляются:
- расширение или сужение вирсунгова протока и холедоха;
- изменения плотности и структуры ткани, наличие образований;
- изменение размеров и границ ПЖ.
МРТ и КТ диагностика
КТ – достоверный метод лучевой диагностики для выявления опухолей от 3 см. Пациент подвергается большой дозе лучевой нагрузки, поэтому исследование проводится по строгим показаниям.
МРТ – информативный, очень чувствительный метод, определяет опухоль от 2 см. Используется магнитное поле, поэтому более безопасен, по сравнению с КТ. Однако имеет ограничения – обследование не проводится при наличии любых металлических имплантов (искусственные клапаны сердца, водители ритма, суставы, зубные протезы, металлические фиксирующие пластины).
Биопсия поджелудочной
Биопсия относится к самым достоверным диагностическим методам выявления болезни. Для верификации диагноза проводится изъятие ткани из опухоли ПЖ для микроскопического исследования. У 90-95% пациентов с раком ПЖ диагноз подтверждается морфологически.
Лечение начальной стадии рака ПЖ
Лечение рака ПЖ на раннем этапе эффективно, но начальные стадии болезни с ее первыми признаками чаще всего являются случайной находкой. Применяют:
- хирургию;
- хирургию с последующей химиотерапией;
- хирургию с последующей лучевой терапией (облучением, радиационной терапией).
На ранних стадиях эффективнее всего – резекция опухоли с последующей химиотерапией.
Медикаментозная терапия
К медикаментозной терапии рака ПЖ относится химиотерапия – лекарственные средства, убивающие раковые клетки. Используются специальные препараты, подавляющие рост атипичных клеток:

Назначается какой-то один из препаратов или одновременно несколько для комплексного воздействия. Дозировка индивидуальна, как и длительность курса. Они зависят:
- от объема опухоли;
- от тяжести состояния больного.
Химиотерапия используется для проведения комплексного лечения: назначается до и после операции.
Помимо химиотерапевтических препаратов, применяются обезболивающие лекарственные средства и препараты, улучшающие пищеварение.
Терапия сопровождается развитием побочных эффектов. Они зависят от конкретного препарата и назначенной дозы и проявляются по-разному у каждого пациента. Все химиотерапевтические средства воздействуют на быстро делящиеся клетки. Здоровые клетки также подвергаются влиянию лекарства. Многие препараты вызывают выпадение волос. В течение первой недели приема может возникнуть язвенное поражение слизистой полости рта, диспепсия (сильная мучительная тошнота, рвота, понос).
Терапия проводится циклами: прием препарата сменяется периодом восстановления, затем назначается следующий курс лечения и реабилитации. Сколько таких лечебных циклов необходимо, решается индивидуально в каждом случае. Большая часть противораковых лекарств применяется парентерально (внутривенно), некоторые принимаются в таблетированной форме. В последнем случае возможно амбулаторное или домашнее лечение. Однако может понадобиться короткое пребывание в больнице, обусловленное общим состоянием здоровья и видом принимаемых лекарств.
Необходимость хирургического вмешательства
На начальных этапах. Если опухоль ПЖ удалось определить после появления первых симптомов, эффективно хирургическое лечение. Используются различные методики: удаляют пораженную часть ПЖ. При необходимости резецируется селезенка с пораженными лимфоузлами – при раке хвоста, двенадцатиперстная кишка (ДПК) с дальнейшим восстановлением строения желчных протоков.

В ходе операции Уиппла резецируется головка ПЖ, ДПК, часть желудка, холедох и лимфоузлы. Во время проведения оперативного вмешательства может обнаружиться большее распространение ракового процесса в железе, чем при предварительном диагностическом обследовании.
Народные методы и фитотерапия
Многие больные с раком ПЖ лечатся самостоятельно, применяя народные средства. Но при такой опасной патологии, как рак ПЖ, подобное лечение может быть не только неэффективным, но возможно резкое прогрессирование процесса и утяжеление состояния. Пролонгация может вызвать быстрое метастазирование и неэффективность дальнейшего лечения. Болезнь может развиться до стадии, когда останется лишь единственное лечение – паллиативное. Поэтому рекомендуется традиционная медицина: при подозрении на онкозаболевание необходимо немедленное обращение к специалистам для обследования и дальнейшего лечения.
Диета при раке ПЖ на начальной стадии
При любой патологии ПЖ, включая рак, необходимо применение диетического питания, которое является составной частью комплексного лечения. Правильное питание с исключением вредных продуктов, частый и дробный прием пищи, кашицеобразная консистенция еды, комфортная температура каждого блюда щадат оставшиеся здоровые клетки ПЖ, уменьшает функциональную нагрузку.
При любых формах рака ПЖ, исходящих из разных клеток, происходит нарушение всасывания питательных веществ, развивается анорексия. Поэтому необходимо питание с повышенным в рационе количеством жиров и белков.
От правильного питания зависит улучшение самочувствия пациента и процесс выздоровления, особенно на ранних этапах развития болезни. Любое нарушение диеты может стать толчком к неконтролируемому делению клеток и прогрессивному росту образования. В связи с этим пищу рекомендуется варить, запекать или готовить паровым способом. Необходимо исключить жареное, копченое, жирное, соленое, алкоголь, газированные напитки, крепкий кофе и чай. Противопоказаны кондитерские и хлебобулочные изделия. Существует список запрещенных, разрешенных и частично ограниченных к употреблению продуктов, которого должен придерживаться пациент.

Часто из-за побочных эффектов больной не может есть: тошнота, рвота, язвы во рту, меняющиеся вкусовые ощущения, отсутствие аппетита не дают возможности нормально принимать пищу.
Рак ПЖ и методы, применяемые для его лечения, нарушают секрецию ферментов и синтез инсулина: возникают проблемы с перевариванием пищи, повышается сахар в крови. Поэтому питание корректируется, вносятся изменения в диету, которая разрабатывается индивидуально в каждом случае.
Вероятность положительного прогноза при лечении
При выявлении опухоли до 2 см, которая не распространилась за пределы ПЖ, возможно проведение любого радикального вмешательства, что значительно продлит жизнь. Но положительный исход болезни выявляется примерно у половины пациентов в связи с большим риском дальнейших осложнений, наблюдаемых после операции. Ранняя стадия рака ПЖ характеризуется развитием рецидива в последующие годы. Другие известные виды лечения не дают даже такого результата. Прогноз зависит и от локализации новообразования.
При поражении раком головки ПЖ резекция опухоли лишь в 15-25% случаев дает положительный результат. Но если оперативное лечение не проводится, то летальность составляет 85% в течение первого года.
Возможные осложнения заболевания
Злокачественные образования ПЖ осложняются:
- сахарным диабетом;
- синдромом мальабсорбции;
- расстройствами циркуляции желчи;
- трофическими нарушениями из-за расстройства панкреатической секреции ПЖ.

Опухоль может метастазировать в близко расположенные – желудок, тонкий кишечник, толстую кишку, в сосуды и лимфатические узлы. Большие по размеру образования могут пережимать ДПК или отрезки толстого кишечника с развитием непроходимости.
Профилактика для исключения перехода на более тяжелую стадию
Чтобы предупредить дальнейшее прогрессирование рака, при выявлении злокачественного процесса на первой стадии необходимо внимательно относиться к собственному здоровью: при появлении новых жалоб или усилении симптомов следует обращаться к врачу для обследования.
Отказ от вредных привычек, своевременная адекватная терапия заболеваний ПЖ и патологий других пищеварительных органов, правильное сбалансированное питание – все это поможет предотвратить дальнейшее прогрессирование болезни или появление рецидива.
