Длительное воспаление желчного пузыря обычно не доставляет своему обладателю особых неприятностей. Однако при определенных условиях возникает обострение хронического холецистита, проявлений которого и врагу не пожелаешь. Если вам поставили этот диагноз, нужно знать, как избежать острых периодов.

Почему возникает воспаление желчного пузыря?
Желчь, которая выделяется клетками печени, накапливается в желчном пузыре. Ее главная функция — переваривание жиров. Для этого она должна попасть в кишечник через желчевыводящие пути. По дороге она смешивается с ферментами поджелудочной железы и выходит через сфинктер Одди.
При холецистите нарушен нормальный отток желчи. Чаще всего это вызывается камнями, попадающими в протоки из желчного пузыря. Конкременты блокируют желчные пути, и желчь накапливается в пузыре. Если блокада повторяется часто, развивается хроническое воспаление стенки желчного пузыря. Наличие острых камней также травмирует этот орган.
Воспаление может развиться и без конкрементов. Бактерии распространяются с током крови из хронических очагов инфекции, например, миндалин или кариозных зубов, и попадают в желчь. Если имеется нарушение сократимости пузыря (например, при дискинезии желчевыводящих путей), инфицированная желчь застаивается и вызывает гнойное воспаление.
На фоне инфекции в любом случае будут формироваться камни. Таким образом получается замкнутый «порочный круг», когда одна причина усиливает другую. И если компенсационные возможности организма иссякают, начинается острый период.
Почему оно может обостряться?
Обострение хронического холецистита вызывается теми же факторами, которые привели изначально к воспалению желчного пузыря. Что способствует обострению заболевания:
- нарушение диеты;
- чрезмерная физическая нагрузка;
- эмоциональное перенапряжение;
- острая инфекция, например, ОРВИ;
- употребление алкоголя.
Холецистит обостряется при любом движении камней или застое желчи. Спровоцировать это может обильная жирная пища и алкогольные напитки, в ответ на которые желчный пузырь активно сокращается. Сильный стресс способствует спазму гладкой мускулатуры и выбросу желчи.
Как проявляется этот период
В стадии обострения появляется развернутая клиническая картина заболевания. Начинается приступ в течение нескольких часов после погрешности в питании. При обострении хронического холецистита симптомы следующие:
- появление острой боли в животе, под правым ребром;
- боль отдает в правую руку, лопатку и даже в область сердца;
- может подняться температура;
- характерна тошнота и многократная рвота.
Типичный приступ желчной колики длится до тех пор, пока камень не покинет желчные пути. В случае бескаменной формы хронического холецистита симптомы обострения могут продолжаться несколько дней и быть менее выраженными.
Как проводится диагностика
Как только появились первые признаки обострения, обратитесь к врачу, чтобы не допустить развития осложнений. Вам будут назначены следующие исследования:
- УЗИ органов брюшной полости. При обострении холецистита стенка желчного пузыря будет утолщена, в его содержимом выявляется мутная взвесь. Воспаление может распространяться на брюшину, окружающую желчный пузырь. А также по эхографии будет обнаружена причина обострения (камень или нарушение строения желчевыводящих путей). Необходимо дополнительно осмотреть поджелудочную железу, поскольку она часто вовлекается в воспалительный процесс.
- Общий анализ крови. Результат покажет признаки воспаления: повышение лейкоцитов и СОЭ.
- Копрограмма сдается для оценки функции поджелудочной железы.
- Биохимия крови. В этом анализе важно оценить работу печени.
- Дуоденальное зондирование проводится при бескаменной форме хронического холецистита. Во время этого исследования собирается желчь и оценивается ее состав.
- Если по УЗИ были найдены конкременты, будет проведена эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Контрастное вещество вводится непосредственно в желчные протоки через двенадцатиперстную кишку.
- МР-холангионрафия. Пациенту вводится внутривенно контраст, после чего смотрятся желчные протоки. Метод является неинвазивным и дает хорошую картину.
Совокупность различных методов исследования позволит поставить диагноз и исключить другие заболевание, симптоматика которых похожа на обострение хронического холецистита.
Что делать при обострении
Варианты того, что делать при обострении хронического холецистита, зависят от частоты приступов в год. Если обострение холецистита появляется 1-2 раза в год, то говорят о легком течении заболевания. При возникновении жалоб 3-4 раза в год считается, что это среднетяжелый холецистит. И если у вас бывает больше 5 обострений в год, то это тяжелый случай болезни..
В легких случаях достаточно убрать симптомы, особенно, если у вас бескаменная форма холецистита. В среднетяжелых и тяжелых случаях рекомендуется удалять желчный пузырь. Если же причиной обострений служат конкременты, можно попробовать раздробить их лазером или ультразвуком. Конкретный метод терапии определяет ваш лечащий врач.
Также схема действий зависит от длительности обострения. Если приступ короткий, то можно усилить стандартную терапию, которую вы и так регулярно принимаете. Например, более частый прием спазмолитических препаратов или Урсосана для растворения желчных камней. Но если боли продолжаются дольше 3-4 часов, нужно обязательно ложиться в больницу, потому что может серьезно пострадать печень.
Какие есть варианты лечения
Лечение обострения хронического холецистита проводится как амбулаторно, так и в условиях стационара. Это будет зависеть от тяжести состояния пациента и сопутствующих заболеваний. Рассмотрим подробнее все варианты.
Ограничение питания
Чаще всего болевой приступ возникает на фоне нарушения диеты. В период обострения категорически запрещена жирная пища и алкоголь. Это может усилить рвоту. Если у вас есть аппетит, отдайте предпочтение легкоусвояемым продуктам, разрешенным лечебным столом №5: кисломолочным напиткам, вареным или тушеным овощам, курице или индейке.
Принимайте пищу не реже 5 раз в день. Это улучшит отток желчи и опорожнение желчного пузыря. Если же аппетита нет, не заставляйте себя есть. Пейте простую чистую воду или куриный бульон.
Медикаментозная терапия
Полноценное лечение обострения хронического холецистита не получится без принятия таблеток. Терапия нацелена на уничтожение инфекции, снятие воспаления и спазма, а также улучшение состава желчи. Выбор лекарственных средств будет зависеть от вида холецистита. Препаратами выбора являются:
- желчегонные препараты;
- жёлчегонные сборы трав;
- спазмолитики;
- обезболивающие;
- антибиотики.
При калькулезном холецистите назначение желчегонных лекарств и трав строго запрещено. Это может осложнить и так нелегкое состояние больного человека.
Хирургическое лечение
Если обнаружены камни в желчном пузыре, приведшие к обострению заболевания, то это является показанием к проведению плановой операции по удалению желчного пузыря. Это единственный радикальный способ, который позволит навсегда забыть о болезни.
Как лечить калькулезный холецистит без операции? В период ремиссии можно попробовать раздробить камни в желчном пузыре или попытаться растворить их приемом урсодезоксихолевой кислоты. Но 100% результата врачи не обещают.
Как избежать обострения
Сам хронический холецистит и его обострение легко можно предотвратить. Но для этого придется изменить свой образ жизни и, главное, пищевые привычки. Иначе вы рискуете очень быстро оказаться в больнице и на операционном столе. Ваше меню должно соответствовать диетическому столу №5, показанному при любых заболеваниях печени и желчевыводящих путей.
Постарайтесь делать перерывы между приемами пищи не дольше 4 часов. Выходить из-за стола нужно с легким чувством голода. Все продукты необходимо варить, тушить или запекать. Можно употреблять нежирные сорта мяса, птицы и рыбы. И не забывайте пить достаточное количество воды.
Заключение
Каждый пациент с обострением хронического холецистита испытывает свои симптомы, и поэтому лечение может отличаться. Лучше всех течение вашего заболевания знает только лечащий врач. Слушайте его рекомендации, и у вас обязательно получится взять болезнь под контроль.
Обострение холецистита сопровождается проявлениями, свойственными процессу воспаления желчного пузыря, их интенсивность при хронической форме нарастает. Патология может протекать с образованием конкрементов или без них, чаще возникает у женщин. Застой желчи также провоцирует ухудшение состояния пациента.
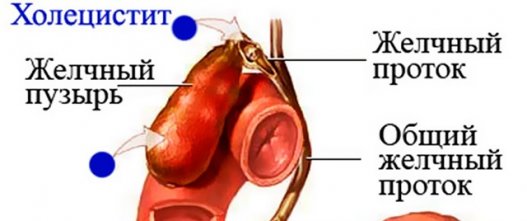
Причины обострения
Патология может развиться как после перенесенного в острой форме заболевания, так и постепенно самостоятельно. Существенную роль играют инфекции (паратифозные, кишечные и другие палочки, а также стрепто-, энтеро- и стафилококки).
Источниками инфекции становятся заболевания:
- органов пищеварения (воспалительного характера: аппендицит, панкреатит и др.);
- органов дыхания (синуситы, гаймориты);
- органов мочевыделения (циститы, уретриты, пиелиты и др.);
- репродуктивной системы (простатиты, аднекситы);
- печени (вирусной этиологии);
- связанные с паразитами (аскаридоз, лямблиоз).
Обострение хронического холецистита начинается с нарушения функций, отвечающих за отток желчи. В результате застоя повышается риск появления желчнокаменной болезни, предшествующей хроническому холециститу.
Вместе с тем хроническая форма болезни приводит к замедлению моторики поджелудочной железы, что в свою очередь вызывает застой желчи и усиленное камнеобразование.
Вызвать обострение хронической патологии способны многочисленные предрасполагающие факторы. Частая причина — погрешности в питании. Если пациент принимает пищу в большом количестве, через большой промежуток времени, употребляет жирные или острые блюда, много мяса, он попадает в группу риска.
Вызвать обострение могут:
- употребление алкогольных напитков;
- стресс;
- отсутствие в рационе растительных волокон и клетчатки;
- беременность;
- аллергия (в большей степени пищевая).
Калькулезный холецистит может быть вызван:
- тряской при езде;
- высоким физическим напряжением;
- приемом лекарственных средств, обладающих желчегонным действием;
- резкой сменой положения тела (особенно после плотной еды).
Риск обострения хронической патологии повышается у пациентов, страдающих:
- избыточной массой тела;
- патологиями развития желчевыводящих путей;
- дискинезией;
- простудой, хроническими патологиями, связанными с внутренними органами.
Болезнь может обостряться ежегодно от 1 до 4 раз.
Общие симптомы
Особенности патологии — длительное течение, чередование обострений и ремиссии.
Предвестником начинающегося обострения является усиление болевого синдрома. Сначала боль возникает в эпигастральной области и правом подреберье, носит периодический характер, она незначительная. Такое состояние может сохраняться до нескольких недель.

Постепенно болевые ощущения усиливаются, распространяются на лопатку и плечо, поясницу, область сердца. Характерное проявление — усиление боли после употребления жирных или острых блюд, газированных или алкогольных напитков.
Симптомы калькулезного холецистита в хронической форме могут быть похожи на проявления желчной колики (нестерпимая боль схваткообразного характера, отрыжка).
- тошнота, переходящая в рвоту;
- увеличение живота в размерах;
- горький привкус во рту;
- отрыжка;
- усиление болевого синдрома после рвоты;
- чередование запоров и поносов;
- слабость;
- желтушность кожи, зуд (при формировании конкрементов);
- быстрая утомляемость;
- изжога, неприятные ощущения за грудиной;
- нарушение формулы сна;
- усиление газообразования;
- повышение температуры;
- смена настроения;
- сильная потливость;
- головная и суставная боль.
Могут возникать нетипичные проявления:
- боль в области сердца (тупая);
- нарушение глотания.
При холецистите, осложненном перитонитом, боль носит постоянный характер, усиливается даже при незначительном движении.
Если под влиянием обострения холецистита возникает панкреатит, боль становится опоясывающей, отдает в эпигастральную область, левое подреберье.
При раздражении солнечного сплетения, вызванном холециститом, появляется нестерпимая жгучая боль, усиливающаяся после надавливания на нижнюю часть грудины, с иррадиацией в спину.
Диагностика
При появлении симптомов ухудшения состояния пациенту необходимо вызвать скорую помощь. Во время проведения диагностики доктор стремится не только правильно поставить диагноз, но и выявить возможные осложнения, чтобы выбрать правильную тактику при назначении лечения.
Врач выслушивает жалобы, собирает анамнез, осматривает больного, пальпирует переднюю брюшную стенку. Уточняет место нахождения боли, ее интенсивность. После осмотра пациенту назначают дополнительные методы обследования:
- анализы крови и мочи (при обострении отмечается лейкоцитоз, ускоренная СОЭ);
- биохимический анализ (отмечается повышенная активность печеночных ферментов);
- дуоденальное зондирование (в посеве желчи удается обнаружить возбудителя, определить его чувствительность к антибиотикам; наблюдается повышение уровня билирубина, белка, свободных кислот);
- холецистографию;
- сцинтиграфию;
- холеграфию;
- артериографию;
- УЗИ желчного пузыря (выявляется нарушение моторики, процесс воспаления в желчных путях, расширенные желчные протоки);
- МРТ и КТ.
Требуется проведение дифференциальной диагностики со следующими патологиями:
- желчнокаменной болезнью;
- дискинезией желчных путей;
- болезнью Крона;
- холангитом в хронической форме;
- неспецифическим язвенным колитом.
Первая помощь
При обострении хронической формы следует немедленно обращаться за помощью к доктору. Специализированную помощь могут оказывать только медицинские работники (включая бригаду скорой).
Нельзя принимать анальгетики до осмотра врачом. Необходимо:
- исключить физическую нагрузку;
- вызвать скорую;
- отказаться от приема пищи;
- лечь, заняв удобное положение.
Лечение
Больного помещают в стационар, где он находится от 1,5 до 3 недель. Назначается постельный режим, обильное питье. Независимо от наличия или отсутствия конкрементов, консервативная терапия включает:
- диетотерапию;
- прием медикаментозных средств;
- симптоматическое лечение (желчегонные, обезболивающие препараты, иммуномодуляторы, антибиотики).
Для устранения болей применяют Спазмалгон, Баралгин (в инъекциях). Снимают спазм с помощью Но-шпы, Папаверина. Из желчегонных препаратов назначают Фестал, Аллохол, Холензим и др. Для детоксикации организма используют внутривенное капельное введение растворов (хлористого натрия, глюкозы).

Для снятия воспалительного процесса, устранения инфекции, паразитов — антибактериальные средства. Назначают ферменты для нормализации пищеварительных процессов (Панзинорм, Мезим). С целью защиты печени применяют Карсил, Эссенциале.
После стихания острых проявлений назначают физиотерапевтическое лечение:
- электрофорез;
- индуктотермию;
- рефлексотерапию;
- лечение грязями.
Допускается применение лекарственных растений: семян тыквы, льна, овса, настоев календулы и ромашки, листьев березы, одуванчиков, отвара кукурузных рылец.
При лечении калькулезного холецистита в хронической форме и бескаменного в тяжелой форме требуется хирургическое лечение (удаляют воспаленный желчный пузырь). Используют методы:
- лапароскопию (в области живота выполняют небольшие надрезы, через них вводят инструменты);
- лапаротомию (на передней стенке живота делают разрез и проводят операцию).
При наличии противопоказаний к проведению операции используют метод нехирургического дробления камней. Однако разрушение камней не избавляет от них, в дальнейшем часто конкременты образуются повторно.
Диета
В течение 2 суток разрешено употреблять лишь слабый чай, отвар шиповника. Диета при обострении холецистита (№5 В) назначается с 3 суток (на 4–5 дней). Характеризуется:
- отсутствием раздражителей (не только химических, но и механических);
- ограничением белков, углеводов, жиров;
- дневной рацион делится на 5 приемов;
- употребление большого количества жидкости (ежедневно до 2,5 л);
- полное отсутствие соли.
Пища должна быть пюреобразной, приготовленной на воде (без добавления масла). Разрешаются:
- крупяные супы (манная, рис, овсянка);
- каши (овсяная, рисовая);
- овощные соки, компоты;
- понемногу добавляют нежирный творог, протертое мясо, отварную рыбу;
- сухарики.
После 8-10 суток пациенту назначают диету № 5А (так питаться пациент должен в течение 7-10 дней). Разрешенные продукты:
- овощные протертые супы, в том числе можно есть приготовленные на основе разваренной крупы;
- протертое мясо нежирных сортов, птицу можно куском;
- нежирные сорта рыбы (отваривают или готовят на пару);
- кисломолочные продукты, нежирный творог, молоко;
- омлеты из яичного белка, желтки — не больше 1 шт. в день только при добавлении в блюда;
- каши протертые;
- отварные овощи протертые;
- фрукты запеченные или протертые (если сырые);
- кисели, мед, варенье, мармелад, зефир;
- масло сливочное до 30 г (при добавлении в блюда);
- чай, слабый кофе, отвар шиповника, соки.
- бобовые, капуста, пшено (способствующие процессам брожения);
- пряные, маринованные, острые, соленые продукты (вызывающие усиление отделения желчи);
- крепкие бульоны;
- кислые продукты и с высоким содержанием клетчатки (клюква, сливы);
- жирное мясо, колбасные изделия, копчености, консервы;
- жирный творог, сливки;
- продукты с содержанием эфирных масел (лук, редис, чеснок);
- газированные и алкогольные напитки, какао и кофе.
Профилактика
Предупредить обострение позволяют несложные профилактические меры:
- строгое соблюдение рекомендованной врачом диеты;
- при составлении меню использовать только разрешенные продукты;
- следить за массой тела;
- стараться избегать стрессов;
- предотвращать развитие кишечных инфекций;
- избегать переедания;
- принимать медикаментозные средства только по назначению доктора;
- отказаться от употребления алкоголя;
- в период ремиссии заниматься лечебной гимнастикой;
- использовать для питья минеральную воду («Ессентуки» № 4, 17 или аналогичную) ежедневно 3 раза по 200 мл;
- принимать желчегонные чаи, отвар бессмертника, настои зверобоя, календулы.
После хирургического лечения посещать гастроэнтеролога ежегодно не реже 2 раз. Пациентам показано санаторно-курортное лечение.
Развитие холецистита, или воспаление желчного пузыря – достаточно распространенное заболевание. Чаще всего оно встречается у людей, которые страдают заболеваниями пищеварительной системы.
Общее описание
Холециститом называется воспаление желчного пузыря. Он расположен с правой стороны под печенью и является жизненно важным органом в работе системы пищеварения.
 Воспаление желчного или его протоков негативно влияет на общее состояние здоровья.
Воспаление желчного или его протоков негативно влияет на общее состояние здоровья.
По статистике развитие холецистита встречается у женщин в пять раз чаще, чем у мужчин. Особенно страдают люди, которые имеют избыточный вес. Недуг может проходить в острой и хронической форме.
Развитие хронического холецистита длится ни один год. Обычно первые симптомы пациент оставляет без должного внимания. По этой причине заболевание выявляется, когда приобретает запущенную стадию развития.
Возникает недуг часто в результате неправильного режима питания. Вредная пища негативно действует на организм, вызывая обострение. Лечение хронического холецистита должен назначить врач-гастроэнтеролог. Эффективности терапии можно добиться только при соблюдении соответствующей диеты.
Симптомы и причины
Заболевание хронического холецистита определяется воспалительным процессом в желчном пузыре, которое периодически обостряется. Такое состояние вызывает болевые ощущения в области печени и подреберья с правой стороны. Иногда боль отдает в области лопатки или плеча. Также симптомы могут проявляться приступами рвоты, тошнотой и чувством горечи, которая возникает в ротовой полости.
Обострение хронического холецистита вызывает запоры, которые чередуются с диареей. Иногда у пациента повышается температура и происходит общее изменение состояния здоровья. Симптомы заболевания могут вызывать раздражительность, слабость и нарушить сон человека.
Ослабление организма, которое вызывает обострение холецистита, снижает иммунную систему. В результате повышается возможность заболеваний, вызванных вирусными инфекциями. Особенно это касается осеннее зимнего периода.
Симптомы холецистита сказываются на работе кишечника, что становится причиной нарушения функций пищеварительной системы. Данный фактор объясняет, почему недуг часто проходит совместно с другими заболеваниями, такими как гастрит или панкреатит.
Вызвать обострение холецистита могут различные факторы, среди которых выделяют:
- Неправильное питание, которое заключается в принятии жареной, острой и жирной пищи в избыточном количестве;
- Злоупотребление алкогольными напитками;
- Большая физическая нагрузка;
- Сильное переохлаждение;
- Различные заболевания, возникающие при сниженном иммунитете.
Для устранения неприятных ощущений применяют медикаментозное лечение, которое должен назначить врач после обследования.
Диагностика
Основная масса пациентов обращается за медицинской помощью в момент, когда происходит острый воспалительный процесс. Причиной посещения специалиста становятся явные признаки возникновения холецистита, которые проявляются в виде сильных болевых ощущений в области живота.
Гастроэнтеролог начинает диагностику с опроса пациента. Он выясняет, когда начали проявляться первые симптомы, после чего больному нужно сдать лабораторные анализы и пройти обследование. Если у человека возникает приступ резкой боли, он нуждается в срочной госпитализации, где может быть проведена внеплановая операция.
Диагностика хронического холецистита заключается в проведении УЗИ. При обследовании брюшной полости специалист выявляет изменения, которые происходят в желчном пузыре. Данная процедура позволяет определить наличие камней или другие образования.
В зависимости от стадии воспаления, специалист может назначить более информативные методы диагностирования. Может понадобиться прохождение дуоденального зондирования и холецистография, которые позволят микроскопически исследовать желчную массу. Данное обследование пациенту нужно пройти в поликлинике по месту проживания или в стационарном отделении, куда он направляется для прохождения курса терапии.
Лечение
 Человек тяжело переносит симптомы, которые проявляются в момент обострения хронического холецистита.
Человек тяжело переносит симптомы, которые проявляются в момент обострения хронического холецистита.
Основная причина возникновения недуга заключается в неправильном питании. Главным фактором, позволяющим провести результативное лечение, является соблюдение строжайшей диеты.n Больному запрещается употребление жаренной, жирной и острой пищи.
Из рациона питания нужно исключить все продукты, которые приводят к воспалению желудочно-кишечного тракта.
Больному рекомендуется соблюдать постельный режим, а также обильное употребление жидкости. Недопустимы газированные и другие напитки, которые приводят к раздражению стенки кишечника.
На основании результатов обследования врач назначает лечение. Оно заключается в комплексном приеме медикаментозных препаратов, действие которых направлено на снятие воспалительного процесса в желчном пузыре.
К наиболее эффективным препаратам, позволяющим снять симптомы холецистита, относятся:
- Спазмолитические препараты, которые способны снять спазмы и предотвратить новый приступ;
- Медикаменты, обладающие обезболивающим действием;
- Желчегонные медикаментозные средства;
- Иммуномодулирующие препараты, которые останавливают воспалительный процесс при выведении желчи;
- Антибактериальные аптечные средства, которые обладают широким спектром действия.
Двухнедельное лечение позволяет пациенту ощутить признаки улучшения общего состояния здоровья. Курс терапии составляет месяц. За этот период полностью проходят симптомы проявления холецистита и восстанавливаются функции желчного пузыря. Добиться результативности можно только при соблюдении всех рекомендаций врача.
Для предотвращения возобновления рецидива больной должен полностью пройти лечение. Если данная терапия оказалась не эффективной и желаемые результаты не достигнуты, пациенту назначается операция по удалению желчного пузыря.
Лечение в домашних условиях
Принцип лечения желудочного заболевания основан на применении препаратов, основой которых являются натуральные компоненты, и соблюдение диеты. Улучшить работу желчного пузыря можно при помощи различных народных методов, которые позволят снять болевой синдром.
Некоторые составы, применяемые при лечении воспаления желчного, содержат пчелиный мед. Он обладает множеством свойств, которые оказывают целебное действие на человеческий организм. Но учитывая, что мед может вызвать аллергическую реакцию, к его употреблению нужно относиться с осторожностью.
Применяя народные методы лечения в домашних условиях, многие больные ощущают значительное облегчение. Но без предварительной консультации специалиста применение «бабушкиных» рецептов недопустимо. Есть множество рецептов из лекарственных трав, которые обладают различными свойствами.
При спазмах
 Спазмы, которые беспокоят больного при воспалении желчного пузыря, знахари рекомендуют снимать отварами трав. Для приготовления средства используют травяной сбор, в состав которого входит подорожник, ромашка, мята, одуванчик, спорыш, березовые листья и крапива. Лекарственный состав можно приобрести в гомеопатической аптеке или заготовить самостоятельно.
Спазмы, которые беспокоят больного при воспалении желчного пузыря, знахари рекомендуют снимать отварами трав. Для приготовления средства используют травяной сбор, в состав которого входит подорожник, ромашка, мята, одуванчик, спорыш, березовые листья и крапива. Лекарственный состав можно приобрести в гомеопатической аптеке или заготовить самостоятельно.
При диарее
Для того чтобы восстановить работу кишечника, нужно настоять лекарственные травы и принимать их в течение дня. Лечение проводится зверобоем, мятой, пустырником, бессмертником.
При запорах
Человек, страдающий запорами, может приготовить настой из лекарственных растений, которые обладают слабительными свойствами. К ним относится кора крушины, плоды фенхеля, тысячелистник.
При воспалении
К противовоспалительным средствам относится цветок алоэ. Сок этого растения обладает противомикробным действием и широко применяется в народной медицине.
Для улучшения отхождения желчи
Очистить протоки и усилить отхождение желчи можно, приготовив лекарственное средство из хорошо знакомых овощей. Для этого потребуется свежеприготовленный сок из свеклы, огурца и моркови. Соединив все в одной емкости, добавляется сок свежего лимона. Лекарственный состав рекомендуется принимать перед употреблением пищи. Также полезно кушать овощи в сыром виде.
При желчнокаменной болезни
Образование камней в желчном пузыре доставляют человеку множество проблем. Облегчить состояние поможет отвар, который приготовлен из семян обычного укропа.
Применяя любой способ лечения воспалительного процесса желчного пузыря, нельзя забывать, что правильное питание необходимо для достижения желаемых результатов. Каждый человек должен понимать, что обнаружив первые признаки заболевания, нельзя ждать, что оно пройдет само, лучше своевременно обращаться к врачу.
