Колоректальный рак: симптомы и лечение. Колоноскопия под наркозом. Подготовка к колоноскопии
Колоректальный рак — это англоязычное название рака толстой и прямой кишки (КРР). Согласно статистике, колоректальный рак — вторая причина онкологической смерти у женщин и третья — у мужчин. Каждый год в нашей стране регистрируется более 68 000 новых случаев заболевания. Колоректальный рак оборвал жизнь прекрасной Одри Хэпберн, а музыкант и поэт Светлана Сурганова 8 лет боролась с этой болезнью и победила. Сегодня методы диагностики и профилактики рака кишечника не стоят на месте. И если отнестись к проблеме серьезно, можно избежать встречи с этим тяжелым недугом. Рассказывает хирург-колопроктолог Бадма Башанкаев.

Рак прямой и толстой кишки: симптомы
В первую очередь обеспокоенность должны вызывать такие симптомы, как появление в ежедневном стуле крови или слизи, изменение привычного ритма и характера дефекации, боль и дискомфорт в области живота, иногда вздутие, а также общие симптомы — например, повышенная утомляемость, слабость, бледность кожных покровов.
Однако только на основе этих симптомов нельзя со 100%-й уверенностью говорить о наличии рака: кровью в стуле также может сопровождаться геморрой, дивертикулит, язвенный колит, болезнь Крона, полипы толстой и прямой кишки и другие заболевания. В любом случае обследование необходимо пройти немедленно.
Кроме того, наличие любого воспалительного и кровоточащего заболевания желудочно-кишечного тракта, будь то тяжелый гастрит, язвенный колит, полипы или болезнь Крона, повышает риск развития злокачественного новообразования на его фоне, поэтому такая ситуация требует точной диагностики и лечения.
Рак кишечника: группы риска
К сожалению, колоректальный рак на начальных стадиях протекает абсолютно бессимптомно. Поэтому врачи рекомендуют как можно раньше начать и регулярно проходить обследование всем, кто входит в группу риска. Это относится к лицам, у которых:
- есть хронические воспалительные заболевания кишечника, аденоматозные полипы;
- есть онкологические заболевания другой локализации;
- в первой линии родства есть родственники с колоректальным раком или с полипозом кишечника;
- имело место облучение органов брюшной полости в детстве;
- возраст старше 50 лет.
Решение о сроках и объеме обследования принимает врач для каждого пациента индивидуально. Например, язвенный колит требует ежегодной эндоскопической колоноскопии, а наличие близкого родственника с опухолью подразумевает начало обследований на 10-15 лет раньше, чем возраст, в котором заболел родственник.
Колоноскопия и другие методы диагностики рака толстой и прямой кишки
Эндоскопическое исследование состояния слизистой оболочки толстой кишки — колоноскопия — считается "золотым стандартом" диагностики колоректального рака. Ее плюс в том, что во время обследования можно не только обнаружить даже самое маленькое и зачастую доброкачественное образование, но и сразу же взять кусочек на исследование (это называется биопсия) и/или удалить его для предотвращения дальнейшего развития опухоли в онкологическое заболевание.
Благодаря такому подходу 9 из 10 людей можно спасти от развития рака толстой и прямой кишки. А если после качественно выполненной колоноскопии ежегодно выполнять исследование кала на скрытую кровь, эффективность скрининга повышается в разы. В странах, где значительно снизилась заболеваемость КРР, давно стали использовать комбинацию эндоскопической колоноскопии каждые 5-10 лет и иммунохимического исследования кала на скрытую кровь раз в год — до следующей колоноскопии.
Существуют альтернативные методы диагностики, например, виртуальная колоноскопия (компьютерно-томографическая колонография толстой кишки) и ирригоскопия (рентенологическое исследование толстой кишки с рентгенконтрастным веществом). Они не требуют столь тщательной подготовки, только соблюдения диеты, ну и, пожалуй, очистительных клизм при ирригоскопии. Но при подозрении на новообразование, обнаруженное альтернативными методами диагностики, пациент в обязательном порядке направляется на эндоскопическую колоноскопию.
Как проходит колоноскопия
К сожалению, до сих пор многие пациенты полны страхов и стеснения по поводу колоноскопии. Кто-то уверен, что это больно, кто-то считает, что это неэстетично, а кто-то волнуется по поводу изнуряющей подготовки к исследованию — приема слабительных средств и применения клизм.
На самом деле колоноскопия — процедура, при которой большинство пациентов испытывают незначительный дискомфорт, но не боль. Однако и его можно избежать, если возможности клиники предусматривают выполнение колоноскопии под наркозом.
Перед процедурой пациенту выдают специальные шортики с отверстием в области заднего прохода. Процедура предусматривает введение через прямую и далее в толстую кишку гибкого эндоскопа, оснащенного подсветкой. В течение примерно 15–30 минут пациент лежит на боку (если под анестезией, то спит), а врач внимательно изучает на мониторе каждый участок толстой кишки. Для лучшей визуализации кишку немного раздувают воздухом, в результате разглаживаются складки, что позволяет лучше осмотреть слизистую оболочку.
Значительного дискомфорта после колоноскопии обычно не ощущается. Если обследование проходило с обезболиванием, то после него предусмотрен небольшой отдых. Затем можно отправляться домой.

Как подготовиться к колоноскопии
Подготовка к колоноскопии сегодня стала гораздо мягче и комфортнее — не надо делать клизм, пить касторку или магнезию. Как правило, рекомендуется двухдневная бесшлаковая диета, а накануне исследования достаточно просто выпить 2-4 литра препарата на основе полиэтиленгликоля, сдобренного соком лимона, либо другого медицинского препарата, рекомендованного врачом. Жидкость принимается примерно по одному стакану в 15 минут. В некоторых случаях доза препарата может быть разделена на два приема — вечером накануне процедуры, и утром, за пару часов перед ней.
Почему важно быть информированным?
К сожалению, часто наши соотечественники боятся или стесняются делать такие неприятные, на их взгляд, исследования, как колоноскопия или даже элементарный анализ на присутствие крови в кале. Им проще думать, что без явных симптомов можно ни о чем не беспокоиться. А если симптомы появляются, то проще принять таблетку — и все пройдет. Потому и к врачам обращаются только при острой необходимости, когда уже ощущают явные неполадки в организме.
При этом многие известные люди открыто говорят о том, что сделали колоноскопию, не стесняясь этой темы и призывая к ответственному отношению к своему здоровью всех остальных. Они ведут весьма активный образ жизни, но находят в своих плотных графиках время пройти обследование. В отличие от других обязательных для контроля за здоровьем женщины исследований — маммографии, гинекологического обследования, колоноскопия делается один раз в пять лет. Согласитесь, можно найти один час раз в пять лет для того, чтобы сохранить не только здоровье, но, возможно, и саму жизнь.
История болезни: не просто геморрой
Деловая, энергичная, практичная женщина 55 лет, руководитель регионального подразделения глобальной IT-компании. Казалось бы, все в ее жизни было хорошо — интересная работа, активный образ жизни, высокий достаток. Вот только беспокоил геморрой, и — о чудо! — появилось время обратиться в клинику для его лечения.
Плохой наследственности в семье не было, хронических заболеваний тоже не наблюдалось. На основании первичного обследования было рекомендовано выполнить компьютерную томографию брюшной полости. На снимке обнаружили метастазы в печени. Далее сделали колоноскопию — обнаружили опухоль. Провели эмболизацию очагов в печени, курс химиотерапии, но опухоль не удалось уничтожить до конца — слишком запущенная стадия и обширное метастазирование. Перспективы — максимум 3-4 года жизни, паллиативное лечение, остаток жизни — с выведенной колостомой. Это печальная история.
История болезни: киста яичника — опухоль кишечника
Девушка — студентка одного из экономических вузов Краснодарского края, 22 года. Обратилась с резкими болями в животе. Подумали, что гинекология, сделали анализы, стали лапароскопически удалять кисту в яичнике и поняли, что это не киста, а метастаз. При более детальном исследовании стало ясно, что метастаз в яичник дала опухоль поперечной ободочной кишки.
Молодцы врачи — вовремя провели все нужные обследования, чтобы выявить злокачественное новообразование. При операции вывели кишку вбок, но не восстановили непрерывность кишки следующим этапом. Девушка приехала в Москву, обратилась в частную клинику для проведения дополнительной операции и последующей химиотерапии.
Надо отдать должное врачам, проявившим чуткость и заботу о пациентке (что, к сожалению, редкость для российского здравоохранения): поскольку пациентка находилась в детородном возрасте, ей была предложена перспектива сохранить здоровую яйцеклетку для возможного последующего ЭКО. После полного выздоровления девушке удалось сделать успешную подсадку эмбриона. Сейчас у нее растет малыш, все живы и здоровы. Это счастливая история, когда врачам удалось помочь вовремя.
Как обнаружить колоректальный рак на ранней стадии
К сожалению, многие врачи, особенно в регионах, не проявляют должной настороженности по поводу жалоб пациентов, нечасто информируют их о важности скрининга, особенно если последние — люди пожилого возраста. Да и у молодежи, казалось бы, откуда взяться смертельной болезни? Но рак коварен, особенно колоректальный. Он может протекать поначалу совершенно бессимптомно и далее резко метастазировать в другие органы — в печень, лимфоузлы, легкие.
И успех его лечения будет зависеть не только от мастерства и желания хирургов. Самое важное — в какой момент врачи успевают вмешаться. По статистике, при обнаружении болезни на ранней стадии 95-97% больных колоректальным раком можно спасти. Это самый серьезный повод для того, чтобы делать скрининговое обследование всем и вовремя.

Зачем колоноскопия пожилым
Еще недавно в нашей стране считалось, что у пожилых людей опухоль развивается медленнее, чем у молодых, а потому им часто отказывали в проведении операций по удалению новообразований. Современная медицина доказала, что паспортный возраст не является критерием отказа от операции. Даже старческий возраст — за 75 лет — не является противопоказанием к операции. Если состояние позволяет, человек подвижен и способен перенести операцию — оперировать можно. Поэтому современный, хорошо информированный молодой человек просто обязан убедить родителей и пожилых родственников: сделать колоноскопию необходимо сейчас, если не сделал ее вовремя.
Женщина 89 лет, энергичная, активная. Обратилась в клинику с жалобами на примесь крови в стуле. Провели исследование, обнаружили опухоль сигмовидной кишки без метастического поражения. Оперировали лапароскопическим методом, для уменьшения операционной травмы даже произвели трансвлагалищное удаление препарата опухоли. В результате пациентка была выписана на 5-й день. И по сей день радует семью своим отменным здоровьем.
Чтобы не заболеть раком
Для профилактики онкологических заболевания ученые рекомендуют есть побольше растительной пищи, богатой клетчаткой, не злоупотреблять красным мясом, колбасой и сосисками, а также алкоголем, не курить и не вдыхать пар вейпов, держать вес в пределах нормы и побольше двигаться, желательно на свежем воздухе. Быть внимательными к своему здоровью — лучшая профилактика на все времена.
Согласно статистическим данным рак толстого кишечника встречается в 15% всех случаев онкологических заболеваний. Для большей выживаемости пациента необходимо начинать лечение на ранних стадиях, поэтому мировая практика предусматривает раннюю диагностику заболеваний.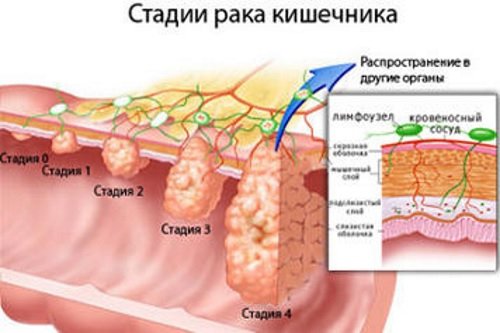
Самодиагностика
Характерные симптомы
Для того чтобы заподозрить злокачественное новообразование в кишечнике необходимо знать основные симптомы и признаки:
- быстрая немотивированная потеря веса;
- общая слабость, повышенная утомляемость, головные боли – как следствие интоксикационного синдрома;
- необъяснимое повышение температуры длительное время, может быть следствием воспалительного компонента в районе ракового очага;
- нарушение стула со склонностью к запорам;
- ложные позывы к дефекации (тенезмы);
- продолжительные хронические боли в животе разной локализации и характеристик;
- патологические выделения с калом: гной, кровь, слизь;
- регулярный метеоризм;
- недержание кала (следствие поражения мышечных структур прямой кишки и анального отверстия);
- снижение или повышение аппетита, возможно отвращение к пище;
- недержание мочи, признаки цистита (поражение близкорасположенных органов);
- признаки непроходимости кишечника (при полной обтурации просвета кишечной трубки раковым процессом).
Рисками для развития рака кишечника являются:
- возраст после 40 лет;
- мужской пол;
- вредные привычки, в особенности курение;
- наличие в семейном анамнезе случаев онкологии кишечника.
При подозрении на заболевание лучше всего обратиться к врачу для обследования, постановки диагноза и специализированного лечения.
Экспресс-тест на наличие скрытой крови в кале
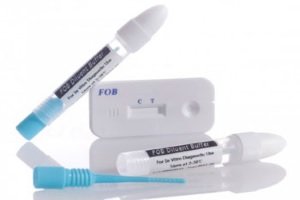 Первичную диагностику можно провести самостоятельно, путем проведения экспресс-теста на скрытую кровь в кале. Системы теста позволяют определить наличие в кале гемоглобина и трансферрина, который попадает в продукт жизнедеятельности при повреждении области измененной раком слизистой кишечника химусом. При этом повреждения незначительны и прожилки крови не видимы глазу.
Первичную диагностику можно провести самостоятельно, путем проведения экспресс-теста на скрытую кровь в кале. Системы теста позволяют определить наличие в кале гемоглобина и трансферрина, который попадает в продукт жизнедеятельности при повреждении области измененной раком слизистой кишечника химусом. При этом повреждения незначительны и прожилки крови не видимы глазу.
Рекомендовано проведение такого рода тестов ежегодно после 45 лет всем. Они позволят не только заподозрить раковый процесс, но и предположить наличие полипов, объяснить малокровие и общую слабость.
Базовая диагностика
Проводится после обращения больного в лечебное учреждение. В данном случае экспресс тестов не достаточно для верификации диагноза и подтверждении опухолевого процесса для начала специализированного корректного лечения. Необходимы дополнительные исследования.
Осмотр пациента и сбор жалоб
Врач подробно выясняет жалобы пациента, задавая наводящие вопросы, уточная каждый аспект. Уточняется наличие заболеваний у родственников, не только рак кишечника, но и онкологии в целом, системных патологий, различных пороков. Врач уточняет и сверяется по амбулаторной карте пациента: чем он болел до обращения, были ли оперативные вмешательства. На основании жалоб специалист уже может составить определенную картину и наметить дальнейший диагностический путь.
После сбора жалоб проводится тщательный осмотр. Определяется симметричность живота, наличие патологических образований, асимметрии передней брюшной стенки. Затем приступают к пальпаторному обследованию.
Пальпация живота
Пальпация проводится в два этапа: поверхностная и глубокая. Пациента укладывают на спину, ноги немного сгибают в коленях для расслабления мышц передней брюшной стенки. Больного учат правильно дышать: глубоко ртом. Исследование проводится в теплой комнате, руки врача при этом также должны быть согреты.
Затем легкими нажатиями прощупывают по кругу весь живот. Врач оценивает напряжение передней брюшной стенки, наличие вздутия живота, урчания по ходу кишечника, болезненность.
Следующий этап – глубокая пальпация. Ее основное назначение определить границы паренхиматозных органов: печени, селезенки, почек и поджелудочной железы. Оценить пальпаторные характеристики отрезков кишечника на разных участках.
Ректальное обследование
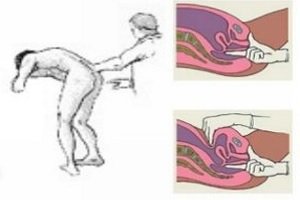 При подозрении на заболевание кишечника врач проводит пальцевое исследование прямой кишки. Исследование малоинформативно, так как позволяет пальпаторно определить патологические образования на расстоянии длины пальца врача. У мужчин также оценивается состояние предстательной железы: ее форма, консистенция, размеры, болезненность при ее обследовании.
При подозрении на заболевание кишечника врач проводит пальцевое исследование прямой кишки. Исследование малоинформативно, так как позволяет пальпаторно определить патологические образования на расстоянии длины пальца врача. У мужчин также оценивается состояние предстательной железы: ее форма, консистенция, размеры, болезненность при ее обследовании.
Пустая ампула прямой кишки – симптом обуховской больницы, может свидетельствовать о кишечной непроходимости. После обследования врач оценивает цвет и консистенцию кала, наличие или отсутствие крови на перчатке.
Лабораторные методы диагностики
После тщательного опроса и физикального осмотра пациента врач прибегает к лабораторным методам.
Анализ крови
Обязательным методом исследования является анализ крови. Оцениваются клинические показатели и биохимические.
| Метод исследования | Показатели, указывающие на онкологию |
|---|---|
| Клинический анализ крови |
|
| Биохимический анализ крови |
|
Показатели крови неспецифичны, так как могут меняться при абсолютно любом патологическом состоянии организма как свидетельства нарушений гомеостаза. Но в комплексном обследовании информативны, динамические исследования позволяют оценить результат терапии.
Биопсия тканей
Суть диагностического исследования заключается в микроскопии тканей, полученных из патологического очага и определения их клеточного состава.
Берется материал во время инструментального исследования при эндоскопии или из операционного материала. Оценка клеточного состава позволяет распознать раковый процесс в патологическом очаге, или же очаг является полипом, аутоиммунной инфильтрацией, воспалительной инфекционной гранулемой и так далее. Также материалы биопсии позволяют определить первичный очаг, если процесс в кишечнике является метастазом.
Выявление онкологических маркеров в периферической крови
Онкологическими маркерами называют специфические белковые соединения, которые появляются в организме человека при течении онкологического роста. Для кишечного рака нет характерных специфических показателей, чаще всего определяют только 2 вида белков: СА-19-9 и РЭА (раковый эмбриональный антиген).
СА-19-9 может свидетельствовать не только о раковом процессе в кишечнике, но и в поджелудочной железе и желудке. Также показатель может повыситься при муковисцедозе или воспалении кишечника. РЭА повышается при абсолютно любом онкологическом процессе.
Инструментальные методы исследования
Использование специальной медицинской аппаратуры позволяет визуализировать раковый процесс, обнаружить метастатическое поражение других органов и систем, определить степень тяжести и вероятный прогноз.
Ирригоскопия
Рентгенологический метод исследования проводится каждому больному с подозрением на заболевания кишечника.
Метод является наиболее простым. Больного необходимо подготовить перед обследованием путем заблаговременного очищения кишечника. Затем больному через анальное отверстие вводят раствор бариевой взвеси около 1,8-2 литров, он позволяет визуализировать стенки кишечника на рентгенологическом аппарате. При этом больной должен лежать на левом боку с приведенными к туловищу согнутыми ногами, правильное размеренное дыхание позволит перенести исследование без сильного дискомфорта. Снимки делаются в положении стоя после того как раствор равномерно распределится по толстому кишечнику.
Позволяет визуализировать онкологический очаг при помощи звуковых волн высокой частоты. Датчик УЗИ аппарата вводится в прямую кишку.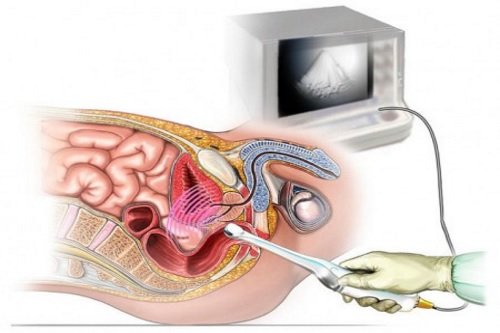
Метод определяет объем образования, его прорастание в соседние органы и ткани, локальные метастазы в периферические лимфатические узлы рядом с очагом.
Томография
Магниторезонансная или компьютерная томография позволяет послойными срезами определить наличие патологических образований. Также как и ирригоскопия могут быть использованы контрастные вещества для лучшей визуализации.
Проводится в положении пациента лежа. Не требует особой подготовки. Позволяет визуализировать наличие метастатического повреждения других органов брюшной полости.
Ректороманоскопия
Метод эндоскопического осмотра прямой кишки. Не требует такого объема подготовительных мероприятий как колоноскопия.
Через анальное отверстие в прямую кишку вводится эндоскопический аппарат, который позволяет в онлайн режиме оценить состояние слизистой стенки отрезка кишки, удалить полипы, прижечь микроэррозии и взять материал для биопсии и верификации опухоли.
Колоноскопия
Колоноскопия является «золотым стандартом» в диагностике рака толстого кишечника и других заболеваний (неспецифический язвенный колит, полипоз, болезнь Крона и так далее). Позволяет не только визуализировать слизистую кишечника, но и сохранить данные на электронном носителе.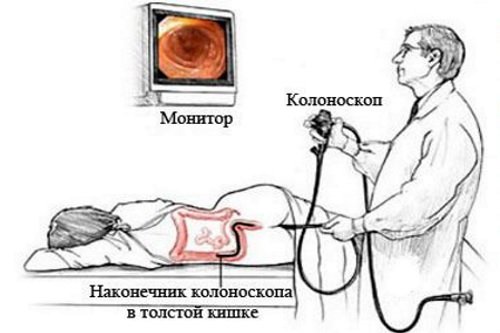
Также исследование позволяет взять материал для биопсии, провести микрохирургические эндоскопические манипуляции. Недостатком метода является невозможность определить глубину прорастания. Метод довольно болезненный, требует длительной подготовки в виде диеты и очищение кишечника (медикаментозными препаратами или клизмами).
Видеокапсула
Новый метод, редко используется из-за дороговизны аппаратуры. Благодаря видеокамере в капсуле позволяет оценить слизистую всех отделов желудочно-кишечного тракта.
Малоинформативен, так как не позволяет взять материал для биопсийного исследования. Результат врач получает не в режиме реального времени, а только после естественного выхода капсулы. По прохождении аппарата через ЖКТ есть вероятность застревания капсулы в слепых зонах (слепая кишка, дивертикулы).
Сравнительная таблица инструментальных методов
| Метод | Преимущества | Недостатки |
|---|---|---|
| Ирригография |
|
|
| УЗИ |
|
|
| Ректороманоскопия |
|
|
| Колоноскопия |
(«золотой стандарт»)
- Высокоинформативный метод, позволяющий визуализировать слизистую всего толстого кишечника;
- Позволяет взять материал для биопсии;
- Проводит микрохирургические оперативные пособия по удалению полипов толстого кишечника, прижигание эрозий слизистой.
- Болезненный метод исследования;
- Требует тщательной подготовки и диеты в течение нескольких суток перед диагностикой;
- Не определяет глубину прорастания опухоли и наличие метастазов;
- Имеет множество побочных эффектов и противопоказаний;
- Необходима специальная эндоскопическая аппаратура.
- Позволяет визуализировать объемы патологического образования, его связь с прилежащими тканями;
- Безболезненный метод;
- Обнаружение метастатического поражения лимфатических узлов брюшной полости, а также других органов брюшной полости.
- Нет возможности взять материал из очага на анализ для дифференциального диагноза;
- Могут быть артефакты во время исследования (погрешности) при малейшем движении пациента.
- Позволяет визуализировать слизистую всех отделов желудочно-кишечной трубки;
- Безболезненный метод.
- Требует такой же подготовки как при колоноскопии;
- Капсула может «застрять» в дивертикулах (карманах) кишечника;
- Дороговизна метода;
- Из-за больших объемов капсулы ее трудно проглотить;
- Результаты только после выхода капсулы.
Резюме
Основным методом, по которому можно заподозрить наличие онкологического процесса в кишечнике является экспресс-тест на наличие скрытой крови в кале, который больной самостоятельно без назначения врача может приобрести в аптеке.
«Золотым стандартом» в верификации опухолевого процесса является проведение колоноскопии. Для определения глубины прорастания опухоли и наличия метастазов в брюшной полости она дополняется томографическими исследованиями (КТ или МРТ кишечника).
 Рак кишечника — это злокачественная опухоль, которая появляется в слизистой оболочке, когда клетки железистого эпителия стенок кишки перерождаются в злокачественные. На начальных стадиях признаков заболевания почти не бывает. Этот рак встречается как у мужчин, так и у женщин. По статистике ВОЗ, кишечник занимает второе место среди органов человека, в которых чаще всего возникает раковая опухоль. Рак кишечника, его признаки и основные симптомы будут подробно описаны в этой статье.
Рак кишечника — это злокачественная опухоль, которая появляется в слизистой оболочке, когда клетки железистого эпителия стенок кишки перерождаются в злокачественные. На начальных стадиях признаков заболевания почти не бывает. Этот рак встречается как у мужчин, так и у женщин. По статистике ВОЗ, кишечник занимает второе место среди органов человека, в которых чаще всего возникает раковая опухоль. Рак кишечника, его признаки и основные симптомы будут подробно описаны в этой статье.
Функции кишечника
Какая функция у кишечника? Это – орган в брюшной полости, выполняющий пищеварительную и выделительную функции. Анатомически подразделяется на две части: тонкую и толстую кишку. В мировой медицине злокачественные опухоли кишечника обозначают как «колоректальный рак» («колон» и «ректум»). Именно в этих отделениях определяют основную часть первичных раковых новообразований.
Ведущие клиники в Израиле



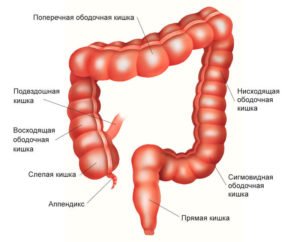
Колон – это ободочная кишка, состоящая из четырёх последовательных участков:
- Восходящий – расположенный вертикально справа;
- Нисходящий – расположенный вертикально слева;
- Поперечный – соединяющий два предыдущих участка и расположенный в верхней части брюшины немного ниже печени и желудка;
- Сигмовидный – соединяющий нисходящую и прямую кишку и имеющий форму короткого изгиба, расположен внизу слева.
Ректум – прямая кишка, расположенная в малом тазу.
Толстая кишка – это конечный участок кишечника, включающий в себя все ободочные кишки, слепую и прямую кишку, заднепроходной канал и анус. Длина толстой кишки взрослого человека около двух метров.
В аппендиксе, слепой кишке и тонком отделе (подвздошная, двенадцатиперстная, тощая кишки) раковые новообразования выявляют намного реже. Чаще всего развитие рака кишечника начинается с дисплазии — неконтролируемого патологического роста клеток эпителия. Это предраковое состояние, которое впоследствии может развиться в онкологию, или может остаться доброкачественным. Заболевание начинается с возникновения одного или нескольких полипов в стенке кишки. 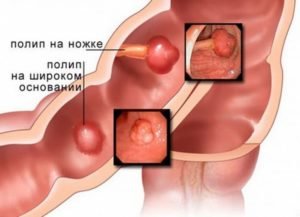 Полипы обычно бывают доброкачественного генеза и чаще всего не имеют симптоматики, но в некоторых случаях вызывают безболезненные кровотечения из прямой кишки, или скрытые (невидимые) кровотечения. Количество полипов множится с возрастом, и от воздействия неблагоприятных причин может произойти их малигнизация (бесконтрольное клеточное деление и приобретение злокачественного характера). Злокачественные клетки начинают быстро размножаться и распространяться. Процесс малигнизации бывает длительностью в 15-20 лет и более.
Полипы обычно бывают доброкачественного генеза и чаще всего не имеют симптоматики, но в некоторых случаях вызывают безболезненные кровотечения из прямой кишки, или скрытые (невидимые) кровотечения. Количество полипов множится с возрастом, и от воздействия неблагоприятных причин может произойти их малигнизация (бесконтрольное клеточное деление и приобретение злокачественного характера). Злокачественные клетки начинают быстро размножаться и распространяться. Процесс малигнизации бывает длительностью в 15-20 лет и более.
На ранних этапах развития новообразование развивается в слизистой оболочке кишечника и не проникает в другие слои. Со временем, раковые клетки прорастают в стенку кишки и разрастаются в прилегающие ткани. Затем распространяются через лимфатические и кровеносные сосуды в ближайшие лимфоузлы, а потом и в другие органы. Если рак кишечника распространился на другие органы (печень, лёгкие), то это метастатический или вторичный рак. Подобная опухоль может появиться в любом возрасте. Часто рак кишечника диагностируют у людей после 45 лет, но пик болезни – 65-75 лет.
Причины возникновения
От чего бывает рак кишечника? Точных предпосылок начала развития этого заболевания до настоящего времени не выявлено.
Но отмечают несколько основных факторов, повышающих риск появления этой опухоли, таких как:
- Зрелый возраст – чаще всего заболевают люди старше 45 лет;
- Воспалительные заболевания (неспецифический язвенный колит, болезнь Крона);
- Избыточная масса тела;
- Неправильное питание (высокое содержание продуктов животного происхождения и жиров в рационе);
- Отсутствие физических нагрузок;
- Курение и злоупотребление алкоголем;
- Наследственная предрасположенность.
Симптомы
Как проявляется симптоматика заболевания на ранней стадии? Проявления рака кишечника поначалу бывают выражены очень слабо или совсем отсутствуют. По этой причине болезнь трудно обнаружить, чтобы начать своевременное лечение.
Первые проявления данного новообразования специалисты объединяют в следующие синдромы:
- Энтероколитический;
- Стенозирующий;
- Диспепсический;
- Псевдоспастический.
Энтероколитический синдром сопутствует опухоли, расположенной в обводной кишке слева и обладает такими характерными признаками: вздутие живота, брожение пищи, метеоризм, нарушение процесса образования кала, нестабильный стул (длительные запоры, сменяющиеся поносом).
 Стенозирующий синдром характеризуется затруднением выведения каловых масс, в результате частичной или полной закупорки просвета сигмовидной или прямой кишок тканями злокачественного новообразования. Это провоцирует сильную боль, кровотечение, меняет характер и форму стула. Стул может быть жидким и с примесью крови. Со временем развивается полная кишечная непроходимость.
Стенозирующий синдром характеризуется затруднением выведения каловых масс, в результате частичной или полной закупорки просвета сигмовидной или прямой кишок тканями злокачественного новообразования. Это провоцирует сильную боль, кровотечение, меняет характер и форму стула. Стул может быть жидким и с примесью крови. Со временем развивается полная кишечная непроходимость.
Диспепсический синдром вызывает нарушения пищеварительного процесса: ощущение изжоги и тошноты, мучительная рвота, обложенный язык, постоянный горьковатый привкус во рту и кислая отрыжка.
Псевдоспастический синдром протекает тяжёло и сопровождается сильным повышением температуры тела, сильнейшими болями в животе, общей интоксикацией, обусловленной воспалительными процессами в брюшной полости. В дальнейшем может развиться перитонит.
Онкология кишечника влияет на соседние органы человека, например матку и яичники, мочевой пузырь, при этом возникает болезненность мочеиспускания, появляется примесь крови в моче (гематурия), нарушение менструального цикла, появление выделений из влагалища (слизистых или кровянистых).
Рак кишечника проявляет себя следующими общими симптомами:
- Слабость;
- Снижение содержания в плазме крови белка;
- Бледность и сухость слизистых оболочек и кожи;
- Субфебрильная температура тела в течение длительного времени;
- Головные боли и головокружение;
- Анемия, вследствие кишечных кровотечений;
- Резкое похудение;
- Нарушения стула (запор сменяется диареей)
- Поражения внутренних органов.
Злокачественные опухоли кишечника чаще всего дают метастазы в печень, часто поражают органы брюшной полости, лимфоузлы забрюшинного пространства и брюшины, органы малого таза, яичники, мочевой пузырь, надпочечники, лёгкие.
Обратите внимание! У некоторых людей симптомы могут быть выражены более ярко, а у иных отсутствовать вовсе.
Характерным признаком рака кишечника у женщин является участие мочевого пузыря в онкологическом процессе. При этом нередко развивается ректовагинальный свищ, который соединяет влагалище и прямую кишку. Это приводит к частичному выводу газов и каловых масс через влагалище. Кроме этого, у женщин можно наблюдать отёки, нарушения в менструальном цикле, кровяные вкрапления в моче. У пациенток после 30 лет при раке кишечника первичной формы не развиваются метастазы в матку.
Рак кишечника у мужчин довольно часто проявляется поражением предстательной железы с типичными симптомами. Насторожить должны следующие признаки заболевания: болит живот, нарушается мочеиспускание (неестественный цвет мочи, ощущение боли, ложные позывы), снижается сексуальное влечение. Помимо этого наблюдаются сильные боли в области анального отверстия, копчике, пояснице и крестце.
У детей рак кишечника встречается намного реже, чем у взрослых. Но у пациентов детского возраста труднее обнаружить и диагностировать опухоль. Поэтому очень часто заболевание начинают лечить на поздних стадиях, когда уже имеются обширные метастазы.
Не тратьте время на бесполезный поиск неточной цены на лечение рака
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Разновидности болезни и их особенности
 По особенностям развития рак кишечника подразделяется на три вида:
По особенностям развития рак кишечника подразделяется на три вида:
- Экзофитный – новообразование правой части слепой и ободочной кишки, где ткани опухоли выступают в просвет кишечника;
- Эндофитный – обычно поражает левую часть толстого кишечника и прорастает кишечную стенку насквозь, при этом наблюдается деформация и сужение заражённой части кишечника;
- Смешанный – рост и развитие новообразования совмещают в себе характерные признаки других видов.
По степени дифференцирования и клеточному строению рак кишечника классифицируют на следующие типы:
- Плоскоклеточный;
- Перстневидно-клеточный (перстневидный);
- Коллоидный;
- Аденокарциномы;
- Не поддающиеся классификации и дифференцированию.
Стадии развития:
- 0 – отличается образованием незначительного скопления нетипичных клеток, способных быстро делиться и перерождаться в злокачественные. Процесс патологии не выходит за границы слизистой оболочки кишечника;
- 1 – новообразование быстро развивается, но не распространяется за пределы кишечных стенок, метастазы отсутствуют. На этой стадии заболевания при колоноскопии уже можно заметить неоплазию;
- 2 – опухоль достигает размера 3-5 см. и прорастает в стенки кишечника;
- 3 – повышается скорость развития злокачественных клеток, новообразование быстро распространяется за пределы стенок кишечника, клетки опухоли прорастают в лимфоузлы. В прилегающих органах и тканях появляются очаги поражения;
- 4 – новообразование вырастает до максимального размера, наблюдаются метастазы в отдалённые органы, появляется интоксикация организма продуктами жизнедеятельности опухоли, нарушается функционирование всех систем организма.
Диагностика
Для диагностирования рака кишечника существует международная классификация TNM (аббревиатура из латинских букв, значащих «опухоль», «лимфоузел», «метастаз»), содержащая 4 стадии рака и одну стадию предрака. Когда нет изменений, подтверждающих рак, то это состояние условно обозначается Tx. Для обозначения вовлечения в процесс лимфоузлов, используется буква N. Если нет доказательств поражения лимфатических узлов, это обозначится как Nx, а если узлы не поражены, то N0. Буква M обозначает метастаз.
Например, колоректальный рак первой стадии – T1N0M0. Это значит, что опухоль начальной стадии, лимфатические узлы не поражены, метастазов нет.
Соответственно, T4N2M0 – это рак кишечника последней 4 стадии, поражено более четырёх лимфоузлов, отдалённых метастазов нет.
В случае обнаружения подозрительных признаков, необходимо в кратчайшие сроки обратиться к гастроэнтерологу, который назначит необходимое обследование. Например, лентообразный кал или кал, который выглядит как маленькие «орешки» (овечий), обязательно указывает на рак тонкого кишечника. При обнаружении опухоли в кишечнике лечение необходимо продолжить в онкологии.
 Самый простой метод выявления подобного онкологического новообразования – анализ каловых масс на скрытую кровь, помогающий определить даже небольшое содержание крови в кале (что характерно на начальных стадиях заболевания). Другой простой метод, позволяющий распознать опухоль, расположенную вблизи анального отверстия – исследование состояния прямой кишки пальцем. Современным методом является анализ на определение ДНК-маркеров онкологии кишечника.
Самый простой метод выявления подобного онкологического новообразования – анализ каловых масс на скрытую кровь, помогающий определить даже небольшое содержание крови в кале (что характерно на начальных стадиях заболевания). Другой простой метод, позволяющий распознать опухоль, расположенную вблизи анального отверстия – исследование состояния прямой кишки пальцем. Современным методом является анализ на определение ДНК-маркеров онкологии кишечника.
Есть и другие методы инструментального исследования:
- Сигмоскопия – при помощи гибкой трубки осматривается внутренняя поверхность сигмовидной, ободочной или прямой кишки, для чего используют два инструмента: сигмоскоп и ректоскоп;
- Эндоскопия (колоноскопия) – прямая и толстая кишка исследуются изнутри с помощью эндоскопа (специального зонда). Если какой-то участок требуется обследовать более детально, через эндоскоп вводится инструмент для биопсии – гистологического анализа образца ткани опухоли;
- УЗИ;
- МРТ;
- КТ;
- Рентгенография;
- ПЭТ-КТ (позитронно-эмиссионная томография).
Важно! Онкологию кишечника на первой стадии с высокой вероятностью до 95% выявляет неинвазивный метод диагностики ПЭТ-КТ.
Лечение
 Для лечения этого заболевания в клиниках используют различные методы: хирургическое вмешательство, лучевую терапию и химиотерапию. Хорошие положительные результаты даёт хирургическое вмешательство, во время проведения которого удаляется опухоль и прилегающие ткани. Если заболевание диагностировано на ранних стадиях, то операция осуществляется ректороманоскопом, который вводится через анальное отверстие в прямую кишку. Обширное хирургическое вмешательство проводят на последней стадии опухоли. В тяжёлых случаях поражённый раком участок кишки частично отсекается. После отсечения два участка сшивают, или если нет возможности их соединить, одна часть кишки выводится на брюшину. При неоперабельном раке (4 степени) для облегчения симптомов применяют лучевую, паллиативную химиотерапию и иммунотерапию.
Для лечения этого заболевания в клиниках используют различные методы: хирургическое вмешательство, лучевую терапию и химиотерапию. Хорошие положительные результаты даёт хирургическое вмешательство, во время проведения которого удаляется опухоль и прилегающие ткани. Если заболевание диагностировано на ранних стадиях, то операция осуществляется ректороманоскопом, который вводится через анальное отверстие в прямую кишку. Обширное хирургическое вмешательство проводят на последней стадии опухоли. В тяжёлых случаях поражённый раком участок кишки частично отсекается. После отсечения два участка сшивают, или если нет возможности их соединить, одна часть кишки выводится на брюшину. При неоперабельном раке (4 степени) для облегчения симптомов применяют лучевую, паллиативную химиотерапию и иммунотерапию.
Лучевой терапией лечат, чтобы препятствовать росту новообразования и уничтожать злокачественные клетки. Радиотерапия применяется как подготовительный этап к операционному лечению, также и после проведения операции.
Химиотерапия – метод с использованием препаратов, губительно воздействующих на опухоли. Эти препараты отрицательно действуют и на здоровые клетки, поэтому эта методика имеет много вредных побочных явлений: тошнота и рвота, выпадение волос и прочее. Химиотерапия используется курсами до и после операции.
Следует помнить! Рак кишечника важно вовремя выявить. При диагностике и проведённом лечении на ранних стадиях излечение возможно более чем в 90% случаев. При позднем обнаружении заболевания излечиваются менее 40% пациентов.
Прогноз. Сколько живут с раком кишечника
При раке кишечника прогноз напрямую зависит от того, на какой стадии опухоль была обнаружена. Если болезнь диагностируют на начальных этапах, то она излечима, пациенты живут долго. На более поздних стадиях заболевания прогноз менее благоприятен, при наличии метастазов прогноз пятилетней выживаемости менее 50%. В особо запущенных случаях прогнозы неблагоприятные.
На первой стадии, в случае если операция прошла успешно, выживаемость пациентов почти 95%. На второй стадии, если операция и лучевая терапия дали хороший результат, выживают более 70% онкологических больных. С третьей стадией заболевания выжить удаётся 55% пациентов. Последняя четвёртая стадия почти не оставляет шансов на выживание, выжить удаётся менее 5% всех больных.
Видео по теме:
Профилактика
Людям до 40 лет, или у тех, кто имеет предрасположенность к подобному заболеванию, нужно соблюдать некоторые простые меры предосторожности, чтобы снизить риск развития этой патологии. Методы профилактики новообразований кишечника:
- Физическая активность;
- Использование в рационе продуктов, содержащих клетчатку;
- Воздержание от курения и алкоголя.
Необходимо 1-2 раза в год проходить профилактический осмотр. А тест на наличие крови в кале (они продаются в аптеках), можно легко сделать и в домашних условиях, обязательно следуя рекомендациям врача.
