К29.1 Другие острые гастриты
К29.8 Дуоденит
Основные клинические симптомы
Острый гастрит
- Чувство тяжести и полноты в эпигастрии;
- Тошнота, слабость, возможны рвота, понос;
- Пальпаторно: болезненность в эпигастральной области.
Острый дуоденит
- Ноющие или схваткообразные боли в эпигастральной области;
- Тошнота, рвота, общая слабость;
- Пальпаторно: болезненность в эпигастральной области;
- Возможна субфебрильная температура тела.
Диагностические мероприятия
- Сбор анамнеза (одновременно с проведением диагностических и лечебных мероприятий);
- Осмотр врачом (фельдшером) скорой медицинской помощи или врачом специалистом выездной бригады скорой медицинской помощи соответствующего профиля;
- Регистрация электрокардиограммы, расшифровка, описание и интерпретация электрокардиографических данных;
- Исследование уровня глюкозы в крови с помощью анализатора;
- Термометрия общая.
Лечебные мероприятия
- Обеспечение лечебно-охранительного режима;
- При наличии тошноты, рвоты:
- Метоклопрамид — 10 мг в/м (в/в болюсом медленно);
- Медицинская эвакуация по показаниям (см. «Общие тактические мероприятия»).
Общие тактические мероприятия
Для бригад всех профилей:
- Провести терапию, при необходимости;
- Выполнить медицинскую эвакуацию.
При отказе пациента или его законного представителя от медицинской эвакуации:
- Оформить отказ от медицинской эвакуации в карте вызова СМП;
- Дать рекомендации:
- соблюдение диеты;
- консультация гастроэнтеролога, хирурга;
- Предложить активный вызов участкового терапевта;
- При согласии пациента или его законного представителя на активный вызов участкового терапевта:
- передать активный вызов в поликлинику через медсестру (фельдшера) по приему вызовов и передаче их выездным бригадам.

Хронический гастрит – воспаление слизистой оболочки желудка, возникающее под воздействием бактериальных, химических, термических и механических факторов. Следствием гастрита является нарушение процесса пищеварения (снижение аппетита, изжога, отрыжка, тошнота, чувство тяжести и тупая боль в области желудка после приема пищи), ухудшение общего состояния, быстрая утомляемость, чувство усталости. Нередки случаи дальнейшего развития и перехода болезни из острой в хроническую стадию, возникновение язвы желудка.






Общие сведения
Хронический гастрит – воспаление, носящее продолжительный, рецидивирующий характер. Результатом длительного течения воспалительного процесса становится дегенерация слизистой, патологические изменения ее структуры, атрофия клеточных элементов. Железы в подслизистой перестают функционировать и замещаются интерстициальной тканью. Если в начале заболевания снижение секреции и перистальтической активности желудка мало выражено, то на поздних стадиях хронического гастрита эти симптомы усиливаются.

Этиология и патогенез
 Современная теория развития самого распространенного хронического гастрита типа В (антральный бактериальный гастрит) указывает в качестве причины его возникновения бактерию Helicobacter pylori, населяющую желудок и двенадцатиперстную кишку человека. Хеликобактериями поражено более восьмидесяти процентов взрослых людей в мире. Инфицированность в развивающихся странах несколько выше, чем в развитых. Чаще всего эта форма гастрита встречается у жителей Латинской Америки и Азии. Заболеваемость хроническим гастритом этого типа не зависит от пола, риск развития увеличивается с возрастом.
Современная теория развития самого распространенного хронического гастрита типа В (антральный бактериальный гастрит) указывает в качестве причины его возникновения бактерию Helicobacter pylori, населяющую желудок и двенадцатиперстную кишку человека. Хеликобактериями поражено более восьмидесяти процентов взрослых людей в мире. Инфицированность в развивающихся странах несколько выше, чем в развитых. Чаще всего эта форма гастрита встречается у жителей Латинской Америки и Азии. Заболеваемость хроническим гастритом этого типа не зависит от пола, риск развития увеличивается с возрастом.
В клинической практике выделяют факторы риска развития хронического гастрита: внешние и внутренние.
Внешние факторы:
- нарушение характера питания (нерегулярные приемы пищи, недоброкачественная еда, недостаточное пережевывание, перекусы на ходу), вредные пищевые привычки (употребление большого количества острой, жареной, кислой, копченой пищи), употребление очень горячих или очень холодных продуктов;
- недостаточность жевательной функции (стоматологические заболевания, нехватка зубов, снижение подвижности височно-нижнечелюстного сустава);
- регулярное употребление алкогольных напитков (алкоголь способствует усиленной секреции желудочного сока, а высокая концентрация этанола непосредственно влияет на стенку желудка, вызывая раздражение слизистой);
- продолжительный стаж курения, особенно регулярное курение на голодный желудок, способствует сначала гиперацидозу, а позднее снижению секреции желез слизистой и ухудшению ее защитных свойств (помимо этого, никотин повышает тонус сосудов, спазмируя мелкие капилляры, что ухудшает кровообращение в тканях, в том числе и в стенке желудка);
- ятрогенный хронический гастрит вызывается продолжительным употреблением лекарственных средств, наиболее распространен гастрит, вызванный препаратами группы нестероидных противовоспалительных средств;
- профессиональный фактор (вредное производство): наиболее часто гастрит развивается при работе в условиях высокой запыленности, присутствия в воздухе взвеси вредных веществ.
Внутренние факторы:
- хронические воспаления полости рта, верхних дыхательных путей, легких;
- эндокринные нарушения (гипер- и гипотиреоз, сахарный диабет, расстройство синтеза кортикостероидов);
- нарушения обмена веществ (подагра, инсулинрезистентность, ферментативные недостаточности разного рода);
- нарушения дыхания и кровообращения, ведущие к тканевой гипоксии (легочная и сердечно-сосудистая недостаточность);
- недостаточность выделительной системы, ведущая к высокому содержанию в крови азотистых соединений — продуктов катаболизма (при снижении выведения этих веществ почками, они начинают выделяться через стенки желудочно-кишечного тракта, повреждая слизистую оболочку);
- хронические панкреатиты, гепатиты, цирроз печени и другие заболевания пищеварительных органов способствуют патологическим изменениям в работе желудочных желез, изменённая среда повреждает слизистую и ведет к хроническому воспалению, а нарушения перистальтики кишечника могут вызвать рефлюкс-гастрит (воспаление слизистой в районе привратника, вызванное обратным забросом желчи из двенадцатиперстной кишки);
- аутоиммунные состояния: нарушения иммунитета, характеризующиеся выработкой антител к собственным тканям организма (мишенями для аутоантител становятся париетальные клетки слизистой, которые отвечают за синтез соляной кислоты, желудочных мукопротеинов, а также гастропротективной составляющей желудочной слизи – фактора Касла).
Классификация
Хронические гастриты классифицируются с точки зрения:
- анатомического расположения зоны воспаления (антральный или фундальный гастрит);
- происхождения (бактериальный, аутоиммунный, эндогенный, ятрогенный, рефлюкс-гастрит);
- гистологической картины (поверхностный, атрофический, гиперпластический);
- состояния секреторной функции (гипацидный – пониженная секреция, гиперацидный – повышенная секретность, с нормальной секреторной функцией).
- хронический гастрит типа А – первичный аутоимунный гастрит дна желудка (фундальный);
- гастрит типа В — антральный гастрит бактериального происхождения;
- тип С – рефлюкс-гастрит.
Существуют также специфические хронические гастриты, такие как радиационный, аллергический, лимфоцитарный, гранулематозный. По стадии хронического процесса гастрит может быть в фазе ремиссии или воспаления.
Симптомы
 Самые распространенные симптомы гастрита — это чувство тяжести, давления в эпигастрии после приема пищи, тошнота, изжога, может быть тупая ноющая боль. Нередко отмечаются неприятный привкус во рту, расстройство аппетита. При исследовании — умеренная болезненность передней брюшной стенки в области проекции желудка.
Самые распространенные симптомы гастрита — это чувство тяжести, давления в эпигастрии после приема пищи, тошнота, изжога, может быть тупая ноющая боль. Нередко отмечаются неприятный привкус во рту, расстройство аппетита. При исследовании — умеренная болезненность передней брюшной стенки в области проекции желудка.
На первых этапах секреторная функция желудка может сохраняться как в нормальных пределах, так и усиливаться или ослабляться. С течением заболевания секреция желез, как правило, снижается, кислотность желудочного сока уменьшается.
Гиперацидный хронический гастрит – это, обычно, поверхностное воспаление слизистой, без затрагивания желез и их атрофии. Характерен для лиц молодого возраста, чаще встречается у мужчин. При таком гастрите боль, нередко, выраженная, похожая на приступ язвенной болезни, часто больные жалуются на тяжесть в желудке после еды, изжогу и кислую отрыжку. Также отмечается повышенная выработка желудочного сока по ночам.
При гастрите аутоиммунной этиологии первоначально отмечают симптоматику макроцитарной анемии, связанной с недостаточностью витамина В12. В дальнейшем к гематологической симптоматике (слабость, тахикардия, шум в ушах, головокружение) присоединяются проявления со стороны желудочно-кишечного тракта (потеря аппетита, снижение веса, нарушения в работе кишечника, может отмечаться болезненность языка) и неврологические нарушения (слабость, потемнение в глазах, онемение в конечностях, лабильность психики).
Осложнения
Как правило, хронический гастрит со временем усугубляется язвенной болезнью (слизистая изъязвляется, возникает риск кровотечения, пенетрации стенки желудка).
Также очаг хронического воспаления может озлокачествляться, и результатом может быть рак желудка, либо опухоль лимфоидной ткани.
Диагностика
 Диагностика хронического гастрита включает в себя следующие этапы: сбор анамнеза и внешний осмотр, физикальное исследование, эндоскопическая диагностика (гастроскопия), лабораторные исследования крови и желудочного сока.
Диагностика хронического гастрита включает в себя следующие этапы: сбор анамнеза и внешний осмотр, физикальное исследование, эндоскопическая диагностика (гастроскопия), лабораторные исследования крови и желудочного сока.
При опросе уделяют внимание образу жизни пациента, пищевым привычкам, употреблению алкоголя и курению. Гастроэнтеролог выявляет жалобы, определяет характер динамики симптомов. При физикальном осмотре могут отмечаться бледность кожных покровов (особенно характерно для аутоиммунного гастрита с анемией), налет на языке, неприятный запах изо рта, при пальпации — болезненность брюшной стенки в эпигастрии. Эндоскопическая картина дает представление о локализации воспаления, его выраженности и глубине. Для уточнения диагноза и исключения малигнизации берут биопсию слизистой из различных отделов желудка.
При исследовании крови можно отметить признаки анемии, что может служить признаком аутоиммунного гастрита. В таком случае кровь исследуют на наличие аутоантител. Также значимым в диагностике хронического гастрита является уровень гастрина, пепсиногена (соотношение пепсиногена I и пепсиногена II) в крови, содержание витамина В12 в сыворотке. Определяют уровень кислотности желудочного сока (pH-метрия). Для установления инфицирования H.Pylori производят бактериологическое исследование, дыхательный тест, ПЦР-диагностику.
Лечение
 Лечение хронического гастрита включает в себя действие по нескольким направлениям: исправление образа жизни (избавление от вредных привычек, питание по режиму согласно диете), фармакологическая терапия, физиотерапия, фитотерапия, а также курсы санаторного лечения для закрепления ремиссии.
Лечение хронического гастрита включает в себя действие по нескольким направлениям: исправление образа жизни (избавление от вредных привычек, питание по режиму согласно диете), фармакологическая терапия, физиотерапия, фитотерапия, а также курсы санаторного лечения для закрепления ремиссии.
Больным, страдающим хроническим гастритом при повышенной кислотности рекомендована диета №1, а при гипоацидном гастрите – диета №2. Рекомендуется принимать пищу часто, понемногу, избегать в рационе раздражающих слизистую продуктов.
Лекарственные препараты для лечения гастрита.
- Препараты, снижающие секрецию соляной кислоты (блокаторы Н2-гистаминовых рецепторов, ингибиторы протонной помпы). К блокаторам гистаминовых рецепторов относятся препараты группы фамотидина. Максимально эффективно блокируют секрецию желудочных желез ингибиторы протонной помпы (омепразол и препараты его группы), которые также обязательно применяются при эрадикационных мерах по отношению к H.Pylori.
- Антацидные препараты связывают соляную кислоту и снижают активность пепсина. К таким препаратам относятся: алюминия фосфат, комбинированный препарат, в состав которого входят гидроксид алюминия, гидроксид магния, сорбитол.
- Препараты-гастропротекторы. К ним относятся препараты висмута, обладающие обволакивающим и вяжущим свойствами, а также — препарат гидроксида алюминияв сочетании с октасульфитом сахарозы, использующийся в терапии эрозивного гастрита и обладающий помимо основного гастропротективного свойства, способностью к адсорбции, антацидным эффектом и противоязвенным действием.
- Для регуляции пищеварения в терапии хронического гастрита используются ферментные препараты, для снятия спазмов и нормализации перистальтики – спазмолитические средства.
- При инфицировании H.Pylori используются антибактериальные препараты для эрадикации: антибиотики широкого спектра, метронидазол, нитрофураны.
Физиотерапевтические методики уместны после стухания острых симптомов и в период ремиссии. К применяемым при хроническом гастрите методам относятся электрофорез, фонофорез, КВЧ, бальнеотерапия.
Особняком стоит терапия аутоиммунного гастрита. Поскольку при лечении этого вида хронического гастрита чаще всего стоит задача стимулировать, а не понижать секреторную деятельность слизистой, применяются вещества, повышающие кислотность желудочного сока: янтарная и лимонная кислота, витамин С и РР, сок подорожника. В диету включаются продукты, с богатым содержанием кислот (клюква, цитрусовые, кефир, квашеная капуста). Эти препараты и продукты, стимулирующие синтез соляной кислоты, назначают к употреблению натощак при пониженной секреции, но не при полной ахлоргидрии.
Для стимулирования процессов регенерации в слизистой желудка назначают средства для регуляции тканевого обмена (инозин, масло шиповника и облепихи, стероиды и анаболики). Так же, как и при хронических гастритах других типов, в терапии назначают ферментные препараты, гастропротекторы, для улучшения пищеварения применяют пробиотики (препараты и продукты, содержащие культуры лакто- и бифидобактерий). При аутоиммунном гастрите обязательно включают в терапию витамин В12, для лечения сопутствующей мегабластической анемии.
Диспансеризация и прогноз
Больные хроническим гастритом должны дважды в год проходить профилактическое обследование, для своевременного проведения мер к лечению и улучшению качества жизни. Пациенты, имеющие высокий риск озлокачествления (аутоиммунный, атрофический гастриты, метаплазии и дисплазии слизистой), должны регулярно проходить эндоскопическое исследование.
Хронический гастрит при должном диспансерном наблюдении и лечении не ведет к значительному ухудшению качества жизни и сокращению ее срока. Менее благоприятный прогноз, если отмечена атрофия слизистой. Возможную опасность для жизни могут представлять осложнения хронического гастрита.
Перспектива течения аутоиммунного гастрита определяется степенью пернициозной анемии. При выраженной анемии прогноз неблагоприятен, и возникает риск для жизни. Также при этой форме гастрита часто развивается дисплазия слизистой и формируются карциноиды.
Профилактика
Первичная профилактика хронического гастрита — это способствующий общему здоровью образ жизни. Правильное регулярное питание, отказ от курения и злоупотребления алкоголем, аккуратное применение лекарственных средств группы НПВП.
Меры вторичной профилактики — это эрадикация хеликобактерий и своевременная терапия для предотвращения развития осложнений.
Болезни органов пищеварения
Общее описание
Острый гастрит — это впервые возникший воспалительный процесс иногда не вполне ясной этиологии, поражающий слизистую оболочку желудка и глубокие слои его стенки.
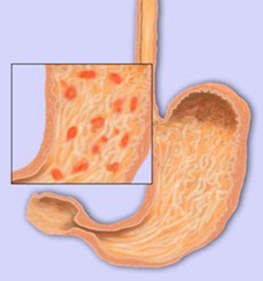 Встречается во всех возрастных группах. Острый гастрит развивается очень быстро, что, как правило, дает возможность установить его связь с причинным фактором.
Встречается во всех возрастных группах. Острый гастрит развивается очень быстро, что, как правило, дает возможность установить его связь с причинным фактором.
Острые гастриты обусловлены как внутренними, так и внешними обстоятельствами и, соответственно, делятся на эндогенные и экзогенные.
Причинным агентом острого эндогенного гастрита является helicobacter pylori. Под воздействием продуктов жизнедеятельности этого микроба в слизистой оболочке желудка развивается воспаление. Реже в этом качестве пребывают стрептококки, стафилококки, кишечная палочка, цитомегаловирус, грибковые возбудители. Острый гастрит часто возникает при гриппе, скарлатине, кори, дифтерии, вирусном гепатите, пневмонии. В отдельных случаях вторичный острый гастрит развивается при диссеминированном туберкулезе и вторичном сифилисе.
Причинными агентами острого экзогенного гастрита бывают, как правило, пищевые продукты.
Развитие острого гастрита может вызывать раздражение слизистой желудка слишком горячей, острой или грубой пищей. Повреждающим действием на слизистую желудка оказывает курение табака, алкоголь, особенно суррогатный, крепкий кофе. Зачастую его причинами становятся пищевые токсикоинфекции вследствие употребления пищи, инфицированной сальмонеллами, шигеллами, иерсиниями, клебсиеллами. Помимо всех других причин, повреждение слизистой желудка вызывает длительный прием ряда лекарств — нестероидных противовоспалительных препаратов, глюкокортикоидов, антибиотиков. Острый гастрит развивается обычно при проведении лучевой терапии рака желудка, попадании в желудок раздражающих химических веществ: кислот, щелочей, спиртов. При индивидуальной непереносимости ряда пищевых продуктов возникает острый аллергический гастрит, он, как правило, сопровождается сопутствующими проявлениями аллергии: крапивницей, ангионевротическим отеком, приступом бронхиальной астмы.
Симптомы острого гастрита
- Интенсивная приступообразная боль вверху живота. Может быть постоянной, усиливающейся на голодный желудок или вскоре после приема пищи.
- Постоянная тошнота, особенно после еды.
- Возникновение изжоги сразу после еды, появление отрыжки с кислым вкусом после еды или на голодный желудок.
- Частое опорожнение желудка сначала его содержимым, затем слизью, а после желчью и кровью.
- Повышенное слюноотделение.
- Вздутие живота.
- Понос, иногда запор.
- Ощущение неприятного привкуса во рту.
- Астеновегетативный синдром.
- Повышенное потоотделение.
- Субфебрилитет.
- Снижение артериального давления ниже нормы — учащенный ритм сокращений сердца (более 90 в одну минуту).
- Аллергические высыпания на коже, которые обычно чешутся.
Диагностика острого гастрита
- Общий анализ крови: резкое увеличение скорости оседания эритроцитов, нейтрофильный лейкоцитоз со сдвигом формулы влево. При аллергическом гастрите — эозинофилия. Если имеется желудочное кровотечение — анемия.
- Общий анализ мочи: появляется белок и эритроциты.
- Копрограмма.
- Посев кала на питательные среды для идентификации возбудителя.
- ИФА, ПЦР-диагностика: выявление helicobacter pylori в биологических средах организма.
- Дыхательный тест на helicobacter pylori.
- Фиброгастроскопия: гиперемия, отечность слизистой, эрозии, кровоизлияния, признаки желудочного кровотечения.
- Биопсия слизистой желудка с последующим гистоморфологическим исследованием: для уточнения причинного фактора в неясных случаях.
- Рентгенография желудка: грубая складчатость и узловатость слизистой оболочки, эрозии, увеличение желудочных полей.
Лечение острого гастрита
Лечение подразумевает ликвидацию причинного фактора заболевания и предупреждение развития осложнений. Необходимо соблюдение диеты: в первые сутки следует отказаться от приема пищи, в дальнейшем предполагается щадящий характер диеты. Рекомендуется воздержаться от приема раздражающих желудок лекарственных препаратов, курения табака и употребления алкогольных напитков. Если отравление произошло от употребления некачественных пищевых продуктов, либо агрессивных химических веществ, то следует промыть желудок. Медикаментозное терапию начинают блокаторами Н2-гистаминовых рецепторов, которые снижают секрецию желудка, ингибиторами протонной помпы, антацидными препаратами, гастропротекторами. Если удалось установить тип возбудителя, например микобактерию туберкулеза, то назначают туберкулостатические препараты или противогрибковые в случае микотического поражения. Важное значение имеет купирование болевого приступа, препараты вводятся парентерально. Для купирования рвоты назначают парентеральное введение прокинетиков. В случае выраженной интоксикации или обезвоживания организма показана инфузионная терапия. В случае острого флегмонозного гастрита проводят оперативное лечение: гастротомию с дренированием очага нагноения, резекцию желудка или гастрэктомию.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.





- Платифиллин (седативное, вазодилатирующее, спазмолитическое средство). Режим дозирования: п/к по 2-4 мг 3 раза в день. Высшая разовая доза — 10 мг, суточная 30 мг.
- Папаверин (анальгезирующее, спазмолитическое средство). Режим дозирования: подкожно и внутримышечно по 1-2 мл не более 4 раз в день.
- Ранитидин (противоязвенное средство). Режим дозирования: внутривенно капельно и струйно, внутримышечно каждые 6-8 часов по 50 мг.
- Омепразол (ингибирующее протонный насос, противоязвенное средство). Режим дозирования: внутрь, запивая небольшим количеством воды по 1–2 капс. в сутки в течение 4–8 нед.
- Фосфалюгель (антацидное, обволакивающее, адсорбирующее средство). Режим дозирования: внутрь, можно в чистом виде либо перед приемом развести в половине стакана воды. Взрослым и детям старше по 1-2 пак. 2-3 раза в сутки.
- Де-Нол (гастропротективное, противоязвенное, антибактериальное средство). Режим дозирования: внутрь, запивая небольшим количеством воды. Взрослым и детям старше 12 лет — по 1 табл. 4 р/сут. за 30 мин. до приема пищи и на ночь либо по 2 табл. 2 р/сут. за 30 мин до приема пищи.
