Дискинезия желчевыводящих путей (ДЖВП) считается одной из самых распространенных болезней органов желудочно-кишечного тракта, которое провоцирует дисфункцию желчного пузыря, печени, отрицательно влияет на общую систему сваривания и усвоения пищи, а также нарушает деятельность поджелудочной железы. Как только происходит нарушение стабильного процесса продвижения желчи по протокам, развивается дискинезия желчевыводящих путей, которая становится причиной различного рода расстройств в работе большинства органов брюшной полости, человек испытывает сильную боль, нарушается обмен веществ, в экстренном порядке вносятся коррективы в систему питания, подбирается специальная диета. Чем раньше начинается лечение недуга, тем больше шансов на скорое выздоровление и снижение риска наступления нежелательных осложнений.
Первые симптомы ДЖВП у взрослых

Признаки застоя желчи в протоках желчного пузыря или наоборот, слишком быстрое ее движение с попаданием в полость двенадцатиперстной кишки с недостаточно насыщенной консистенцией, приводят к тому, что заболевший человек начинает испытывать следующие симптомы болезни:
- в правом подреберье со стороны расположения печени появляется ноющая боль, которая периодически переходит в фазу обострения и принимает режущий характер;
- возникают первые позывы к тошноте, а после приема жирной пищи не исключается выделение рвотных масс;
- нарушается стул (взрослый человек страдает от жидкостной диареи, либо же от продолжительного запора, длящегося 2-3 дня и более);
- учащается мочеиспускание, а сама урина приобретает насыщенный коричневый оттенок;
- снижается аппетит и больной может на протяжении длительного периода времени не испытывать чувства голода;
- наблюдается повышенное газообразование, появляется отрыжка воздухом, а вздутие живота, которое является неотъемлемым признаком метеоризма, можно наблюдать невооруженным глазом, либо же методом пальпации брюшной полости.
Симптомы интоксикации при дискинезии желчевыводящих путей полностью отсутствуют, что практически всегда подтверждается анализами крови.
В особо сложных случаях, если произошло воспаление стенок желчного пузыря может незначительно повышаться общая температура тела, которая достигает 37,2 — 37,4 градуса по Цельсию, но подобная клиническая картина фиксируется крайне редко.
Причины дискинезии желчевыводящих путей
Существует большое количество прямых и косвенных факторов, которые затрагивают стабильную работу органов системы пищеварения и процесс синтеза желчи. Исходя из этого ДЖВП классифицируют по типу дисфункции и выделяют причины, ее развития. Выглядят они следующим образом.
По гипотоническому типу
У больных с данной разновидностью заболевания отмечается слабость мышечных волокон, отвечающих за выработку желчного секрета, а также продвижения его по протокам с дальнейшей доставкой в полость двенадцатиперстной кишки для расщепления сложных жирных кислот, попавших в организм человека вместе с едой.
Сниженная активность и ослабленный тонус стенок желчного пузыря может быть спровоцирован недостатком пищевых гормонов, плохой наследственностью со стороны родителей, малоподвижным образом жизни и сниженной физической активностью самого человека. При гипотоническом типе желчь выделяется в недостаточном количестве, либо же слишком медленно продвигается по каналам.
По гипертоническому типу
Данный вид ДЖВП в отличие от гипотонического типа болезни, отличается чрезмерной активностью стенок желчного пузыря. Они постоянно сокращаются под воздействием нервных импульсов, поступающих к органу с центров коры головного мозга, отвечающих за регуляцию деятельности органов, расположенных в брюшной полости.
В результате непрекращающегося спазма желчь также теряет возможность спокойно передвигаться по каналам и обеспечивать нормальный процесс пищеварения. Чаще всего причина дискинезии по гипертоническому типу — это неврологические заболевания, связанные с дисфункцией нервных окончаний.
По гипокинестическому типу
Этот диагноз выставляется больным наиболее часто, так как характеризуется дефицитом желчи. В результате частого переедания, употребления слишком большого количества жирной пищи, спиртных напитков, неправильно организованном питании, возникает нехватка желчи. Она начинает вырабатываться в значительно меньших объемах, чем этого требует желудочно-кишечный тракт.
В связи с этим развиваются дисфункции в системе пищеварения, жирная еда не усваивается, у человека открывается жидкостная диарея, появляется тошнота и выделение рвотных масс.
По гипомоторному типу
Сложная и наиболее редко встречающаяся дискинезия (гипокинезия) желчевыводящих путей, так как характеризуется сразу целым комплексом нарушений в работе желчного пузыря. Отмечается не только вялость работы данного органа, но еще и фиксируется полное или частичное отсутствие моторики мышечных волокон, расположенных в окружности каналов, по которым желчный секрет транспортируется в двенадцатиперстную кишку.
Данная патология очень тяжело поддается лечению, а причинами ее возникновения может быть острая печеночная недостаточность, гельминтоз, лямблиоз, вирусное поражение печени, онкологические процессы в органах ЖКТ.
По гипермоторному типу
ДЖВП с повышенной активностью желчного пузыря и всех его отделов, которые принимают участие в процессе, включающего в себя этап синтеза желчи вплоть до завершающей стадии ее заброса в двенадцатиперстную кишку. При наличии дискинезии желчевыводящих путей по гипермоторному типу у больного отмечается непрекращающийся заброс желчи в органы желудочно-кишечного тракта с ее значительным избытком. Человек начинает испытывать сильную горечь во рту, исчезает аппетит, появляется тошнота и рвота, а каловые массы приобретают насыщенный темный цвет с зеленоватым оттенком. Чаще всего причина недуга скрывается в неправильном питании, злоупотреблении алкоголем, недавно пережитом пищевом отравлении, либо же тяжелой интоксикации организма химическими веществами.
Разграничение и выделение ДЖВП по типам, дает возможность лечащему врачу-гастроэнтерологу более правильно поставить пациенту диагноз и в дальнейшем сформировать курс лечения, позволяющий за максимально короткий период времени устранить не только саму симптоматику заболевания, но и купировать причинные факторы ее возникновения.
Методы лечения взрослых при дискинезии желчевыводящих путей
Терапия любого недуга, поражающего слизистую оболочку, мышечные волокна и плотные слои эпителиальных тканей органов системы пищеварения человека, состоит из двух основных направлений. Это традиционные методики лечения, состоящие из медикаментозного воздействия на очаг патологии, либо же использование народных лекарств, основанных на целебных свойствах трав.
Рассмотрим более подробно, как в обоих случаях стабилизировать движение желчного секрета без вреда для здоровья.
Желчегонные препараты
 Современная фармакология предлагает широкий спектр таблеток, которые предназначены для повышения активности движения желчи в пузыре и его протоках, либо же устранения спазма и снижения интенсивности ее заброса в двенадцатиперстную кишку.
Современная фармакология предлагает широкий спектр таблеток, которые предназначены для повышения активности движения желчи в пузыре и его протоках, либо же устранения спазма и снижения интенсивности ее заброса в двенадцатиперстную кишку.
Наилучшим терапевтическим эффектом пользуются следующие лекарственные средства:
- Аллохол (холеретик, который содержит в своем составе натуральную желчь и применяется при гиподискинезии);
- Никодин, Осалмид, Оксафенамид (синтетические средства, стимулирующие работу желчного пузыря);
- Уросан, Холосас, Фламин, Хофитол, Фебихол (комбинированные препараты, в составе которых находятся, как химические компоненты, так и часть экстрактов, полученных из лекарственных растений).
Каким именно образом принимать конкретный медикамент, в какой дозировке и продолжительности, определяет исключительно врач-гастроэнтеролог на основании диагноза, который выставлен пациенту, а также исходя из общей клинической картины течения болезни.
Желчегонные травы
Среди большого количества самых разнообразных растений, обладающих желчегонными свойствами, рекомендуется заваривать такие травы, как:
- листья одуванчика, собранные в период с мая по конец июня;
- рыльца с кукурузных початков;
- ягоды шиповника;
- аир болотный;
- репешок обыкновенный;
- корень лопуха;
- стебли полыни горькой;
- зверобой;
- листья лесной земляники.
Соотношение сухой массы целебного растения и объема кипятка, которым они заливаются для получения лечебной микстуры определяется исходя из типа дискинезии. Более подробная информация отображена в инструкции к применению той или иной травы. На всех этапах терапии необходимо периодически делать УЗИ желчного пузыря, контролируя состояние его стенок и протоков.
Диета
Соблюдение норм правильного питания выводит процесс лечения ДЖВП совершенно на иной уровень, что обеспечивает ускоренное выздоровление. Больным с дискинезией желчевыводящих путей рекомендуется полностью отказаться от приема следующих продуктов:
- все виды блюд, приготовленных по принципу быстрого питания (хот-доги, гамбургеры, пицца, шаурма);
- шоколад, черный чай и кофе;
- кондитерские изделия с большим количеством жирного крема и начинкой на его основе;
- сладкие газированные напитки, раздражающие слизистую оболочку органов желудочно-кишечного тракта;
- супы, приготовленные на основе мясных, рыбных и грибных бульонов;
 все виды жиров животного происхождения, свиное сало, комбинированные жирные кислоты, которые продаются в магазинах под видом маргарина;
все виды жиров животного происхождения, свиное сало, комбинированные жирные кислоты, которые продаются в магазинах под видом маргарина;- копченая рыба, мясо, консервы, продукты, приготовленные путем маринования или соленья;
- все разновидности бобовых культур, редис, репа, чеснок и репчатый лук;
- каша, сваренная из пшеничной крупы;
- серый вид хлеба;
- спиртные напитки независимо от того, какое количество градусов находится в их составе;
- острые специи, способные вызвать раздражение слизистой оболочки стенок желчного пузыря, который и без того работает неправильно.
В тот же момент для лечения и профилактики дискинезии желчевыводящих путей, взрослому человеку необходимо насыщать свой рацион питания такими продуктами, как:
- постные куриные грудки без кожицы;
- макаронные изделия и крупы, отваренные на воде или нежирном молоке;
- овощи, отваренные или приготовленные на пару (также можно запекать в духовке);
- пшеничные отруби;
- яичный омлет;
- обезжиренные кисломолочные продукты (кефир, ряженка, сметана, молоко, простокваша, а категорически запрещены сливочное масло и острые сорта сыров);
- белый хлеб, который полежал 1 день и стал немного черствым;
- сухое диетическое печенье «Мария», галеты, сухари;
- постные виды рыб;
- мед, натуральный зефир, пастила, мармелад;
- не крепкий зеленый чай;
- салаты из свежих овощей и фруктов за исключением перечисленных выше;
- молочные и овощные супы, приготовленные по обезжиренным вегетарианским рецептам.
Соблюдение данной диеты дает возможность избежать обострения дискинезии желчевыводящих путей, обеспечить стабильную работу желчного пузыря и других органов желудочно-кишечного тракта. Также это меню отлично подойдет беременным женщинам, которые проходят лечение ДЖВП и в тот же момент нуждаются в поступлении в организм достаточного количества витаминов, минералов, белков, аминокислот и углеводов.
Возможные осложнения и последствия у взрослых
При отсутствии своевременно начатого лечения, больного может ожидать развитие вторичных заболеваний, которые заключаются следующих патологиях:
- хронический холецистит;
- появление камней в желчном пузыре и его каналах;
- печеночная недостаточность с нарастанием эффекта интоксикации;
- воспалительные процессы слизистой оболочки кишечника и желудка;
- потеря веса и плохая усвояемость съеденной пищи.
Наиболее опасным осложнением дискинезии желчевыводящих путей является формирование в них большого количества камней, которые исключают возможность дальнейшей проходимости желчи и приводят к тому, что больной попадает на прием к врачу-хирургу. В 85% случаев это заканчивается операцией и полным удалением желчного пузыря, а человек становится вынужден до конца оставшихся дней придерживаться диетического питания.
Дискинезия желчевыводящих путей (ДЖВП) — расстройство системы желчевыделения, которое сопровождается изменением тонуса желчных протоков и желчного пузыря, проявляется нарушением оттока желчи, сильными болями в правом подреберье. Среди всех патологий желчного пузыря дискинезия занимает около 12%. Болеют ею преимущественно женщины — в десять раз чаще, чем мужчины. Обусловлено это спецификой обменных и гормональных процессов в организме. Для третьей части всех больных дискинезия является вторичным заболеванием.
Диета
Успешность лечения ДЖВП у детей и взрослых зависит от соблюдения лечебной диеты. Обычно назначается она сроком от 3 месяцев до года. Ее цели заключаются в нормализации функционирования печени, ЖКТ и желчевыводящих путей. Желательно соблюдать режим дробного питания: есть 5-6 раз в день небольшими порциями.
При обострении заболевания необходимо исключить целый ряд вредных продуктов:
- жирное мясо (утка, гусь) и рыба (осетр, сардина, палтус);
- жаренные, копченные, жирные, кислые, соленые, острые блюда;
- спиртные напитки, бульоны, лук, приправы, чеснок, щавель;
- сладости с кремом, шоколад, сдоба, газированные напитки, черный кофе, какао;
- продукты, которые активизируют газообразование: фасоль, горох, ржаной хлеб;
- сливки и цельное молоко;
- маринады и консервы.
В первые дни после обострения болезни желчевыводящих путей стоит употреблять продукты исключительно в жидком виде. Позже можно есть вареные, запеченные или приготовленные на пару продукты. Для употребления разрешаются молочнокислые продукты, жирность которых не превышает 6% (сметана, кефир, творог), говядина, хек, минтай, судак, курица, овощи, вареная колбаса, растительные жиры. Не запрещается употреблять также и следующие продукты: сахар, мед, карамель, пастила, мармелад, овощные и фруктовые соки, чай, кофе с молоком, крупы и макароны, супы на овощном бульоне.
Причины ДЖВП
Принято выделять две формы ДЖВП — первичную и вторичную. Различаются они между собою в первую очередь причинами, которые их спровоцировали. Для начала первичной формы ДЖВП характерны только функциональные расстройства, выявить которые во время УЗИ или рентгена практически невозможно. Но по мере того, как дискинезия прогрессирует, появляются патологические изменения в желчном пузыре и протоках. Вторичная форма патологии желчевыводящих путей развивается на фоне других болезней и состояний.
Первичная форма ДЖВП
- Острые или хронические стрессы, срыв в функционировании вегетативной нервной системы. Из-за дисбаланса между парасимпатической и симпатической системами вегетативной нервной системы нарушается процесс расслабления и сокращения желчного пузыря.
- Нарушение режима питания и диетические погрешности: переедание, регулярное употребление жирной пищи, нерегулярный прием пищи, быстрая еда. В результате у пациента нарушается выработка кишечных гормонов.
- Недостаточная масса тела, астенический тип телосложения, врожденная мышечная слабость.
- Различные аллергические заболевания вроде пищевой аллергии или бронхиальной астмы.
Вторичная форма ДЖВП
- Гастрит, язвенная болезнь желудка, колит, атрофия слизистой ЖКТ. Происходит нарушение выработки слизистой ЖКТ важных кишечных гормонов (гастрина, холецистокинина, секретина), которые влияют на моторику желчевыводящих путей. В случае язвы или гастрита увеличивается выработка клетками желудка пепсина, который после попадания в двенадцатиперстную кишку подкисляет ее среду.
- Хронические воспалительные болезни в органах брюшной полости и малого таза: киста яичника, аднексит, пиелонефрит, солярит. В результате происходит сильное раздражение пораженного органа, после чего случаются рефлекторные изменения в желчевыводящих путях.
- Гепатит, воспаление желчевыводящих путей (холангит), воспаление желчного пузыря (холецистит), желчнокаменная болезнь. Происходит воспаление слизистой оболочки желчевыводящих путей. В случае желчнокаменной болезни наблюдается механическое препятствие для нормального оттока желчи.
- Воспалительные болезни ЖКТ, которые были спровоцированы болезнетворными микроорганизмами. Токсины вирусов и бактерий оказывают негативное воздействие на нервно-мышечный аппарат желчных протоков, провоцируя повышенное раздражение.
- Глистная инвазия. Паразиты механически препятствуют оттоку желчи и раздражают нервные окончания.
- Эндокринные патологии (ожирение, недостаток эстрогена и тестостерона).
Симптомы ДЖВП
- Боль, которую пациент описывает, как постоянную, тупую, распирающую и ноющую. Локализуется она зачастую в правом подреберье и начинает усиливаться во время приема пищи или сразу после него. Возникает из-за растяжения дна желчного пузыря, вызванного застоем желчи.
- Отрыжка, возникающая после еды или между приемами пищи. Появляется из-за нарушения регуляции нервной системой желчного пузыря, в результате чего пациент вынужден делать глотательные движения и захватывать воздух во время еды чаще.
- Тошнота — появляется сразу после приема пищи, в частности после переедания или приема чрезмерно жирной еды. Этот симптом актуален при вирусных и бактериальных инфекций, поскольку рвотный центр раздражается токсинами.
- Горечь во рту, которая появляется преимущественно утром или после тяжелых физических нагрузок. Из-за проблем с моторикой расслабляются сфинктеры ЖКТ, что провоцирует движение пищи в обратном направлении. В результате желчь из двенадцатиперстной кишки начинает поступать в желудок, после в пищевод, а затем в полость рта.
- Вздутие живота — проявляется чувством распирания живота, сопровождающимся сильной болью. Возникает вздутие живота из-за нарушения пищеварения в случае недостаточности желчи. Из-за этого активизируются процессы гниения и брожения в кишечнике, что приводит к выделению в большом количестве газов.
- Симптомы ДЖВП также проявляются ожирением, которое может быть причиной болезни или развиваться в случае ее длительного течения. Недостаток желчи провоцирует сбой в процессах пищеварения и расщепления жиров. Это ведет к повышению выработки инсулина, в результате чего активизируется синтез жиров и их накопление в подкожно-жировой клетчатке.
Медикаментозное лечение детей и взрослых
При дискинезии желчевыводящих путей важное внимание уделяется коррекции функционирования вегетативной нервной системы. В случае обнаружения гипертонически-гиперкинетического варианта болезни назначают седативные медикаменты (валериана, бромиды, пустырник), гипотонически-гипокинетического — различные тонизирующие средства (настойки лимонника, женьшеня, аралии). Если у больного диагностируют лямблиоз либо глистную инвазию назначается антигельминтная и антипаразитарная терапия.
Нормализация функций образования и отведения желчи проводится дифференцированно зависимо от типа заболевания. При гиперкинезии врач назначает прием холеретиков (холензим, аллохол, фламин, оксафенамид, никодин), минеральных вод в подогретом виде, спазмолитиков (папаверин, дротаверин, платифиллин), фитосборов (отвары мяты перечной, ромашки, корня солодки, укропа). Из немедикаментозных методов больным показаны курсы иглорефлексотерапии, психотерапии, индуктотермии, гирудотерапии, СВЧ-терапии, точечного массажа, электрофореза со спазмолитиками, массажа воротниковой зоны.
Если у пациента диагностируют гипотоническую форму болезни, ему назначают прием холекинетиков (магния сульфат, ксилит, сорбит), фитотерапию (отвары плодов шиповника, цветков бессмертника, зверобоя, листьев крапивы, душицы). При проявлении симптомов внутрипеченочного холестаза врачи прибегают к процедуре «слепого» зондирования. Для повышения тонуса организма показано ЛФК, водные процедуры, массаж. Из методов физиотерапии используют обычно диадинамотерапию, электрофорез, ультразвук, СМТ-терапию. Пациентам необходимо регулярно наблюдаться у гастроэнтеролога и невролога.
Остеопатическое лечение детей и взрослых
Остеопат тестирует подвижность и общее состояние желчного пузыря, протоков и печени, а также выявляет минимальные изменения в их иннервации и кровоснабжении. Для остеопата крайне важно выявить и оценить все рефлекторные и биомеханические связи как с внутренними органами и кишечником, так и с костно-мышечными структурами позвоночника и нижних конечностей. Например, в остеопатии считается, что такое болезнь, как плоскостопие, может спровоцировать патологию желчевыводящих у детей и взрослых. Обширные знания анатомии и человека и высокая чувствительность рук помогают врачу точно определить «отправную точку», запустившую целую цепочку патологических процессов.
Практически все схемы традиционной терапии направлены только на устранение симптомов болезни (спазма, боли, воспаления). Временный эффект от приема лекарств рано или поздно вынуждают пациента обращаться к медикаментам вновь, пока дискинезия желчевыводящих путей не переходит из функциональной в органическую, что требует более радикальных мер для ее лечения у детей и взрослых. Избежать возможных осложнений можно, если подойти к лечению ДЖВП детей и взрослых комплексно, что как раз и делает остеопатия. В отличие от похожих методов ручного воздействия в остеопатии не применяют жесткие приемы, поскольку остеопат прибегает исключительно к мягким и безопасным техникам.
Во время остеопатического сеанса происходит рефлекторное воздействие на процессы кровоснабжения желчного пузыря. Благодаря коррекции грудного и шейного отделов позвоночника врачу удается убрать мышечные спазмы, а также нормализовать функционирование блуждающего нерва. Остеопатическое лечение детей и взрослых также помогает укрепить защитные функции организма, чтобы в дальнейшем он смог самостоятельно устранять провоцирующие болезнь факторы.
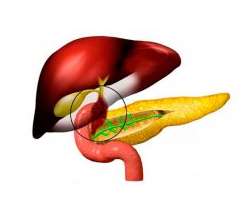 Дискинезия желчевыводящих путей представляет собой затрудненный отток желчи от печени в пузырь и по протокам. Отличительная особенность заболевания – отсутствие патологических изменений в структуре печени и желчного пузыря с протоками. При обследовании врачи выявляют у пациентов два варианта нарушения функционирования желчного пузыря – либо его слишком медленное, либо слишком быстрое/частое сокращение. По статистике дискинезией желчевыводящих путей мужчины болеют чаще, чем женщины (примерно в 10 раз).
Дискинезия желчевыводящих путей представляет собой затрудненный отток желчи от печени в пузырь и по протокам. Отличительная особенность заболевания – отсутствие патологических изменений в структуре печени и желчного пузыря с протоками. При обследовании врачи выявляют у пациентов два варианта нарушения функционирования желчного пузыря – либо его слишком медленное, либо слишком быстрое/частое сокращение. По статистике дискинезией желчевыводящих путей мужчины болеют чаще, чем женщины (примерно в 10 раз).
Классификация
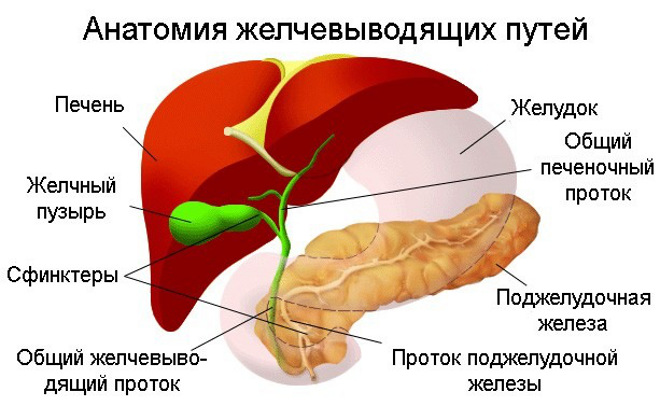
Именно от того, каким образом происходит сокращение желчного пузыря, зависит и определение формы дискинезии:
- гипермоторная – в этом случае сокращение органа очень частое и быстрое. Подобная форма рассматриваемого заболевания присуща молодым людям;
- гипомоторная – сокращение происходит медленно, активность этой функции желчного пузыря значительно снижена. По статистике гипомоторная дискинезия желчевыводящих путей часто диагностируется у пациентов старше 40 лет и у больных с устойчивыми неврозами/психозами.
В зависимости от причины развития рассматриваемой патологии врачи могут разделить ее на два вида:
- первичная дискинезия – обычно она связана с врожденными аномалиями строения желчевыводящих путей;
- вторичная – заболевание приобретается в течение жизни и является следствием патологий в других органах желудочно-кишечного тракта (например, вторичная дискинезия желчевыводящих путей часто «сопровождает» панкреатит – воспалительный процесс в поджелудочной железе).
Причины развития дискинезии желчевыводящих путей
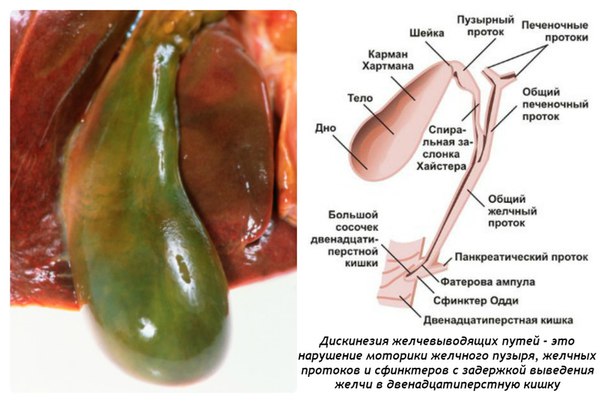
Если речь идет о первичном виде рассматриваемого заболевания, то его причинами являются:
- сужение желчного пузыря;
- удвоение (раздвоение) желчных протоков и пузыря;
- расположенные непосредственно в полости желчного пузыря перетяжки и перегородки.
Все эти причины являются врожденными аномалиями и выявляются в раннем детстве при обследовании.
Вторичный вид дискинезии желчного пузыря и протоков может развиться на фоне присутствия следующих факторов:
- гастрит – воспалительный процесс на слизистой внутренних стенок желудка;
- образование язв на слизистой желудка и/или двенадцатиперстной кишки – язвенная болезнь;
- холецистит – воспаление желчного пузыря;
- панкреатит – воспалительный процесс в поджелудочной железе;
- дуоденит – патологический процесс воспалительного характера на слизистой двенадцатиперстной кишки;
- гепатит вирусной этиологии – заболевание системного характера, при котором вирусами поражается печень;
- гипотериоз – снижение функциональность щитовидной железы.
Кроме этого, к причинам, которые могут привести к развитию дискинезии желчного пузыря и протоков, относятся и неврозы – психические расстройства, которые не только отлично осознаются самим больным, но и подлежат лечению, вплоть до полного выздоровления.
Указанные причины первичной и вторичной дискинезии желчевыводящих путей не должны приниматься за единственно возможные – врачи выделяют и несколько факторов, которые способствуют началу рассматриваемого заболевания, но необязательно приводят к нему. К таковым относятся:
- генетическая предрасположенность – по некоторым данным дискинезия желчного пузыря и его протоков может передаваться по наследству от родителей к детям;
- кишечные заболевания инфекционной этиологии;
- глистные инвазии – особенно часто рассматриваемое заболевание диагностируется на фоне выявления лямблий или плоских/круглых червей-паразитов;
- вегето-сосудистая дистония – заболевание поражает часть нервной системы, которая «отвечает» за нормальную функциональность пищеварительной системы.
Есть зафиксированные случаи диагностирования дискинезии желчевыводящих путей на фоне малоподвижного образа жизни, лишнего веса (ожирение 2-3 стадии), чрезмерных физических нагрузках (особенно, если постоянно поднимаются тяжести) и после психоэмоциональных срывов.
Симптомы дискинезии желчевыводящих путей
Клиническая картина описываемой патологии достаточно выражена, поэтому диагностика не представляет трудностей специалистам. Основными симптомами дискинезии желчевыводящих путей являются:
- Боль в области правого подреберья, желчного пузыря и желчных протоков – в правом подреберье. Она может иметь разный характер:
- при повышенной сократительной активности желчного пузыря – острая, приступообразная, с иррадиацией в лопатку и правое плечо. Возникает либо после сильной физической нагрузки или употребления жирной пищи в больших количествах;
- если сократительная активность пузыря снижена, то боль будет носить совершенно другой характер – тупая, ноющая, постоянная (эпизоды отсутствия болевого синдрома очень редки), пациенты ощущают чувство распирания в правом подреберье;
- желчная колика – всегда возникает остро, внезапно, отличается интенсивностью, сопровождается учащением сердцебиения. Повышением артериального давления (не во всех случаях). Так как боль слишком сильная, пациент испытывает чувство тревоги и страха смерти.
- Холестатический синдром (проявления патологии в печени и желчевыводящих путей):
- желтуха – в желтый цвет разных оттенков окрашиваются кожные покровы, склеры глазных яблок, слизистая рта и слюны;
- увеличение печени – в некоторых случаях больной сам может ее прощупать;
- смена цвета кала – он становится выраженно светлым;
- смена цвета мочи – она становится выраженно темной;
- зуд кожных покровов без конкретной локализации.
- Расстройства пищеварительной системы:
- вздутие живота;
- потеря аппетита;
- тошнота и рвота;
- зловоние из ротовой полости;
- горький привкус во рту;
- сухость в ротовой полости.
- Невроз – расстройство психики, которое можно вылечить (обратимое):
- раздражительность и бессонница;
- повышенное потоотделение (гипергидроз);
- синдром хронической усталости;
- головные боли – они не постоянные, носят периодический характер.
Вышеперечисленные симптомы не могут появляться одновременно. Например, холестатический синдром диагностируется только у половины пациентов с дискинезией желчевыводящих путей, а горечь и сухость в ротовой полости больше присущи гипердискинезии (сократительная активность желчного пузыря повышена).
Методы диагностики
Опираясь исключительно на ярко выраженные симптомы дискинезии желчевыводящих путей, поставить диагноз не сможет ни один специалист. Чтобы вынести окончательный вердикт, врачи проводят следующие мероприятия:
- Опрос больного и анализ описания болезни – как давно появились первые приступы болевого синдрома или другие симптомы, с чем они могут быть связаны (по мнению пациента).
- Сбор анамнеза жизни больного – были ли случаи диагностирования рассматриваемого заболевания у его родственников, есть ли диагностированные хронические заболевания желудочно-кишечного тракта, принимались ли какие-либо лекарственные препараты длительное время, диагностировались ли у него опухоли доброкачественного/злокачественного характера, в каких условиях трудится пациент (имеется ввиду присутствие/отсутствие токсичных веществ на производстве).
- Осмотр физикальный – врач определяет, какого цвета у пациента кожные покровы, склеры и слизистые (есть желтушность или нет), присутствует ли ожирение, пальпация (ощупывание) поможет выявить увеличение печени.
- Лабораторное исследование – общий и биохимический анализы крови, общий анализ мочи, липидограмма (выявляет уровень содержания жиров в крови), маркеры гепатитов вирусной этиологии, изучение кала на яйцаглист.
Уже после этого обследования врач может поставить диагноз дискинезия желчевыводящих путей, но для его подтверждения больному будет назначено и инструментальное обследование организма:
- ультразвуковое исследование всех органов брюшной полости;
- ультразвуковое исследование желчного пузыря «с пробным завтраком» — сначала проводится УЗИ натощак, затем пациент съедает достаточно жирный завтрак и через 40 минут проводится повторное УЗИ желчного пузыря. Такая процедура позволяет выяснить, в какой форме протекает рассматриваемое заболевание;
- дуоденальное зондирование – с помощью специальной кишки-зонда исследуют двенадцатиперстную кишку и забирают для лабораторного исследования образцы желчи;
- ФЭГДС (фиброэзогастродуоденоскопия) – исследуются слизистые желудка, двенадцатиперстной кишки, пищевода;
- холецистография пероральная – больной выпивает контрастное вещество и через полчаса можно исследовать желчный пузырь на предмет наличия в нем аномалий развития;
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатиграфия – в одном исследовании сочетается и рентгенологический и эндоскопический методы. Что позволяет обследовать непосредственно желчные протоки;
- сцинтиграфия гепатобилиарная – радиоизотопный метод, при котором пациенту вводится радиоактивный препарат (внутривенно), который накапливается в печени и желчевыводящих путях, что дает возможность изучать их полное и точное изображение.
Методы лечения дискинезии желчевыводящих путей
Цель лечебных процедур – обеспечить полноценный отток желчи из печени. Сделать это исключительно медикаментозными средствами не получится – нужен комплексный подход.
Терапия при дискинезии желчевыводящих путей включает в себя:
- Составление и соблюдение режима дня:
- грамотное сочетание труда и отдыха – например, ночной сон не должен быть меньше 8 часов;
- регулярно совершать прогулки на свежем воздухе;
- при выполнении сидячей работы каждые 2 часа делать гимнастику – речь идет о простейших наклонах, приседаниях, поворотах туловища.
- Строгая диета:
- из меню исключается острая/жирная/копченая пища и консервация (домашняя и промышленная);
- сокращается употребление соли — в день позволительно принимать не более 3 грамма соли;
- регулярно употреблять минеральную воду – она может быть разной, какая подходит конкретному пациенту уточняет лечащий врач или диетолог;
- пищу принимать нужно небольшими порциями, но частота приемов должна быть большой – до 6-7 в сутки.
- Лекарственные препараты:
- желчегонные препараты – холеретики;
- ферментные препараты;
- холеспазмолитики.
- Дополнительные медицинские процедуры:
- тюбаж желчного пузыря (очищение) – прием желчегонных препаратов в положении лежа на правом боку с грелкой в области анатомического расположения печени и желчевыводящих путей;
- регулярное дуоденальное зондирование – очищение двенадцатиперстной кишки после выброса желчи;
- электрофорез;
- иглоукалывание;
- диадинамотерапия;
- точечный массаж;
- гирудотерапия (лечение пиявками).
Хирургическое вмешательство абсолютно нецелесообразно, поэтому оперативное лечение дискинезии желчевыводящих путей никогда не назначается. По рекомендации гастроэнтеролога или терапевта больной может направляться к психотерапевту (если у него имеются неврозы).
Лечение дискинезии желчевыводящих путей народными средствами
Лечение дискинезии желчевыводящих путей травяными сборами одобрено и официальной медициной – врачи рекомендуют дважды в год проходить курс употребления отваров/настоек лекарственных трав. Вот два наиболее эффективные и безопасные рецепты:
- Приготовить следующие травы:
- корень девясила – 10 г;
- корень алтея – 10 г;
- календула (цветки) – 15 г;
- ромашка аптечная (цветки) – 10 г.
Смешать указанные растения и взять только 2 столовые ложки полученной смеси. Их следует залить поллитром воды, закипятить и варить на медленном огне не менее 7 минут. Затем отвар настаивается (40-60 минут), процеживается и полученное количество выпивается маленькими глотками за полчаса до еды трижды в день. Длительность приема – 3 недели.
- Смешать листья подорожника (30 г), цветы календулы и листья шалфея (по 10 г), мяту/шиповник/тмин (по 15 г), лапчатки гусиной (трава) и малины (листья) (по 20 г). А схема приготовления и приема такая же как и для предыдущего отвара.
Из народных методов можно выделить и следующие рецепты:
 при пониженном сокращении желчного пузыря под правое подреберье в момент приступа боли нужно прикладывать холодный компресс, а в случае повышенной сократительной активности – горячие.
при пониженном сокращении желчного пузыря под правое подреберье в момент приступа боли нужно прикладывать холодный компресс, а в случае повышенной сократительной активности – горячие.- в течение месяца утром натощак выпивать стакан молока, смешанного с морковным соком в пропорции 1:1;
- при болевом синдроме на фоне диагностированной гипертонической дискинезии следует делать клизму с кукурузным маслом – одна столовая ложка масла на литр теплой воды.
Существуют еще методы лечения песком и глиной, эфирными маслами и овощными соками, но подтверждения от официальной медицины по поводу целесообразности проведения таких процедур нет. Любое лечение народными средствами должно проводиться только после консультации с лечащим врачом и при регулярном контроле динамики заболевания.
Возможные осложнения
Как правило, при дискинезии желчевыводящих путей пациенты обращаются за помощью к врачам практически сразу же после первого приступа болевого синдрома. Но многие из них, сняв неприятные симптомы, прекращают назначенное лечение, тем самым провоцируя развитие осложнений:
- хронический холецистит – воспаление желчного пузыря, которые длится более 6 месяцев подряд;
- образование камней в желчном пузыре и его протоках – желчекаменная болезнь;
- панкреатит хронического характера – воспаление поджелудочной железы в течении 6 месяцев;
- атопический дерматит – кожное заболевание, которое является следствием снижения уровня иммунитета;
- дуоденит – воспалительный процесс на оболочке двенадцатиперстной кишки.
Дискинезия желчевыводящих путей имеет достаточно благоприятный прогноз и не сокращает продолжительность жизни пациента. Но при отсутствии полноценного лечения и несоблюдении рекомендаций диетолога развитие вышеперечисленных осложнений неизбежно. И даже эти заболевания не являются опасными для жизни человека, но состояние больного будет значительно ухудшаться, со временем приведет к инвалидизации.
Полезные советы пациентам, у которых диагностирована ДЖВП, вы получите, просмотрев данный видео-ролик:
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
36,914 просмотров всего, 2 просмотров сегодня
