Чаще всего людям с данным заболеванием назначается консервативное лечение. Операция при остром панкреатите назначается, когда терапия не помогает, а состояние здоровья ухудшается. Хирургическое вмешательство также показано в случае сочетания болезни с холециститом и развития перитонита. Сопутствующие недуги тоже могут требовать оперативного лечения.
О заболевании в нескольких словах
Развитие воспаления в поджелудочной железе называется острым панкреатитом. Если больной остается без лечения, такое состояние часто заканчивается летальным исходом. Поэтому необходима срочная медицинская помощь.
Острый панкреатит обычно развивается у людей, употребляющих спиртное. Около 60% пациентов с данной патологией являются алкоголиками. У остальных больных недуг вызывают такие болезни, как:
- патологии желчевыводящих путей гипертонического характера;
- холециститы разных форм (острые и хронические);
- недуги, связанные с камнями в желчных путях.
Имеется еще ряд причин, вызывающих острый панкреатит. Они встречаются гораздо реже. Это:
- различные операции, проведенные в прошлом по поводу заболеваний желчных путей;
- диагностические мероприятия, проводимые методом эндоскопии;
- паразиты во внутренних органах;
- травмы области живота;
- заболевания 12-перстной кишки;
- употребление большого количества лекарственных средств.
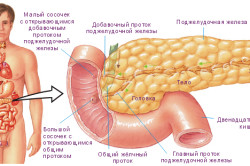
Основные пищеварительные процессы протекают в 12-перстной кишке. В этот же орган попадает содержимое желчевыводящих путей, поджелудочный сок. В этих жидкостях содержатся ферменты, расщепляющие пищу. Они же способны расщепить и живую ткань. Но ферменты в поджелудочной железе находятся в неактивном состоянии, поэтому не опасны для нее. Активируются они при попадании в кишечник, при соприкосновении с желчью. При остром панкреатите желчь попадает именно в поджелудочную железу, где соединяется с ферментами и активирует их. Орган начинает разрушаться. Этот процесс начинается из-за различных патологических явлений в организме.
Данное заболевание развивается резко. Состояние человека ухудшается стремительно. Вызванная бригада скорой помощи сразу доставляет пациента в стационар. Клинические проявления панкреатита различаются, но основные из них таковы:
- колика, опоясывающая весь живот, отдающая во все органы (иногда кажется, что болят лопатки, ребра и другие части тела);
- рвота, имеющая частые позывы, не приносящая облегчения, с примесями желчи и крови;
- дегидратационный синдром, характеризующийся сухостью ротовой полости и слизистых, учащенным сердцебиением;
- интоксикационный синдром, при котором нет температуры в первые дни развития недуга;
- диспепсический синдром, при котором вздувается живот, образуются газы.
Больному проводится терапевтическое или оперативное лечение в зависимости от показаний.
Какие операции проводятся при заболевании
Больным проводится несколько видов хирургического лечения в зависимости от показаний. Операции могут назначаться следующие:
- Экстренные. Проводятся в самом начале развития болезни. Это могут быть первые часы и сутки. В срочном порядке оперируют больных с перитонитом, вызванным ферментами, и острым панкреатитом, который начался из-за закупорки 12-перстной кишки.
- Отсроченные. Назначаются в том случае, когда омертвевшие ткани поджелудочной начинают отторгаться. Врач оперирует больного примерно через 1,5-2 недели с момента начала болезни.
- Плановые. Хирург начинает оперировать больного, когда острое воспаление в поджелудочной железе прекратилось. Перед операцией пациент тщательно обследуется, чтобы не начался рецидив приступа.
Операции проводятся при сопутствующих болезнях.
 Если патология в железе возникла из-за камней, то проводится операция по удалению камней. Для этого производится рассечение стенок желчного протока и железы. Камни извлекаются. Ткани, рассеченные перед извлечением камней, сшиваются.
Если патология в железе возникла из-за камней, то проводится операция по удалению камней. Для этого производится рассечение стенок желчного протока и железы. Камни извлекаются. Ткани, рассеченные перед извлечением камней, сшиваются.
Если в поджелудочной железе образовалась киста, то проводится операция по ее удалению. Совместно с ней иссекается и часть самой железы. Если киста слишком разрослась, то производится резекция органа полностью вместе с новообразованием. Современные методы лечения предполагают более щадящее оперативное лечение, при котором полость кисты дренируется.
При злокачественных опухолях в поджелудочной железе резекция является единственным правильным способом лечения.
Современные медицинские учреждения предлагают проведение операции с использованием роботизированной медицинской аппаратуры. Это повышает уровень качества оперативного вмешательства, а возможные осложнения после хирургии сводит на нет.
Как проводится хирургическое вмешательство
Операция при остром панкреатите проводится двумя методами:
- С использованием лапаротомии, при которой хирург разрезает стенки брюшной полости и поясничного отдела, чтобы добраться до очага болезни. Применяется данный метод при появлении гнойных очагов в виде абсцессов, кист, при распространении инфекции в тканях, при перитоните. Такая операция показана и при неудовлетворительных результатах от лечения другими методами.
- Малоинвазивными способами, к которым относятся лапароскопия и пункционное вмешательство с дренажем, для чего делаются небольшие проколы в стенках брюшной полости. Оперативное вмешательство такого вида проводится для установки дренажа при удалении выпота и инфицированных жидкостей. Иногда лапароскопию проводят как предварительный этап перед лапаротомией.
Какой должна быть диастаза мочи.
Какие фрукты можно есть при панкреатите читайте здесь.
 Больного перед операцией подготавливают особым образом. Первое условие — голодание. Острый панкреатит требует от больного отказа от еды в качестве первой помощи при приступе. Пустой желудок и кишечник необходимы для снижения риска развития послеоперационных осложнений, которые могут развиться от инфицирования брюшной полости содержимым пищеварительного тракта и рвотных масс.
Больного перед операцией подготавливают особым образом. Первое условие — голодание. Острый панкреатит требует от больного отказа от еды в качестве первой помощи при приступе. Пустой желудок и кишечник необходимы для снижения риска развития послеоперационных осложнений, которые могут развиться от инфицирования брюшной полости содержимым пищеварительного тракта и рвотных масс.
В день операции помимо голодания делается очистительная клизма и премедикация. Больному вводят лекарственные препараты для облегчения наркоза. Они способны уменьшить выделение секрета железами и предотвратить возможную аллергию. К таким медикаментозным средствам относятся транквилизаторы, снотворное, антигистаминные, анальгетики и др. В течение операции пациент находится на искусственной вентиляции легких.
Оперативное вмешательство обычно бывает следующим:
- Дистальная резекция. При ней происходит удаление тела поджелудочной железы и ее хвоста. Проводится тем пациентам, у кого не вся железа поражена.
- Субтотальная резекция. Помимо хвоста и тела, удаляется и часть головки органа. Сохраняется несколько участков, расположенных близко к 12-перстной кишке. Назначается такое оперативное лечение тем больным, у кого поражена почти вся железа.
- Некрсеквестрэктомия. В ходе операции используют аппарат УЗИ и рентгеноскопию. На образования с жидкостью в железе ставится дренаж и удаляется содержимое. Затем с помощью более крупных дренажных труб делается промывание и вакуумное отсасывание. Затем устанавливаются мелкие дренажи, что способствует заживлению раны.
Способы проведения операций определяет врач.
Возможные осложнения
После проведения операции при остром панкреатите могут наступить осложнения в виде полиорганной недостаточности, панкреатогенного или септического шока.
Бывают и отдаленные последствия, то есть такие, которые наступают спустя время: псевдокисты, панкреатические свищи, хроническая форма панкреатита, сахарный диабет, диспепсии.
Лечебная диета при остром панкреатите. Ознакомиться с примерным меню на неделю можно здесь.
В послеоперационный период пациенту необходимо специальное питание. В первые 2 суток показан голод. Затем постепенно вводится чай, протертые жидкие супы без мяса, разваренные каши, белковый омлет, приготовленный на пару, творог, сухарики. В первую послеоперационную неделю нельзя ничего другого.
Затем больной начинает использовать диету, которая прописывается всем больным с недугами пищеварительной системы. Физическая нагрузка определяется лечащим врачом. Зависит она от течения операции и от состояния больного.
Развивающиеся вследствие панкреатита в поджелудочной железе процессы воспаления, при условии отсутствия своевременно принятых мер, способствуют появлению некротических изменений в тканях и образованию гнойных полостей.

В некоторых случаях при панкреатите не обойтись без оперативного вмешательства
Как в совокупности, так и отдельно указанные факторы нередко приводят к возникновению необходимости оперативного вмешательства, в противном случае не исключено развитие тяжелых осложнений, а в наиболее запущенных случаях — летальный исход. Операция при таком заболевании, как панкреатит — весьма сложный процесс, сопряженный со множеством трудностей, что обусловлено некоторыми анатомическими особенностями строения поджелудочной железы.
Когда необходимо хирургическое вмешательство
Необходимость хирургического вмешательства при заболеваниях поджелудочной железы возникает исключительно в наиболее тяжелых и запущенных случаях. Всегда, когда имеется возможность проведения лечения альтернативными методиками, узконаправленные специалисты используют их в полной мере. Операция назначается тогда, когда иные возможности уже были исчерпаны, но положительных результатов, а также улучшение динамики состояния больного не произошло.
Сопряжена данная категоричность с влиянием следующих основных аспектов: любые хирургические манипуляции на поджелудочной железе сопряжены со множеством трудностей, в процессе проведения операции не исключено резкое ухудшение состояния больного. Помимо этого, проведение любых оперативных вмешательств требует присутствия высококвалифицированных узконаправленных хирургов, деятельность которых возможна в условиях далеко не всех медицинских учреждений.

Проведение операции назначается только в случае, когда обычное лечение не помогает
В целом, показания к проведению манипуляций на открытой поджелудочной железе являются следующими:
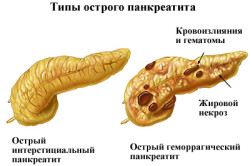
Острая форма при деструктивном панкреатите. В данном случае происходит некротическое разложение тканей в поджелудочной железе, не исключены также скопления гноя.Острый, либо хронический панкреатит, принявший форму панкреонекроза — некротического расслоения живых тканей.Панкреатит, выраженный в хронической форме на фоне минимального количества периодов ремиссии, и максимального — обострений.
Все указанные заболевания могут привести к необратимым последствиям при условии отсутствия своевременного хирургического вмешательства. Любые методы медикаментозной, либо иных методов терапии в данных случаях не являются действенными. Единственный выход — своевременно проведенная операция.

Оперативное вмешательство необходимо при появлении осложнений
Возникновение трудностей
Операция, включающая проведение хирургических манипуляций на поджелудочной железе — достаточно сложный, и практически непредсказуемый процесс, что обусловлено следующими факторами:
Ткань, непосредственно из которой образована поджелудочная железа, обладает повышенной хрупкостью, что чревато развитием кровотечений как в период проведения оперативного вмешательства, так и в процессе реабилитации.При наличии в поджелудочной железе изменений необратимого характера требуется полное удаление данного органа, что, в большинстве случаев, практически невозможно. Железа — непарный орган, который изымается исключительно у людей непосредственно после официальной констатации факта смерти. При этом железу необходимо пересадить донору уже в течение получаса, либо, если орган был подвержен заморозке — через пять часов.В непосредственной близости от железы расположены важные органы, даже частичное повреждение которых может привести к серьезным и необратимым последствиям. 
При панкреатите избегают оперативное вмешательство из-за возможности повредить близлежащие органы с поджелудочной железой
При панкреатите трудности также сопряжены с тем, что секрет и ферменты, вырабатываемые непосредственно в поджелудочной железе, провоцируют поражение органа изнутри, вызывая расслоение тканей.
Возможные риски и осложнения
Как уже было сказано выше, поджелудочная железа — весьма легкоранимый и чувствительный к внешним воздействиям орган. В процессе проведения хирургических манипуляций существуют множественные риски, которые могут привести к различного рода осложнениям, например, кровотечению. Последствия проведенной операции также могут носить пагубный характер. В числе наиболее распространенных послеоперационных рисков называются следующие:
Скапливание в брюшной полости некротического либо гнойного содержимого, иным словом — перитонит. Операция в данном случае является провоцирующим развитие патологии фактором.Обострение сопутствующих заболеваний при панкреатите, выраженных, преимущественно, с нарушением деятельности поджелудочной железы и выработкой ферментов. 
Оперативное вмешательство при панкреатите сопряжено с различными рисками из-за анатомического расположения органа
При панкреатите у большинства больных, которым операция предписана изначально, последствия вмешательства могут быть следующими: закупорка главных протоков, выводящих ферменты. Как следствие данного осложнения — панкреатит в острой форме.Не исключены кровотечения непосредственно после проведения операции, а также практически полное отсутствие динамики заживления тканей поджелудочной.
Реабилитационный период
Реабилитационный период после проведения хирургических вмешательств при панкреатите проводится как в условиях медицинского учреждения, так и в домашней обстановке. Непосредственно в стационаре больной находится в течение минимум четырех недель. Именно в течение указанного срока существует риск развития возможных осложнений, то есть, в этот период могут проявиться последствия проведенного вмешательства.
По истечению указанного срока больному разрешается перевод на домашнее лечение, однако и в данных условиях существует необходимость соблюдения режима покоя, питания, а также прием предписанных ранее медикаментозных препаратов. Допустимы кратковременные прогулки, но любые физические нагрузки противопоказаны.

Первые недели после операции пациент находится в стационаре под наблюдением врачей
Лечение после операции
Лечение в послеоперационный период при панкреатите напрямую зависит от множества факторов. Так, для определения оптимального вида терапии специалист изучает анамнез больного, конечный исход операции, процесс восстановления тканей железы, полученные анализы и тесты. В совокупности указанные результаты позволяют применить именно тот вариант, который наиболее подходит в том или ином индивидуальном случае. Но в целом лечение после операции заключается в следующем:
Ввиду недостаточной выработки железой ферментов рекомендуется прием инсулина. Данное вещество способствует восстановлению и нормализации уровня сахара в крови больного, ведь в качестве наиболее распространенного сопутствующего панкреатиту заболевания называется именно диабет.Прием биологически активных добавок, способствующих выработке оптимального количества ферментов, либо уже их содержащих. Указанная мера способствует налаживанию функций тракта пищеварения. Отсутствие указанных веществ может привести к появлению таких симптомов, как вздутие, метеоризм, диарея, изжога. 
В период после операции и в дальнейшем необходимо придерживаться правильного питания
Дополнительные физиотерапевтические процедуры, способствующие заживлению поврежденных в процессе течения заболевания и вследствие проведенной операции тканей.Также в качестве одной из основных мер называется щадящее питание, исключающее из рациона все виды продуктов, угнетающе воздействующих на органы пищеварения в целом.
Несмотря на то, что оперативное вмешательство — достаточно серьезная, а в некоторых случаях и опасная процедура, нередко — это единственный способ вернуть утраченное здоровье. Залог успешного выздоровления и протекания реабилитационного периода заключается именно в соблюдении предписанных специалистом мер.
Речь в видео пойдет об остром панкреатите:
Опубликовано: 15 октября 2014 в 10:28
 Острый панкреатит — это воспаление поджелудочной железы, при котором происходит повреждение и разрушение ее тканей. Почему возникает это воспаление? Причина – заболевания, из-за которых нарушается отток сока из поджелудочной железы, и увеличивается внутрипотоковое давление.
Острый панкреатит — это воспаление поджелудочной железы, при котором происходит повреждение и разрушение ее тканей. Почему возникает это воспаление? Причина – заболевания, из-за которых нарушается отток сока из поджелудочной железы, и увеличивается внутрипотоковое давление.
История болезни при панкреатите может начаться с болезни желудка, желчного пузыря и двенадцатиперстной кишки, а также спазмов сфинктеров поджелудочной железы, ее опухоли, обратного заброса сока, непроходимости протоков, нарушенного кровообращение в железе. Это заболевание могут спровоцировать травмы, инфекции, токсины и аллергены. Острый приступ иногда возникает как реакция на алкоголь, жирную и белковую пищу в большом количестве.
Панкреатит – опасное для жизни пациента заболевание, поэтому задача врачей – не только облегчение болей у пациента, но и предупреждение тяжелых осложнений. Поэтому в некоторых случаях требуется оперативное лечение, то есть хирургия. Но к операции при этом заболевании врачи прибегают только в крайних случаях, потому что любое оперативное вмешательство, в том числе в такой важный орган, как поджелудочная железа, не может обойтись без последствий.
Если установлен диагноз «острый панкреатит», больного госпитализируют в хирургическое отделение, где ему назначается необходимое лечение. При этом учитывается история болезни, наличие осложнений и другие факторы развития заболевания.
При некротической и интерстициальной форме заболевания обычно назначается консервативная терапия, то есть, без хирургии. Но в некоторых случаях интерстициального панкреатита хирургическое вмешательство является приоритетным способом лечения. В случае гнойно-некротического панкреатита хирургического лечения не избежать, так как операция при этом — единственный способ избавить больного от проблемы.
Хирургия поджелудочной железы – необходимый метод лечения, который может быть применен по определенным показателям даже на раннем периоде, с отсрочкой на некоторый период. Показаниями к оперативному вмешательству могут являться сильнейшие боли, прогрессирование заболевания, механическая желтуха, конкременты в желчном пузыре и желчных протоках.
Если доктор принимает решение делать операцию на поджелудочной железе, то ее проводят на второй день после интенсивной подготовки к хирургическому вмешательству. Цель оперативного лечения панкреатита – устранение болей, сохранение естественных функций поджелудочной железы, освобождение организма от ядовитых продуктов распада и профилактика осложнений (свищей, псевдокист, гнойных осложнений, панкреатического плеврита и асцита).
Хирургическая операция делает стабильным патологический процесс, то есть замедляет прогрессирование заболевания, но она, к сожалению, не может полностью устранить воспаление в поджелудочной железе. Хорошим результатом хирургического вмешательства при панкреатите считается уменьшение болей на 2-3-и сутки после операции, увеличение количества мочи, улучшение движения крови.
При локализации воспаления при операции проводится резекция (удаление части) поджелудочной железы. В отдельных случаях удаляется и селезенка. Если панкреатит мелкоочаговый, дополнительно удаляются очаги некроза. При обширных поражениях тканей железы удаляют наиболее пораженные участки, чтобы снизить интоксикацию организма продуктами распада и ферментами.
Хирургическое лечение панкреатита противопоказано при прогрессирующем падении у больного артериального давления, не устраняющемся шоке, не выделении мочи, повышении уровня содержания ферментов, высоком уровне глюкозы в моче (более 140 мг%), невозможности восстановить объем крови в организме.
 Стандартный подход к лечению этой болезни подразумевает консервативную тактику, которая обычно оказывается весьма эффективной. Однако у 15-20% больных острым панкреатитом могут наблюдаться признаки гнойно-деструктивной патологии в поджелудочной железе, что показывает на необходимость хирургического вмешательства. Обычно эти признаки проявляются на 7-14 день после обострения заболевания.
Стандартный подход к лечению этой болезни подразумевает консервативную тактику, которая обычно оказывается весьма эффективной. Однако у 15-20% больных острым панкреатитом могут наблюдаться признаки гнойно-деструктивной патологии в поджелудочной железе, что показывает на необходимость хирургического вмешательства. Обычно эти признаки проявляются на 7-14 день после обострения заболевания.
Диагностические признаки гнойного панкреатита:
ухудшение общего состояния пациента, сохранение или усиление лихорадки; при пальпации обнаруживается плотный инфильтрат в парапанкреатической области; сдвиг влево в лейкоцитарной формуле; гипергликемия; на рентгене — полости с содержанием газа; на УЗИ — полости с содержанием жидкости.
Показания к операции при панкреатите
Исходя из истории болезни, проводится ревизия всей парапанкреатической области и максимальной санации — дренирование всех гнойников. При необходимости, возможно проведение ограниченной некросеквестрэктомии. В случае нарушения подачи желчи в 12-типерстную кишку, история болезни показывает необходимость, непосредственно во время операции, определиться с целесообразностью проведения холецистостомии. При этом радикальных хирургических вмешательств лучше всего избежать вследствие тяжелого общего состояния пациента, оперативное лечение ЖКБ и других заболеваний желчного пузыря лучше всего отложить на потом. Не следует стремиться к однократному вскрытию всех гнойников поджелудочной железы из-за опасности возникновения обильных кровотечений.
 У большинства больных отмечается постепенное созревание гнойных полостей в забрюшинном пространстве, что может потребовать бурсостомии, плановой санации области поджелудочной железы в динамике. Остается спорным вопрос об ушивании наглухо брюшной полости с фиксированием бурсостомы. Послеоперационное история болезни пациента предусматривает регулярное промывание забрюшинного пространства. При необходимости через 1-2 суток производится повторная плановая санация очагов нагноения. Обширное гнойное поражение в тяжелых случаях может потребовать до 8-10 повторных плановых хирургических вмешательств данного типа. Дренирование около панкреатической клетчатки производят через поясничную область.
У большинства больных отмечается постепенное созревание гнойных полостей в забрюшинном пространстве, что может потребовать бурсостомии, плановой санации области поджелудочной железы в динамике. Остается спорным вопрос об ушивании наглухо брюшной полости с фиксированием бурсостомы. Послеоперационное история болезни пациента предусматривает регулярное промывание забрюшинного пространства. При необходимости через 1-2 суток производится повторная плановая санация очагов нагноения. Обширное гнойное поражение в тяжелых случаях может потребовать до 8-10 повторных плановых хирургических вмешательств данного типа. Дренирование около панкреатической клетчатки производят через поясничную область.
Летальность при остром гнойном панкреатите составляет около 9-10%. Обычная консервативная тактика в большинстве случаев оказывается достаточно эффективной. Операция требуется в 15-20%. Почти в 50% случаев острая форма болезни перерождается в хроническую.
Хирургическое лечение острого панкреатита требуется в ситуациях, когда появляются очаги некроза в ткани поджелудочной железы. Нередко омертвение тканей сопровождается их инфицированием.
Вне зависимости от необходимости хирургического вмешательства ответом на вопрос, какой врач лечит панкреатит, будет слово хирург. Именно он сможет своевременно распознать осложнения и выбрать правильную тактику ведения пациента.
В каких случаях показана операция при острогом панкреатите?
Хирургическое вмешательство при остром панкреатите проводится в двух вариантах:
лапаротомия, при которой доступ к поджелудочной железе врач получает через разрезы на брюшной стенке и в поясничной области; малоинвазивные методы (лапароскопия, пункционно-дренирующие вмешательства), которые выполняются через проколы в брюшной стенке пациента.
Лапаротомию проводят, если выявлены гнойные осложнения панкреатонекроза: абсцессы, инфицированные кисты и псевдокисты, распространенный инфицированный панкреатонекроз, флегмона забрюшинной клетчатки, перитонит.
Прибегают к обширным вмешательствам и при четкой отрицательной динамике на фоне лечения малоинвазивными и консервативными методами, кровотечениях.
Лапароскопия и пункция с последующим дренажом используются для удаления выпота при асептических формах заболевания и содержимого инфицированных жидкостных образований. Также малоинвазивные методы могут применяться в качестве подготовительного этапа к лапаротомии.
Подготовка пациента к операции на поджелудочной железе
Основным мероприятием при подготовке пациента к хирургическому вмешательству является голодание. Оно же – первая помощь при панкреатите.
Отсутствие пищи в желудке и кишечнике пациента значительно снижает риск осложнений, связанных с инфицированием брюшной полости содержимым кишечника, а также с аспирацией рвотных масс при проведении анестезии.
В день операции:
больной не принимает никакой пищи; пациенту делают очистительную клизму; пациенту проводят премедикацию.
Премедикация заключается во введении лекарственных препаратов, облегчающих вхождение пациента в наркоз, подавляющих страх перед операцией, уменьшающих секрецию желез, предотвращающих аллергические реакции.
Для этого используют снотворные, транквилизаторы, антигистаминные препараты, холинолитики, нейролептики, анальгетики.
Хирургическое лечение острого панкреатита, как правило, проводят под общей эндатрахеальной анестезией в сочетании с миорелаксацией. Пациент во время операции находится на ИВЛ.
Наиболее распространенные оперативные вмешательства при остром панкреатите
Дистальная резекция поджелудочной железы. Представляет собой удаление хвоста и тела поджелудочной железы различного объема. Проводится в случаях, когда поражение поджелудочной железы ограничено и не захватывает весь орган. Субтотальная резекция заключается в удалении хвоста, тела и большей части головки поджелудочной железы. Сохраняют лишь прилегающие к двенадцатиперстной кишке ее участки. Операция допустима лишь при тотальном поражении железы. Поскольку этот орган непарный, полностью восстановления его функцию после такой операции сможет только пересадка поджелудочной железы. Некрсеквестрэктомия проводится под контролем УЗИ и рентгеноскопии. Выявленные жидкостные образования поджелудочной железы пунктируют и при помощи дренажных трубок удаляют их содержимое. Далее в полости вводят дренажи более крупного калибра и проводят промывание и вакуумэкстракцию. На завершающем этапе лечения крупнокалиберные дренажи заменяют мелкокалиберными, что обеспечивает постепенное заживление полости и послеоперационной раны при сохранении оттока из нее жидкости.
Осложнения оперативного лечения острого панкреатита
Наиболее опасными осложнениями послеоперационного периода являются:
полиорганная недостаточность; панкреатогенный шок; септический шок.
В более позднем периоде у пациентов, которым была проведена операция на поджелудочной железе последствия могут быть такими:
псевдокисты; панкреатические свищи; хронический панкреатит; сахарный диабет и экзокринная недостаточность; диспептические явления.
Питание и режим пациента после операции на поджелудочной железе
В первые 2 суток после операции пациент голодает. Затем в рацион постепенно вводят чай, протертые вегетарианские супы, разваренные каши, паровой белковый омлет, сухари, творог – это все, что можно есть после операции на поджелудочной железе в течение первой недели.
В дальнейшем больные придерживаются обычной при заболеваниях органов пищеварения диеты. Физическая активность пациента определяется объемом операции.
Поджелудочная железа прилежит к позвоночному столбу и крупным сосудам забрюшинного пространства, воспаление — это распространeнное поражение органа. Экстренные операции при остром панкреатите проводят в первые часы или дни заболевания, отсроченные хирургические вмешательства показаны через 2 недели с момента развития патологии. Плановые операции производятся с целью предупреждения рецидивов острого панкреатита и только при отсутствии некротического компонента.

Показания к вмешательству
Показаниями к оперативному вмешательству являются:
- острое воспаление с панкреонекрозом и перитонитом;
- неэффективность медикаментозного лечения в течение 2 суток;
- сильнейшие боли при прогрессировании патологии;
- травмы с кровотечением;
- различные новообразования;
- механическая желтуха;
- абсцессы (скопление гноя);
- конкременты в желчном пузыре и протоках;
- кисты, сопровождающиеся болями;
- хронический панкреатит с выраженным болевым синдромом.

Хирургическое лечение делает патологический процесс стабильным, боли уменьшаются на 2-3 сутки после операции. Ключевое проявление тяжелого сопутствующего заболевания — недостаток ферментов.
Перед проведением хирургического вмешательства определяют масштаб поражения поджелудочной железы. Это необходимо для выбора способа выполнения операции. Госпитальная хирургия включает:
- Открытый метод. Это лапаротомия, вскрытие абсцесса и дренирование жидкостных образований его полости до полного очищения.
- Лапароскопическое дренирование. Под контролем лапароскопа производится вскрытие абсцесса, удаление гнойно-некротических тканей, постановка дренажных каналов.
- Внутреннее дренирование. Вскрытие абсцесса производится через заднюю стенку желудка. Такую операцию можно выполнить лапаротомическим или лапароскопическим доступом. Результат операции — выход содержимого абсцесса через сформированный искусственный свищ в желудок. Киста постепенно облитерируется (зарастает), свищевое отверстие после операции быстро затягивается.
Терапия улучшает свойства крови, наблюдается минимизация микроциркуляторных расстройств.
Питание после операции при остром панкреатите
В послеоперационный период пациент должен соблюдать особые правила питания. После операции 2 дня необходимо полное голодание. Затем в рацион можно вводить:
- чай;
- омлет;
- сильно разваренную кашу;
- вегетарианский суп;
- творог;
- сухари.
