
Функциональное расстройство кишечника – нарушение гастроэнтерологического характера, при котором наблюдается соответствующая симптоматика: боли в животе, тошнота и рвота, абдоминальный синдром.Функциональные расстройства встречаются в любом возрасте.
Чаще всего наблюдается функциональное нарушение кишечника в нижних и верхних отделах. Клиническая картина при таких гастроэнтерологических проблемах не имеет специфического характера, поэтому проводить лечение самостоятельно, без точной постановки диагноза, нецелесообразно, поскольку это может привести к крайне негативным последствиям.
Диагностика будет включать в себя широкий спектр мероприятий как лабораторных, так и инструментальных. Исходя из результатов обследования, будет назначено лечение. Терапия может проводиться как радикальными, так и консервативными методами.
В данном случае делать прогнозы долгосрочного характера довольно сложно: все будет зависеть от первопричинного фактора, тяжести течения патологии и общих показателей здоровья пациента. Код по МКБ-10: К58-59.
Этиология
Функциональное расстройство кишечника может быть следствием таких факторов, как:
- хронические гастроэнтерологические заболевания;
- врожденные аномалии строения желудочно-кишечного тракта;
- наличие в личном анамнезе аллергической реакции относительно определенных продуктов питания;
- неправильное питание;
- длительный и бесконтрольный прием определенных препаратов;
- перенесенные ранее операции на желудочно-кишечном тракте;
- дисбактериоз;
- стрессы, постоянное нервное напряжение;
- употребление в пищу некачественных или же несовместимых продуктов питания;
- частые пищевые отравления;
- кишечные инфекции;
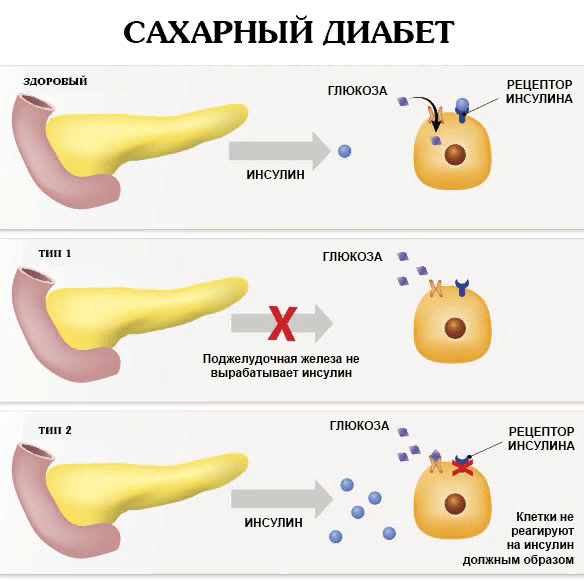
- сахарный диабет;
- паразитарные поражения желудочно-кишечного тракта;
- заболевания толстого кишечника.
Что касается препаратов, которые могут спровоцировать функциональное нарушение кишечника, то здесь необходимо выделить следующие:
- психотропные;
- антибиотики;
- гормональные;
- гипотензивные;
- антациды;
- противоопухолевые.
Расстройство кишечника у детей на первом году жизни далеко не всегда является следствием определенных патологических процессов в организме. Обусловлено это тем, что в первые месяцы жизни происходит формирование желудочно-кишечного тракта. Если рассматривать патологическую основу того, что развивается функциональное расстройство кишечника у детей, то здесь следует выделить такие факторы, как:
- раннее введение прикорма;
- несбалансированный рацион;
- неправильно подобранная смесь;
- неправильное питание матери, если ребенок находится на грудном вскармливании.
Определить причину нарушения работы желудочно-кишечного тракта можно только путем проведения необходимых диагностических мероприятий и изучения личного анамнеза. Поэтому проводить лечение самостоятельно, на свое усмотрение, настоятельно не рекомендуется.
Классификация
Функциональное расстройство кишечника включает в себя следующие патологические процессы:
- функциональное вздутие живота;
- функциональная диарея;
- функциональный запор;
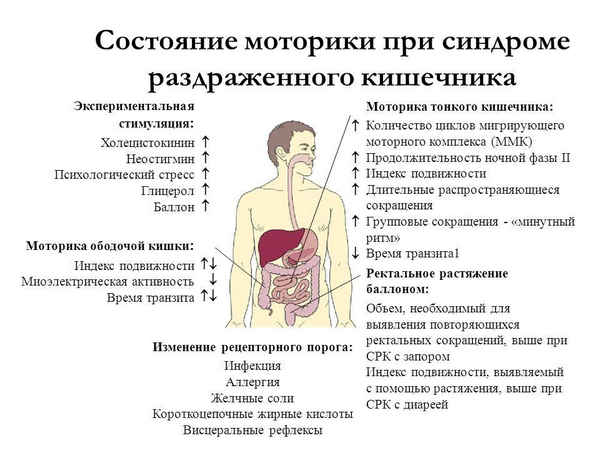
- синдром раздраженного кишечника;
- неспецифическое функциональное расстройство – о такой форме говорят в тех случаях, когда клиническая картина не имеет специфических симптомов, поэтому предположить причину нарушения работы ЖКТ по одной только симптоматике не представляется возможным.
Исходя из характера течения клинической картины, выделяют следующие формы данного гастроэнтерологического заболевания:
Принимая во внимание тип нарушения пищеварительного тракта, рассматривают такие формы:
- гиперстеническая;
- нормостеническая;
- гипостеническая;
- астеническая.
Необходимо отметить, что симптоматика практически всех типов такого гастроэнтерологического заболевания носит неспецифический характер, поэтому диагностика и лечение затруднительны.
Симптоматика
Функциональное расстройство кишечника не всегда является отдельным заболеванием. По сути, это симптоматический комплекс, который проявляется при воздействии тех или иных этиологических факторов.
Клиническая картина может включать в себя следующее:
- нарушение частотности и консистенции стула – запоры и диарея чередуются, каловые массы меняют свою консистенцию, могут содержать в себе примеси слизи и крови, а при некоторых заболеваниях приступы диареи могут быть до 15 раз в сутки независимо от рациона;
- тошнота, которая может сопровождаться рвотой – в большинстве случаев наступает после приема пищи, а рвота не всегда приносит облегчение;
- изжога, отрыжка с неприятным запахом или воздухом;
- повышенный метеоризм, ощущение переполненности желудка, даже если человек употребляет минимальное количество пищи;
- боли в животе – длительность и локализация проявления этого симптома будет зависеть от первопричинного фактора;
- повышенное потоотделение;
- нестабильное артериальное давление;
- головокружение;
- слабость, нарастающее недомогание;
- урчание в животе, вздутие.
Частота приступов будет зависеть от первопричинного фактора. Если такое нарушение работы ЖКТ обусловлено неправильным питанием, то клиническая картина носит симптоматический характер.
Диагностика
Ввиду неспецифичности клинической картины, как уже было сказано выше, требуется проведение тщательной диагностики: только таким образом можно определить причину и назначить эффективное лечение.
В первую очередь врач-гастроэнтеролог проводит физикальный осмотр пациента с пальпацией брюшной полости.
В ходе этого этапа осмотра следует выяснить:
- как давно начали протекать симптомы и что им предшествовало;
- длительность и характер течения клинической картины;
- образ жизни пациента, в особенности его питание.
Также обязательно изучается история болезни.
Кроме этого, проводят:
- общий клинический и развернутый биохимический анализ крови;
- общий анализ мочи;
- анализ кала – общий, на скрытую кровь, на яйца гельминтов;
- эндоскопические исследования желудочно-кишечного тракта;
- УЗИ брюшной полости;
- рентгенография желудка с контрастным веществом.
В целом диагностическая программа будет составляться в индивидуальном порядке, в зависимости от данных, которые были собраны в ходе первичного осмотра и текущей клинической картины.
Лечение
Курс терапии будет зависеть от первопричинного фактора. Специфическое лечение не требуется, если расстройство обусловлено погрешностями в питании или приемом медицинских препаратов. В таких случаях корректируют рацион и отменяют или заменяют препарат соответственно.
Медикаментозная терапия может основываться на приеме следующих препаратов:
- сорбенты;
- пробиотики и пребиотики;
- для улучшения моторики желудка;
- ферменты;
- вяжущие;
- противорвотные;
- спазмолитики.
Если консервативная терапия не дает должного результата или же вовсе будет неэффективной в конкретном случае, понадобится проведение операции.
Вне зависимости от того, какой основной метод лечения будет избран, больному обязательно назначается диета. Конкретный диетический стол гастроэнтеролог будет подбирать в индивидуальном порядке.
В большинстве случаев прогноз благоприятный, но терапию нужно начинать своевременно: только в этом случае можно избежать развития серьезных осложнений.
Профилактика
Относительно профилактики следует выделить такие рекомендации:
- рацион должен быть сбалансированным;
- нужно вовремя и правильно лечить все заболевания, не только относящиеся к ЖКТ;
- следует включать в свой дневной режим умеренные физические нагрузки.
Систематически нужно проходить медицинский осмотр, так как это поможет вовремя обнаружить заболевание и начать его терапию.
Медицинским термином функциональные расстройства кишечника принято объединять патологии, когда нарушены несколько функций, преимущественно средних и нижних отделов кишечного тракта, вызванных органическими, биохимическими, аномальными (опухоли) изменениями. Симптоматика состояния разнообразна и зависит от причин возникновения патологии. Состояние не диагностируется стандартными методами, а требует более углубленного анализа, проводимого в комплексе. Терапия назначается в зависимости от причин и преобладающих симптомов нарушения. При раннем реагировании прогноз — благоприятный.
ВАЖНО ЗНАТЬ! Даже "запущенный" желудочно-кишечный тракт можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию.

Что это за патология?
Дисфункция кишечника классифицируется как патологический процесс, происходящий в ЖКТ и связанный с изменением работоспособности органа. Преимущественно разлажены функции нижнего и среднего отдела кишечника, что проявляется постоянным абдоминальным болевым синдромом, дискомфортом, вздутием и прочими нарушениями в поведении органа при отсутствии известных факторов.
У старших детей и грудничков природа кишечной дисфункции инфекционная или неинфекционная. Определить причину, подобрать лечение способен только врач детского профиля.
Классификация
Расстройство функций кишечника, в зависимости от преобладающего симптома, подразделяется на следующие типы:
- синдром раздраженного кишечника;
- функциональный запор, понос или метеоризм;
- функциональные брюшные боли.
В свою очередь, каждый тип подразделяется на следующие подтипы:
- Нарушение, характеризуемое поносом:
- с примесями слизи 2—4 р./сут., чаще утром или после завтрака;
- с внезапными, непреодолимыми позывами к дефекации;
- с отступлением ночью.
- Расстройство, проявляющееся в виде запоров:
- длительностью 2 дня и более;
- поочередно возникающих после поносов;
- с ощущением неполного опорожнения, лентообразным стулом или массами по типу «овечьего кала».
- Дисфункция с преобладанием абдоминального болевого синдрома и метеоризма, характеризуемая:
- схваткообразными болями с повышенным газообразованием;
- болезненностью при прощупывании спазмированных зон кишки;
- усиливающимся дискомфортом при позывах в туалет и ослабевающим после дефекации.
Вернуться к оглавлению
Основные симптомы нарушений
Когда нарушена работа кишечника, проявляются следующие характерные симптомы:
- Боли по ходу толстой кишки, распространяющиеся на область брюшины. Ощущения усиливаются после еды, стресса, волнения.
- Увеличенное газообразование, метеоризм, бурление, урчание, вздутие живота.
- Подташнивание вплоть до рвоты желудочным содержимым или желчью.
- Непроизвольная/произвольная отрыжка из-за сокращения диафрагмы. Время возникновения — 1,5 часа после еды.
- Понос из-за сильного раздражения слизистой тонкокишечного отдела, сопровождающийся болями. Характер кала — бесцветный, но частый (до 8 р./сут.). Понос вызывает сильную боль.
- Запор от 2-х суток. Провоцируется несбалансированной диетой без стимулирующих перистальтику продуктов. Чаще появляется у деток, грудничков и стариков.
- Лжепозывы к дефекации с сильными болями. Возникают до 20-ти р./сут.
- Кал со слизью и кровью, как ответ организма на паразитарную инфекцию.
- Признаки хронической интоксикации в виде мигреней, ослабленности, сильной потливости, дыхательной дисфункции и спазмирования живота.
- Кожные проявления в виде псориаза, сыпи, угрей. Быстрое старение, потеря эластичности дермы.
 Раздражительность, ослабленность и вялость проявления хронической дисфункции кишечника.
Раздражительность, ослабленность и вялость проявления хронической дисфункции кишечника.
Хроническая дисфункция кишечника проявляется артритами, сбоем в функционировании сердечно-сосудистой системы, камнеобразованием в почках, появлением частых судорог, скачками АД и развитием ВСД (дистонии). В каждом случае симптоматика отличается, поэтому наличие всех симптомов одновременно невозможно.
Характерные проявления у грудничка или более взрослого пациента:
- снижение иммунитета;
- ослабленность, вялость;
- раздражительность;
- выраженная невнимательность.
Вернуться к оглавлению
Причины и факторы функционального расстройства кишечника
Функциональное нарушение кишечника неуточненное может быть спровоцировано двумя основными факторами:
ЭТО действительно ВАЖНО! Желудочно-кишечный тракт нельзя запускать — это грозит раком. Копеечный продукт №1 против болей в желудке. УЗНАТЬ >>
- экзогенными, то есть внешними, зачастую вызванные психоэмоциональными сбоями;
- эндогенными, то есть внутренними, развивающимися на фоне падения висцеральной чувствительности, слабой двигательной активности кишечника.
Вернуться к оглавлению
Причины у деток
У ребенка функциональные кишечные сбои встречаются довольно часто. Причиной дисбаланса у грудничков является недостаточное развитие, неадаптированность кишечника ко внешним условиям. У старших деток провокаторы те же, что и у взрослых. Появляется дисфункция на фоне психосоматических расстройств, инфицирования организма и ЖКТ микробами, паразитами. Особенностью патологии у малышей является тяжесть проявлений и большее количество осложнений.
Провокаторы проблемы у взрослых
Основной причиной синдрома раздраженной кишки является стресс и интенсивный образ жизни, существует ряд факторов-провокаторов, не дающих нормально работать кишечному тракту:
- хроническая усталость, стрессы;
- неврозы, истерия;
- нарушение привычного режима питания;
- нездоровое ежедневное меню;
- недостаточное питье;
- длительный прием антибиотиков;
- дисбактериоз;
- инфекции, отравления;
- гинекологические проблемы у женщин;
- гормональные сбои в период менопаузы, беременности, менструации.
Вернуться к оглавлению
Диагностика
При появлении подозрительного дискомфорта в кишечнике следует обратиться к специалисту для тщательного обследования организма. Консультироваться нужно у терапевта, который определит узкого специалиста для дальнейшего осмотра. Речь идет о гастроэнтерологе, диетологе, проктологе, неврологе, психотерапевте. Функциональное нарушение кишечника неуточненное диагностируется следующим образом:
- консультации специалистов узких областей;
- физикальный осмотр, оценка жалоб;
- общие анализы мочи, крови, кала (развернутая копрограмма);
- УЗИ;
- колоноскопия, ректоскопия, ирригоскопия;
- КТ;
- биопсия тканей кишечника.
Диагностируется нарушенная функция, как и устанавливается провоцирующий фактор, на основании современной методики исключения.
Терапия патологии
Важным напоминанием всем, кто страдает кишечной дисфункцией, является отказ от самодеятельности. Любое самолечение чревато тяжелыми последствиями, утяжелением симптоматики. Успешной терапией считается правильное определение причинного фактора и его эффективное устранение. Немаловажным является стабилизация работы всех органов пищеварительного тракта.
Общие правила
Терапия кишечного расстройства основана на кардинальном изменении образа жизни и питания. Для этого пациентам рекомендуется придерживаться таких правил:
- Не нервничать, избегать стрессовых ситуаций.
- Регулярно расслабляться, медитировать, принимать теплую ванну.
- Заниматься спортом и делать несложные упражнения, если работа сидячая (профилактика запоров).
- Отказаться от алкоголя, кофе, курения.
- Чаще гулять на свежем воздухе, отдыхать.
- Употреблять молочнокислые бактерии и пробиотические продукты (ферментированные йогурты, сыры, кефиры).
- Избегать перекусов в барах, ресторанах с сомнительной репутацией.
- Ограничить употребление свежих фруктов и овощей при поносе.
- Делать массаж живота, выполнять аэробную зарядку.
Вернуться к оглавлению
Медикаменты
Лекарства подбираются в зависимости от преобладающего симптома, чаще назначаются:
- ветрогонные средства от метеоризма — «Эспумизан»;
- спазмалитики, антихолинергетики — «Гиосцина» «Бутилбромид», «Мебеверин»;
- серотонинергические лекарства;
- сорбенты от поноса — активированный уголь, «Смекта»;
- послабляющие при запорах;
- пробиотики;
- антибиотики;
- антидепрессанты, нейролептики.
Вернуться к оглавлению
Физиотерапия
Разрабатывается комплекс индивидуально и может включать:
- аутогенные упражнения;
- плавание;
- курс ЛФК;
- йогу;
- криомассаж;
- ванны с углекислым газом, бишофитом;
- токовое воздействие (интерференционное);
- рефлексотерапия иглоукалыванием;
- терапия травами;
- импульсную магнитотерапию;
- лечение ректальными тампонами и аппликациями;
- электрофорез.
Вернуться к оглавлению
Народное лечение
В дополнение к основному курсу врачи советуют принимать средства народной медицины, которые помогают купировать неприятную симптоматику:
- От метеоризма и вздутия — настойка мяты или укропа, салаты с фенхелем, корицей или имбирем.
- От поносов — отвары полыни, пижмы или бадана.
- От запоров — лопух и крушина в виде корней, тысячелистник, семена льна, отруби.
Вернуться к оглавлению
Правила питания
Важными элементами восстановления работы кишечника являются диета и режим. Врачи рекомендуют придерживаться следующих правил питания:
- Дробное употребление малых порций пищи, но часто — до 6 р./сут.
- Исключение продуктов, вызывающих метеоризм, газообразование — бобовые культуры, алкоголь, капуста.
- Обогатить рацион кашами, цельнозерновым хлебом, морской капустой, луком, бананами.
- Употреблять натуральные слабительные (при запорах) — кефир, сливы, отруби.
Вернуться к оглавлению
Прогнозы лечения
Лечение назначается исключительно врачом на основании комплексного и индивидуального подхода. Только после установки первопричины расстройства кишечника возможно полное излечение в короткие сроки. Терапия медикаментами, народными рецептами тем эффективней, чем раньше начато лечение. Затяжные, осложненные и хронические формы сложнее поддаются лечению и часто рецидивируют.
ВАМ ВСЕ ЕЩЕ КАЖЕТСЯ, ЧТО ВЫЛЕЧИТЬ ЖЕЛУДОЧНО КИШЕЧНЫЙ ТРАКТ ТЯЖЕЛО?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь все органы ЖКТ — жизненно важные, а их правильное функционирование — залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Галины Савиной, как она вылечила проблембы ЖКТ. Читать статью >>
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.


Читайте в новом номере
Синдром раздраженного кишечника признан важной социальной проблемой, поскольку часто диагностируется у лиц молодого трудоспособного возраста, значительно влияет на качество жизни пациентов и наносит экономический ущерб обществу. Функциональные кишечные расстройства рассматриваются как наиболее распространенная патология желудочно-кишечного тракта (ЖКТ), в основе которой лежат комбинированные морфологические и физиологические отклонения, связанные в первую очередь с нарушениями моторики ЖКТ и висцеральной гиперчувствительностью, проявляющиеся болевым абдоминальным синдромом. Между тем диагностический поиск последнего требует достаточно широкого спектра исследований для уточнения характера патологии и генеза болей в животе. Важно подчеркнуть, что помимо наличия «симптомов тревоги» отличиями функциональных расстройств кишечника от органической патологии являются многообразие клинических проявлений — как гастроэнтерологических, так и внекишечных, а также наличие психоневрологических жалоб. Терапевтическая коррекция болевого синдрома при функциональных кишечных расстройствах должна осуществляться с учетом патогенеза его развития и включать препараты с комплексным воздействием как на моторные нарушения, так и на висцеральную гиперчувствительность. Препаратом выбора у таких пациентов является тримебутин.
Ключевые слова: функциональные кишечные расстройства, абдоминальная боль, синдром раздраженного кишечника, тримебутин.
Для цитирования: Пахомова И.Г., Павлова Е.Ю., Белоусова Л.Н. Функциональные расстройства кишечника с болевым синдромом: диагностика и рациональный выбор терапии // РМЖ. Медицинское обозрение. 2018. №1(I). С. 30-34
Functional intestinal disorders with pain syndrome: diagnosis and the choice of therapy
Pakhomova I. G., Pavlova E. Yu., Belousova L. N.
North-western State Medical University named after I. I. Mechnikov, St. Petersburg
Irritable bowel syndrome is recognized as an important social problem, as it is often diagnosed in young people of working age, it significantly affects the quality of life of patients and causes economic damage to society. Functional intestinal disorders are considered as the most common pathology of the gastrointestinal tract (GIT) based on combined morphological and physiological abnormalities, associated primarily with violations of motility of the gastrointestinal tract and visceral hypersensitivity, and manifested by abdominal pain syndrome. However, the diagnosis of this syndrome requires a rather wide range of studies to clarify the nature of the pathology and the genesis of abdominal pain. It is important to emphasize that besides «anxiety symptoms», the intestinal functional disorders differ from the organic pathology by the variety of clinical manifestations: gastroenterological and extraintestinal, as well as the presence of psychoneurological complaints. Therapeutic correction of pain syndrome in functional intestinal disorders should be carried out taking into account the pathogenesis of its development and include drugs with a complex effect on both motor disorders and visceral hypersensitivity. The drug of choice for these patients is trimebutine.
Key words: functional intestinal disorders, abdominal pain, irritable bowel syndrome, trimebutine.
For citation: Pakhomova I. G., Pavlova E. Yu., Belousova L. N. Functional intestinal disorders with pain syndrome: diagnosis and the choice of therapy // RMJ. Medical Review. 2018. № 1(I). P. 30–34.
Статья посвящена диагностике и рациональному выбору терапии при функциональных расстройствах кишечника с болевым синдромом. Показано, что терапевтическая коррекция болевого синдрома должна осуществляться с учетом патогенеза его развития и включать препараты с комплексным воздействием. Препаратом выбора у таких пациентов является тримебутин.
Функциональные расстройства кишечника являются одним из наиболее часто встречающихся заболеваний желудочно-кишечного тракта (ЖКТ) и составляют самую многочисленную группу обращений на амбулаторно-поликлиническом этапе медицинской помощи. Вместе с тем лишь у небольшого числа пациентов эти расстройства могут принять упорное продолжительное течение и нуждаться в стационарном лечении.
Основные варианты функциональных расстройств кишечника включают [1]:
Нарушения моторики: а) гипермоторные (повышение тонуса, ускоренная пропульсия), б) гипомоторные (снижение тонуса, замедленная пропульсия).
Нарушения транспорта: а) гиперсекреция ионов и воды в просвет кишки, б) повышенная абсорбция ионов и воды в толстой кишке.
Нарушения секреции слизи: а) избыточная секреция слизи, б) пониженная секреция слизи.
Функциональные кишечные расстройства в новой
редакции Римских критериев IV (2016) рассматриваются как спектр кишечных симптомов, который формирует 6 категорий [2], представленных в таблице 1. 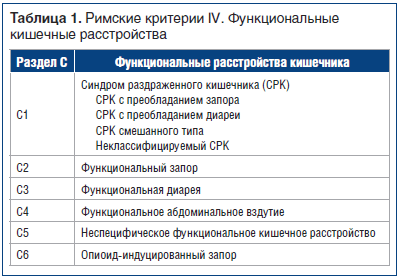
Синдром раздраженного кишечника (СРК) является самым распространенным функциональным заболеванием кишечника (в большинстве стран мира частота встречаемости СРК составляет в среднем около 20%, варьируя от 9 до 48%) [3]. СРК является крайне важной социальной проблемой, поскольку часто диагностируется у лиц молодого трудоспособного возраста, значительно влияет на качество жизни пациентов, наносит экономический ущерб обществу в плане прямых затрат на медицинское обслуживание и лечение, а также компенсацию временной нетрудоспособности. Согласно современным представлениям, СРК — это биопсихосоциальное функциональное кишечное расстройство, в основе которого лежит взаимодействие двух основных патогенетических механизмов: психосоциального воздействия и сенсорно-моторной дисфункции, т. е. нарушения висцеральной чувствительности и двигательной активности.
В Римских критериях IV постулируется, что главный симптом СРК — боль (не дискомфорт) в животе, связанная с дефекацией, в ассоциации с нарушением кишечного опорожнения [2]. Термин «дискомфорт» изъят из определения и диагностических критериев СРК, поскольку он по-разному трактуется пациентами на различных языках и представляет собой слишком неопределенное понятие. Кроме того, не учитываются такие симптомы, как вздутие, растяжение или другие ощущения пациента. Для постановки диагноза СРК пациент должен испытывать абдоминальную боль по меньшей мере 1 день в неделю в течение 3 последних месяцев (в Римских критериях III — по меньшей мере 3 дня в течение месяца), ассоциированную с 2 или более из следующих симптомов:
– связана с дефекацией;
– ассоциирована с изменением частоты стула;
– ассоциирована с изменением формы стула.
Критерии валидны при условии их наличия в течение последних 3 мес. с началом симптомов не менее 6 мес. назад.
Частота встречаемости болевого абдоминального синдрома при СРК достаточно велика и составляет 96%. Боль может быть различной интенсивности, локализуется, как правило, внизу живота, хотя может отмечаться и в других его отделах. Она часто усиливается после нарушения диеты, при всплеске эмоций, на фоне нервного и физического переутомления, связана с дефекацией (не всегда уменьшается после акта дефекации или отхождения газов) и, что особенно важно, не беспокоит в ночное время [3].
Необходимо отметить, что для других функциональных расстройств кишечника (например, функциональный запор, функциональная диарея) проявления боли в животе не характерны, тогда как дискомфорт, вздутие, растяжение или какие-либо другие ощущения могут встречаться достаточно часто.
Выделяют 4 основных механизма формирования абдоминальной боли: висцеральная, париетальная (соматическая), иррадиирующая и психогенная. Висцеральная боль возникает при наличии патологических стимулов во внутренних органах (повышение давления в полом органе и растяжение его стенок и др.) и определяется порогом висцеральной чувствительности (табл. 2) [3]. 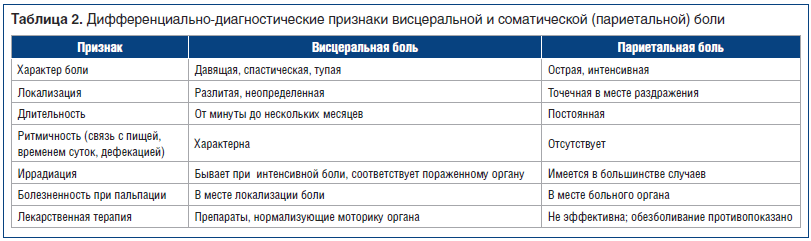
Соматическая боль обусловлена наличием патологических процессов в париетальной брюшине и тканях. Психогенная боль возникает при отсутствии соматических причин и обусловлена дефицитом ингибирующих факторов и/или усилением нормальных входящих афферентных сигналов вследствие поражения центральных контролирующих механизмов и/или снижения синтеза биологически активных субстанций. Боль постоянная, резко снижающая качество жизни, она не связана с нарушением моторики, приемом пищи, перистальтикой кишечника, дефекацией и другими физиологическими процессами. В психическом статусе больного нередко выявляются симптомы навязчивости, фобических и депрессивных состояний.
При функциональных расстройствах кишечника патогенетические механизмы формирования боли могут быть различными и носить изолированный или сочетанный характер: висцеральный генез нередко сочетается с иррадиирующим и/или психогенным механизмами [1]. При этом важно подчеркнуть, что этиопатогенез СРК до сих пор не изучен, хотя взгляд на формирование и развитие функциональных расстройств ЖКТ дополнился новыми этиопатогенетическими взаимосвязями (рис. 1) [2, 4, 5]. 
Вместе с тем нарушения двигательной активности и чувствительности, возникающие при сбое взаимодействия таких регуляторных систем, как ЦНС, периферическая нервная система (симпатическая и парасимпатическая), энтеральная нервная система, нейротрансмиттеров являются основополагающими [5, 6]. При этом изменения восприятия боли обусловлены снижением порога болевой чувствительности или более интенсивными ощущениями боли при нормальном пороге восприятия. Изменения двигательной активности кишечника связаны с повышенной чувствительностью воспринимающего аппарата кишечника в ответ на нормальный стимул к сокращению, что проявляется гиперкинетической реакцией, а при нормальной чувствительности — гиперкинетическим ответом.
Для уточнения функционального характера боли необходимо исключить у пациентов так называемые «симптомы тревоги», или «красные флаги» [2]:
при сборе жалоб и анамнеза: немотивированное уменьшение массы тела, начало заболевания в пожилом возрасте, сохранение симптомов в ночные часы (в период сна), постоянная интенсивная боль в животе как единственный и основной симптом, прогрессирование выраженности симптомов, онкология толстой кишки у родственников;
при физикальном обследовании: лихорадка, гепато-, спленомегалия;
при лабораторном обследовании: кровь в кале, лейкоцитоз, анемия, увеличение СОЭ, изменения биохимических показателей крови.
Вместе с тем необходимо учитывать, что «симптомы тревоги» могут сочетаться с СРК (например, при наличии крови в кале при геморрое).
При наличии толстокишечной дисфункции, протекающей с болевым синдромом, необходимо у пациента более детально собирать анамнез и уточнять особенности болевых проявлений и, при необходимости, акта дефекации и характера стула. Так, на начальных этапах органические заболевания (аппендицит, дивертикулярная болезнь и пр.) могут сопровождаться висцеральной болью, затем в случае присоединения воспаления брюшины — париетальной [7]. Кроме того, болевой синдром при органическом поражении толстой кишки имеет ряд особенностей (табл. 3). 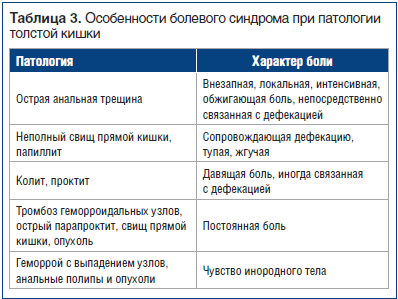
Безусловно, важно еще раз подчеркнуть тот факт, что помимо наличия «симптомов тревоги», отличиями функциональных расстройств кишечника от органической патологии являются многообразие клинических проявлений — как гастроэнтерологических, так и внекишечных, а также наличие психоневрологических жалоб. Появление впервые признаков заболевания после 50 лет ставит под сомнение диагноз функциональной кишечной патологии и требует исключения в первую очередь колоректального рака. При этом боль в животе, являясь ключевым симптомом при СРК, может в разное время дня иметь различную локализацию, тогда как боль, ассоциированная с опухолью, обычно фиксированна [8]. Факторами риска возникновения опухолей толстой и прямой кишки являются [9]:
1. Возраст старше 50 лет (подавляющее большинство пациентов с опухолями толстой и прямой кишки имеют возраст 60–70 и более лет).
2. Хронические заболевания кишечника (язвенный колит, полипоз толстой кишки).
3. Наследственная предрасположенность (семейный полипоз толстой кишки, наследственный колоректальный рак).
4. Ежедневное табакокурение (15–20 и более сигарет в сутки).
Многообразие генеза поражений толстой кишки определяет трудности диагностического поиска и требует достаточно широкого спектра исследований для уточнения характера патологии. Комплекс необходимых исследований должен включать [1, 9]:
Лабораторные исследования: общий анализ крови, общий анализ мочи, биохимическое исследование с оценкой функционального состояния печени (общий билирубин, ACT, АЛТ, щелочная фосфатаза, γ-ГТП), копрограмма (для оценки энтерального или колитического синдрома), кал на дисбактериоз, анализ кала на скрытую кровь.
Инструментальная диагностика: ректороманоскопия, ирригоскопия (позволяет не только исключить органические заболевания, но и выявить некоторые специфи-
ческие функциональные нарушения: неравномерные гаустрации, участки спазмов и атонии), колоноскопия с биопсией, фиброгастродуоденоскопия, УЗИ органов брюшной полости и малого таза, ЭКГ; при необходимости — ангиография, лапароскопия.
Консультации специалистов: гастроэнтеролога и/или колопроктолога; по показаниям: гинеколога, уролога, психотерапевта, невропатолога.
Возможный алгоритм диагностики причин боли в животе при функциональной и органической патологии кишечника представлен на рисунке 2. 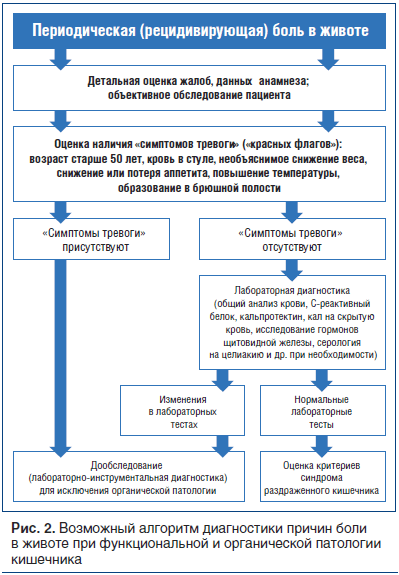
Терапия функциональных заболеваний толстой кишки, в частности коррекция абдоминального болевого синдрома, может представлять значительные трудности из-за смешанных механизмов. Лечение должно быть комплексным, направленным на ликвидацию взаимозависимых центральных и висцеральных вредных воздействий, нормализацию моторной и сенсорной функций [1].
Пути устранения боли при функциональных расстройствах ЖКТ:
Центральные воздействия:
устранение психосоциальной причины нарушений;
немедикаментозная психотерапия;
психотропные препараты.
Висцеральные воздействия:
нормализация моторной функции ЖКТ;
уменьшение висцеральной гиперчувствительности;
восстановление нормального пассажа;
купирование метеоризма (при необходимости).
Ведущую роль в структуре абдоминального болевого синдрома наиболее часто играет спастическая висцеральная боль, в основе которой лежит непроизвольное сокращение гладких мышц кишечника, не сопровождающееся их немедленным расслаблением. Согласно Римским критериям IV, а также рекомендациям по диагностике и тактике лечения СРК у взрослых (National Institute for Health and Clinical Excellence — NICE 2017), лекарственную терапию предлагается назначать по принципу преобладающего симптома [2, 8]. Для купирования боли в животе препаратами первого выбора следует считать гладкомышечные релаксанты (или спазмолитические средства), которые, в отличие от анальгетиков, не только купируют боль как симптом, но и ослабляют или полностью устраняют спазм гладких мышц внутренних органов — непосредственную причину боли [6]. Спазмолитики используются для лечения боли в животе и спазмов при всех клинических вариантах СРК. Мета-
анализ с участием 12 различных спазмолитиков показал, что этот класс препаратов лучше, чем плацебо, для профилактики рецидивов симптомов СРК. В клинической практике спазмолитики назначаются для купирования постпрандиальных симптомов за 30 мин до еды.
Релаксанты, воздействующие на гладкую мускулатуру ЖКТ:
Холинолитики:
атропинового ряда (М2);
гастроцепинового ряда (М1);
производные скополамина (М3).
Миотропные спазмолитики:
прямого действия: папаверин, дротаверин;
селективные: блокаторы натриевых каналов: мебеверин, гимекромон; блокаторы кальциевых каналов гладких мышц ЖКТ: пинаверия бромид, отилония бромид.
Прокинетики и нормокинетики, действующие на гладкую мускулатуру ЖКТ:
Дофаминергические:
метоклопрамид;
домперидон;
итоприд.
Опиоидные:
тримебутин — полный агонист опиоидных рецепторов ЖКТ.
Как уже было отмечено выше, к основным патогенетическим факторам функциональных кишечных расстройств относятся нарушения моторики ЖКТ и висцеральная гиперчувствительность. При этом нарушения моторики при разных функциональных заболеваниях толстой кишки могут протекать по типу гипотонии и атонии или иметь смешанный характер. В этих случаях боль обусловлена не спастическим компонентом, а растяжением стенок полого органа с повышением внутрипросветного давления. Универсальным регулятором моторики ЖКТ, который имеет заслуженную клиническую репутацию, является тримебутин — полный агонист всех трех типов периферических опиоидных рецепторов.
Механизм действия тримебутина заключается в стимуляции периферических опиоидных (энкефалиновых) рецепторов (μ-, k-, δ-) на протяжении всего ЖКТ. Связывание с k-рецепторами приводит к снижению мышечной активности, а связывание с μ- и δ-рецепторами вызывает ее стимуляцию. При этом препарат не оказывает влияние на другие рецепторы. Тримебутин оказывает прямое действие на гладкомышечные клетки через рецепторы миоцитов и ганглиев энтеральной нервной системы, имитируя действие
энкефалинов [10]. Описано воздействие тримебутина на Na + -каналы, обусловливающие анестезирующее действие препарата и прямой спазмолитический эффект [11, 12]. Тримебутин воздействует на антиноцицептивную систему организма с повышением порога болевой чувствительности, модификацией оценки боли, снижением чувствительности рецепторов к медиаторам воспаления. Отмечено и влияние тримебутина на гомеостаз мышечной клетки в ЖКТ за счет того, что ограничивается выход К + из клетки.
Важно подчеркнуть, что, согласно данным сравнительных исследований, тримебутин сопоставим по клинической эффективности с такими спазмолитиками, как пинаверия бромид и мебеверин в терапии боли в животе при СРК [13, 14]. В исследовании M.Z. Rahman et al. показано, что применение тримебутина статистически достоверно улучшает качество жизни пациентов с СРК в сравнении с пациентами, принимавшими мебеверин (р ® (выпускается в таблетированной форме в дозировках 100 и 200 мг) и Необутин ® Ретард (в дозировке 300 мг). При этом необходимо отметить, что Необутин® Ретард — единственный тримебутин в России в данной дозировке, что позволяет принимать препарат всего 2 р./сут (тримебутин 200 мг — 3 таблетки в день), добиться высокого уровня комплаентности с учетом зачастую длительного курса терапии. Препарат назначается взрослым и детям старше 12 лет по 300 мг 2 р./сут курсом до 4-х нед. [16].
Таким образом, в коррекции функциональных расстройств ЖКТ, в первую очередь такого проявления, как боль в животе, препаратом выбора с большими перспективами применения может являться препарат Необутин® Ретард.
