В случае жалоб пациента, характерных для воспалительных процессов в печени, желчном пузыре и желчевыводящих путях, гастроэнтеролог может рекомендовать проведение зондирования, которое выполняется с терапевтической или диагностической целью.
Содержание статьи:
Цели и эффективность методики дуоденального зондирования
Многие представляют, что такое дуоденальное зондирование, но не знакомы с техникой его проведения и видами этого исследования. Оно позволяет определить, в каком состоянии находятся привратник желудка и 12-перстная кишка (duodenum), оценить функциональность сфинктера Одди и качественный состав извлеченной желчи, которая поступает в просвет тонкой кишки. Основные показания к проведению дуоденального зондирования – это наличие у пациента расстройств органов ЖКТ, которые сопровождаются следующими симптомами:
1 горький привкус в ротовой полости;
2 неприятный запах изо рта;
3 периодические приступы тошноты, позывы к рвоте;
4 ощущение тяжести в подреберье справа;
5 болезненность разной интенсивности в эпигастрии;
6 частое вздутие живота;
7 нарушения регулярности стула (поносы, запоры).
Методика зондирования позволяет диагностировать наличие застойных процессов, связанных с нарушением желчеотделения, определить концентрацию желчных кислот, необходимых для нормального процесса пищеварения. Изучение порций желудочного сока, желчи, примесей ферментов, вырабатываемых поджелудочной железой, дает основания сделать следующие заключения:
1 присутствует ли воспалительный процесс;
2 есть ли бактериальное поражение или паразитарная инвазия;
3 насколько эффективно работают клапаны желудка и желчных протоков.
Ранее методика применялась, чтобы помочь обнаружить наличие желчных конкрементов в полости желчного пузыря, однако сейчас это можно сделать с помощью УЗИ.
Список противопоказаний к дуоденальному зондированию
Процедуру зондирования нельзя выполнять в случае:
1 диагностирования аневризмы аорты;
2 подозрения на предынфарктное состояние;
3 заболеваний легких и бронхов, протекающих с осложнениями;
4 обострений язвенной болезни;
5 обнаружения опухолевых образований в органах ЖКТ;
6 коронарной недостаточности;
7 обострения течения холецистита;
8 острой стадии желчнокаменной болезни.
Перечень видов, какое бывает дуоденальное зондирование
Ниже подробнее о самом исследовании, какие существуют его виды и типы, как проводят дуоденальное зондирование:
1 Что такое тюбаж или слепое зондирование. Эта методика позволяет опорожнить желчный пузырь от содержимого путем приема желчегонного средства и прогревания области печени. Манипуляцию назначают преимущественно при застое желчи, дискинезии желчных путей, холецистите (если в полости пузыря не выявлены желчные конкременты). Иногда методика беззондового тюбажа рекомендуется с целью устранения стойких запоров, поскольку вбрасывание в кишечник концентрированной желчи оказывает выраженное слабительное действие.
2 Что такое фракционное дуоденальное зондирование. Манипуляция выполняется с применением специального зонда, вводимого в полость 12-перстной кишки. Согласно алгоритму процедур, дуоденальное содержимое отбирается порционно (до 5 раз) с определенным интервалом времени (5-10 минут).
3 Что такое хроматическое дуоденальное зондирование. Этот метод отличается от обычного исследования тем, что дополняется введением специального красящего вещества (метиленовый синий в варианте капсулы). При попадании в полость желчного пузыря оно окрашивает пузырную желчь. Это дает возможность оценить сократительную функцию органа, выявить отклонения в концентрации желчи. Если желчь не подверглась окрашиванию, можно заключить, что желчный проток плохо проходим.
4 Что такое минутированное зондирование. Этот вариант манипуляции позволяет оценить сократительную функцию желчного пузыря при дискинезии желчных путей, которая бывает 2-х типов: гипомоторного и гипермоторного. В первом случае мышечный тонус органа понижен, желчь сгущается, застаивается, желчный пузырь растягивается. Это заметно по удлинению 3-й фазы процедуры, очень темному цвету дуоденального содержимого (порция В). Гипермоторный тип характеризуется ускоренным освобождением полости пузыря (4-я фаза сокращается, а 2-я, наоборот, удлиняется), что говорит о гипертонусе сфинктера Одди.
Показания, когда назначают, когда нужно делать дуоденальное зондирование
Чтобы получить максимально достоверные результаты обследования, нужно знать, как правильно подготовиться к дуоденальному зондированию. Это важный аспект, чтобы не было затруднений с выполнением манипуляции. Процедуру делают исключительно натощак, употребление жидкости не разрешается за 3-4 часа до манипуляции. Накануне дня зондирования разрешается легкий ужин не позднее 18.00.
Что можно делать перед дуоденальным зондированием? Особых требований к изменению образа жизни не предъявляется, главное – эмоционально настроиться на манипуляцию, избегать стрессов. За пару дней до процедуры рекомендуют принимать «Церукал» трижды в день по 1 таблетке (за 20 минут до приема пищи).
Чего делать нельзя перед проведением процедуры дуоденального зондирования:
1 В течение 5-7 дней перед процедурой нельзя прибегать к «слепому» (беззондовому) зондированию;
2 Людям, активно занимающимся спортом, нагружать организм усиленными тренировками;
3 Принимать спиртное, курить.
Этапы подготовки, что нужно принимать или пить перед процедурой
В течение 1-го этапа, длящегося около 5 дней, нужно прекратить прием препаратов, которые могут исказить результаты исследования. К ним относят:
1 желчегонные средства (Аллохол, Холосас, Фламин, Циквалон);
2 препараты спазмолитического действия (Дротаверин, Папаверин, Но-шпа, Спазмалгон);
3 слабительные лекарства;
4 медикаменты сосудорасширяющего действия;
5 ферментные препараты (Панкреатин, Фестал, Креон).
Параллельно необходимо ввести ограничения в рационе питания, чтобы предупредить повышенное газообразование и разгрузить кишечник. Перечислим, чего есть нельзя перед проведением дуоденального зондирования:
1 жирные, соленые, острые блюда;
2 копченые колбасы, жирную рыбу, грибы;
3 всех виды бобовых, макаронные изделия;
4 овощи и фрукты с высоким содержанием клетчатки (капуста, картофель, брюква, редька, груши, бананы);
6 сладости, свежую выпечку;
7 газированные напитки, пиво, квас.
Примерный список того, что можно есть перед процедурой дуоденального зондирования:
1 каша из риса или овсянки (без молока);
2 галеты или сухарики;
3 отварные яйца (вкрутую);
4 постные бульоны из курицы, перепелки, индейки;
5 отварной картофель;
6 паровые котлеты из мяса птицы;
Суть 2-го этапа подготовки заключается в том, что непосредственно в день зондирования пациенту:
1 вводят средства, облегчающие открытие сфинктеров желчевыводящих протоков;
2 дают капли раствора сульфата атропина;
3 объясняют ход манипуляции и испытываемые пациентом ощущения.
Будет ли больно по время дуоденального зондирования, беспокоит всех пациентов. Процедура вызывает определенный дискомфорт, ведь введение зонда сопряжено с неприятными ощущениями в момент заглатывания трубки, однако сильной болезненности при этом нет. Многое зависит от опыта и квалификации диагноста.
Как делают, проводят дуоденальное зондирование
Накануне процедуры врач должен подробно разъяснить пациенту, как проводиться исследование и сколько времени на это потребуется.
Техника выполнения манипуляции зондирования подразумевает получение 3-х видов желчи:
В алгоритме манипуляции отмечают несколько фаз:
1 После введения зонда отбирают первую порцию А из 12-перстной кишки (дуоденума), в которой присутствуют желудочный, панкреатический, кишечный сок и желчь (приблизительно 20-60 минут).
2 Около 5 минут занимает введение сульфата магния, чтобы прекратилось выделение желчи через сфинктер Одди.
3 В течение 3-5 минут аспирируется содержимое желчных внепеченочных путей.
4 Собирается порция В, которая представляет собой пузырную желчь (из полости желчного пузыря). Она густого темно-желтого или коричневого цвета.
5 Около 30 минут ведут забор желчи светло-желтого золотистого цвета (порция С), представляющей собой комбинацию желчи из желчных ходов печени и кишечных соков. Она выглядит прозрачной и не имеет посторонних включений.
Действия диагноста и пациента перед процедурой
В положении «сидя» с ровной спиной пациент должен открыть рот, чтобы врач начал введение зонда. Сначала продвигают трубку до отметки 40-50 см, пациенту нужно глубоко дышать через нос. С помощью присоединенного шприца начинают отсасывать желудочный сок. Трубку аккуратно продвигают до уровня 70 см в глубину, затем укладывают пациента на правый бок, помещая под него теплую грелку. Обратный конец дуоденальной трубки помещают в пробирку на специальном штативе для сбора порций дуоденального содержимого и желчи. Зонд продвигают до уровня 90 см.
Когда олива попадает в просвет 12-перстной кишки, пробирка наполняется желтоватой жидкостью. Поочередно собирая порции отделяемого содержимого, врач отслеживает состояние пациента. По завершению всех фаз процедуры специалист осторожно извлекает зонд.
Неприятные моменты – позывы тошноты, которые регулируются ровным дыханием пациента и имитацией глотательных движений. Для сбора стекающей слюны, которая продуцируется в повышенном объеме, подставляют лоток или подкладывают пеленку.
Делают ли дуоденальное зондирование детям
Опасения родителей, когда они спрашивают, делают ли дуоденальное зондирование детям, можно понять. Они сомневаются, сможет ли ребенок выдержать эту манипуляцию. В целом, методика выполнения сходна с методикой у взрослых, и при грамотном проведении процедуры врачом дети с ней справляются. Отличием является уровень продвижения дуоденального зонда (детям старше 6-летнего возраста его вводят на глубину не больше 55 см), а также объем введения сульфата магния, который рассчитывается, исходя из массы тела ребенка.
Оценка результатов процедуры, как понять
После того, как будет проведено химическое исследование отобранных порций дуоденального содержимого и желчи, общий результат оценивает лечащий врач. Уделяется внимание следующим показателям:
1 длительности каждой фазы процедуры;
2 объему, цвету, наличию примесей отобранных образцов;
3 результатам лабораторного исследования (химического, бактериологического, микроскопического) порций А, В, С (обращают внимание на лейкоциты, холестерин, билирубин, наличие белка, концентрацию желчных кислот и их рН).
По длительности каждой фазы и объему отделяемого оценивается тонус сфинктеров. В результате бактериологического исследования устанавливают наличие патогенной флоры. Проведение бакпосева образцов выделяемой желчи позволяет определить уровень воспаления в полости желчного пузыря и печеночной паренхиме и выявить его возбудителя. По результатам бакпосева назначается оптимальная схема терапии.
Возможные осложнения, что может быть после дуоденального зондирования
Осложнения могут возникнуть вследствие недостаточной квалификации специалиста или неожиданной реакции со стороны организма пациента:
1 сильная тошнота, интенсивные рвотные позывы, препятствующие продвижению зонда;
2 неправильное дыхание пациента во время заглатывания зонда (прерывистое, неровное);
3 травмирование слизистой горла и пищевода;
4 учащение пульса;
5 полуобморочное состояние.
Что делать после процедуры
После извлечения зонда пациенту нужно спокойно полежать около получаса, восстановить дыхание.
1 Первый прием пищи – не раньше, чем через час после процедуры. Лучше ограничиться обезжиренным бульоном, стаканом чая.
2 В последующие 3-5 дней желательно соблюдать диету, чтобы не было излишней нагрузки на органы пищеварения;
3 2-3 дня нужно воздержаться от активных занятий спортом.
Дуоденальное зондирование – информативная процедура, помогающая выявить различные патологии и принять своевременные меры.
Неприятный запах и утренняя горечь во рту, налет на языке, давящие боли и ощущение тяжести в верхних отделах живота – все эти симптомы могут указывать на заболевания желчевыводящих путей. Методов диагностики патологии пищеварительного тракта множество, однако, для постановки точного диагноза необходимо проведение лабораторного анализа желчи и изучение функции желчного пузыря. Для этого применяется классический метод дуоденального зондирования.
В чем заключается исследование

Дуоденальное зондирование (от «duodenum» – двенадцатиперстная кишка) – метод оценки функционального состояния желчных путей и желчного пузыря с помощью введения зонда (тонкая гибкая трубка) в просвет двенадцатиперстной кишки.
Синтез желчи проходит в печени, затем, если в данный момент нет необходимости пищеварения, она попадает в желчный пузырь. Когда в желудке находится жирная пища, для расщепления которой необходимы желчные кислоты, пузырь сокращается и желчь, проходя через желчевыводящий проток, попадает в двенадцатиперстную кишку.
Исследование подразумевает взятие нескольких порций проб, которые отображают состояние различных составляющих желчевыводящей системы.
Для проведения зондирования необходимо:
- Зонд (диаметр трубки 3-5 мм, длина – 1,5 метра), на конце которого размещена олива.
- Шприц объемом 10 или 20 мл.
- Пробирки для отдельных порций желчи.
Продолжительность процедуры с забором 3-х порций желчи составляет 1,5-2 часа. Затем проводится лабораторный анализ выделенных проб на предмет наличия в них инфекционных возбудителей, солей, кристаллов холестерина.
Разновидности метода
Существуют различные методики забора желчи из желчного пузыря:
- Слепое зондирование (тюбаж). Метод подразумевает введение желчегонных средств и опустошение желчного пузыря. Проводится при наличии симптомов застоя желчи и риска возникновения камней, подтвержденных с помощью УЗИ (ультразвукового исследования).
- Фракционное дуоденальное зондирование – классическая методика забора 3-х порций желчи через определенные промежутки времени с помощью введенного зонда.
- Хроматическое зондирование. Подвид предыдущего способа со специальным окрашиванием пузырной желчи. За 12 часов до исследования пациент принимает контрастное вещество (метиленовый синий), которое при исследовании окрашивает порцию желчи из пузыря. Это дополнение позволяет точно определить количество и диагностировать наличие преграды для выхода пузырной желчи.
Кроме того, в зависимости от цели исследования, различают диагностическое и лечебное зондирование. Последнее применяется для уменьшения симптомов застоя желчи.
Показания к проведению
Дуоденальное зондирование назначается пациентами, преимущественно гастроэнтерологического профиля. Проведение исследования рекомендовано при таких состояниях:
- Острый и хронический холецистит (в стадии ремиссии).
- Холангит (воспаление желчевыводящих проток).
- Инфекционные заболевания: описторхоз, лямблиоз.
- Желчнокаменная болезнь. Выделение из просвета желчевыводящих путей конкремента – единственный достоверный признак заболевания.
- Дисфункция желчевыводящих путей.
Важно! Проведение исследования при наличии камней в желчном пузыре сопровождается риском развития осложнений. Поэтому врач должен сравнить вероятность нежелательных последствий и диагностическую (или лечебную) ценность процедуры
Зондирование также проводится лицам с симптомами заболевания печени и нарушением оттока желчи: желтуха, горечь во рту, тяжесть в правом подреберье. Застой может быть вызван опухолью поджелудочной железы, стенозом (сужением) отверстий желчных путей и многими другими патологиями.
Противопоказания к проведению дуоденального зондирования
Проведение процедуры подразумевает стимуляцию секреции желчи и сократительной деятельности желчных путей. Поэтому существует ряд состояний, при которых проведение исследования запрещено или нежелательно:
- Острый холецистит.
- Обострение хронического холецистита.
- Подтвержденное УЗИ наличие камней в желчном пузыре. После стимуляции камень может выйти и закупорить желчные протоки, что вызовет острое состояние – печеночную колику.
- Варикозное расширение вен пищевода. Проведение зонда через пищевод может повредить стенки сосудов и вызвать кровотечение.
- Беременность и период грудного вскармливания. Применяемые для процедуры препараты могут значительно снизить давление, что ухудшает кровообращение плода, и проникает в грудное молоко.
В каждом отдельном случае врач сам оценивает риски и целесообразность проведения исследования.
Как подготовиться к исследованию
За 5-7 дней до процедуры необходимо прекратить прием желчегонных препаратов (Аллохол, Холагол, Лив-52).
С целью получения объективных результатов рекомендуется не принимать проносных, спазмолитических средств (Но-шпа, Папаверин) и антибиотиков.
За 2 дня до исследования следует не употреблять в пищу продуктов, которые способствуют повышенному газообразованию (капуста, картофель, мучные и кондитерские изделия, бобовые). Вечером перед исследованием последний прием еды должен быть не позже 7-ми часов.
Как проводится дуоденальное зондирование
Процедура проводится утром натощак в процедурном кабинете стационара. Исследование проходит в несколько этапов:
- Пациент находится в вертикальном положении, а врач измеряет необходимую длину зонда. Она равна расстоянию от угла рта до пупка. Введение зонда начинается с размещения оливы на корне языка, затем во время глотательных движений пациента – трубка постепенно опускается до первой отметки. Зонд находится в желудке.
- Для облегчения прохождения зонда в двенадцатиперстную кишку пациент ложится на правый бок, подкладывая под него грелку. Желудок выравнивается, и зонд может пройти через привратник. Это часть желудка, соединяющая его с двенадцатиперстной кишкой.
- В момент прохождения трубки в кишку – через просвет зонда начинает выделяться светло-золотистая прозрачная жидкость. Это порция А – смесь желчи, секрета поджелудочной железы и кишечного сока. Общий объем должен составлять до 40 мл. Выделенный материал отправляют в первую пробирку.
- После этого в кишечник вводится препарат для стимуляции выделения желчи (сульфат магнезии, ксилит, сорбит), зонд пережимается на 10 минут.
- После 10-ти минут через зонд в пробирку собирается темно-зеленая мутная жидкость – пузырная желчь, порция В. Её выделение длится около 30 минут. Общий объем 60 мл.
- По истечению 25-30 минут, из зонда начинает выделяться ярко-желтая жидкость – печеночная желчь, порция С. Для лабораторного анализа проводится забор 15-20 мл.
Важно! Глотание зонда проводится вместе с глотанием слюны, что предупреждает её попадание в дыхательные пути.
Глотать нужно медленно, иначе на начальных этапах зонд может свернуться в желудке, и процедуру нужно будет проводить заново
После забора третьей порции желчи – зонд постепенно удаляют. Для предотвращения неприятных ощущений необходимо прополоскать ротовую полость водой или раствором глюкозы.
Через 30 минут после исследования можно есть, однако в этот день необходимо исключить из рациона жирную и жареную пищу.
Преимущество метода
Для забора желчи и исследования состояния желчевыводящих путей применяется дуоденальное зондирование, дренирование холедоха (общий желчный проток) и ультразвуковое исследование.
Сравнительная характеристика этих методов представлена в таблице:
Введение тонкой трубки в полость двенадцатиперстной кишки с забором желчи
Открытая хирургическая операция с доступом к желчным путям и введением в их просвет дренажной трубки
Изучение прохождения и отражение ультразвуковых волн через структуры организма
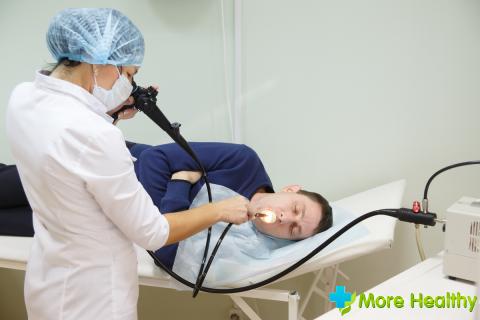
Дуоденальным называют содержимое двенадцатиперстной кишки. Для его получения и исследования применяется методика зондирования. Это довольно неприятная процедура, требующая определенной физиологической и психологической подготовки, поэтому ее назначение зачастую пугает пациентов. И все же что она собой представляет и как к ней правильно подготовиться?
Для чего назначают дуоденальное зондирование?
Дуоденальное зондирование (ДЗ) – довольно популярный метод диагностики, позволяющий выявить заболевания органов пищеварения, и определить состояние желчевыводящих путей. Содержимое двенадцатиперстной кишки может многое рассказать специалистам о здоровье пациента. При наличии воспалительных процессов в пищеварительной системе оно меняется, а ДЗ позволяет отследить такие перемены.
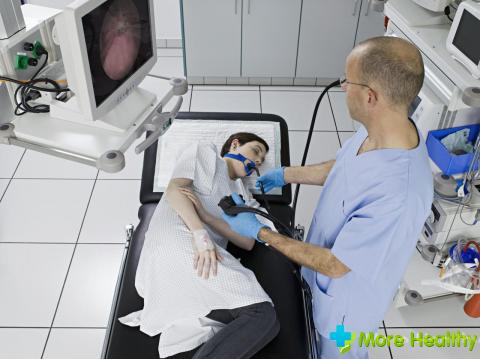
К симптомам, при которых пациент может быть направлен на подобное обследование можно отнести:
- Появление сухости или горечи во рту
- Периодическую тошноту
- Болевые ощущения в области живота или правой подреберной зоне
- Обильное скопление мокроты в полости желчного пузыря
- Чередование диареи и запоров, отсутствие нормального стула
- Высококонцентрированную мочу
Двенадцатиперстная кишка (в переводе с лат. Дуоденум) содержит в себе желчь, желудочный, панкреатический и кишечный сок. Исследование этой смеси позволяет оценить работу всех участников пищеварения: печени, поджелудочной железы и т.д., а также выработку и выведение желчи, и прочие секреторные функции пищеварительного тракта.
Поэтому процедура очень важна и полезна, отказываться от нее нецелесообразно, а вот грамотно подготовиться к ней следует непременно.
Описание процедуры
Дуоденальное содержимое может быть получено при помощи специального зонда – тонкой резиновой трубки с метками, нанесенными на ее поверхность. Длина зонда около полутора метров, а на одном из концов размещена металлическая «олива» — специальный гладкий наконечник с множеством отверстий, позволяющих совершать заборы содержимого кишки.
В начале процедуры пациент сидит на стуле со спинкой, с салфеткой или полотенцем на груди. Рядом с его лицом располагают лоток для слюнных выделений, голова чуть наклонена вперед.
В рот пациенту доктор помещает стерильный зонд концом с оливой, после чего ему надо совершить несколько глотательных движений. Насколько зонд погружен в пищевод, позволяют оценить метки на его поверхности. На протяжении всей процедуры рекомендуется глубокое дыхание через нос, это позволяет понять, что зонд находится именно в пищеводе и облегчить рвотные позывы, возникающие от раздражения глоточных стенок инородным предметом, т.е. зондом.

Приближение первой метки на трубке к зубам больного, указывает на то, что олива достигла желудка. Врач откачивает из зонда первую порцию материала для исследования с помощью шприца, это мутная жидкость из желудка. После этого пациента укладывают на правый бок, помещая под таз небольшой валик, а под область правого подреберья грелку. В таком положении олива легче продвигается к привратнику, и затем попадает в кишку.
Поблизости на невысокой скамье располагается штатив с пробирками. Свободный конец трубки опущен при этом в специальную баночку. Как только из него начинает сочиться прозрачная желтоватая жидкость (желчь), его помещают в первую пробирку. Для исследования необходимо от двадцати до сорока миллилитров.
Далее через зонд при помощи шприца вводится подогретый сульфат магния, на саму трубку накладывается зажим. Через несколько минут зажим снимается, а из зонда выходит сначала содержимое внепеченочных желчевыводящих путей, затем желчного пузыря. Это коричневая или темно-оливковая густая желчь – материал для исследования, собираемый во вторую пробирку.
Третий вид материала имеет приятный золотисто-желтый цвет, его собирают в третью пробирку (около десяти – двадцати мл.) После того, как необходимое количество желчи будет получено, пациента снова усаживают, извлекают зонд и предлагают ополоснуть ротовую полость раствором антисептика.
После процедуры рекомендуется постельный режим и покой на протяжении нескольких часов, т.к. самочувствие пациента может временно несколько ухудшиться: сульфат магния способен снижать давление, и иногда провоцирует разжижение стула. Большинство пациентов хорошо себя чувствуют уже на следующий день.
Подготовка к обследованию
Подготовительные мероприятия, как правило, начинаются за два или три дня до процедуры. Отменяется прием множества лекарственных препаратов:
- Желчегонных (Аллохола, Фламина, Холензима и т.д.)
- Повышающих секрецию желудка (Пепсидила и пр.)
- Ферментных, улучшающих пищеварение (Фестала, Панкреатина и т.д.)
- Сосудорасширяющих
- Спазмолитических (Но-шпы, Тифена, Папаверина и др.)
- Некоторых слабительных средств

Препараты, от которых следует временно отказаться перед зондированием, определяет лечащий врач. В большинстве случаев к ним относятся все средства (в том числе и растительного происхождения), тем или иным образом влияющие на выделение и выведение желчи.
За день до исследования пациентам рекомендуют отказаться от продуктов, повышающих газообразование и метеоризм: «любой молочки», картофеля, ржаного хлеба, капусты и бобовых, газированных и алкогольных напитков, жирного и жаренного. Употребление фруктов, овощей и ягод тоже крайне не желательно, они повышают секрецию желчи.
Вечером перед диагностикой следует не слишком плотно поужинать до девятнадцати часов. После ужина чаепития и перекусы не допускаются. За сутки до процедуры пациенту назначается однократный прием однопроцентного раствора Атропина (8 капель либо подкожная инъекция), также накануне следует выпить теплой воды с добавлением тридцати граммов Ксилита.
Исследование проводится с утра, на пустой желудок. Собираясь в больницу нужно тщательно почистить зубы и прополоскать ротовую полость. Еще одним важным моментом подготовительного этапа является сдача мазка из зева. Для проведения процедуры врач должен убедиться в отсутствии патогенной микрофлоры в глотке и ротовой полости.
Очень важно подготовиться к исследованию в соответствии со всеми рекомендациями доктора. Насколько легко пациент перенесет процедуру, зависит именно от качественной подготовки, психологической, в том числе.
Что позволяет выявить дуоденальное зондирование?
Собранная при зондировании желчь должна быть изучена буквально сразу же, пока она еще теплая. В противном случае происходит разрушение ее активных ферментов, в результате которого меняется состав всей жидкости. Полученный материал подвергается микроскопическому, биохимическому и гистологическому исследованию.
- Что может быть обнаружено в полученном материале?

Лейкоциты или эпительные клетки, присутствующие в желчи могут указывать на наличие воспалительных процессов и таких заболеваний, как холецистит, холангит, различные патологии двенадцатиперстной кишки.
Кристаллы холестерина в небольшом количестве могут наблюдаться в желчи у здоровых людей, но их чрезмерное присутствие или преобразование в микролиты (соединения солей кальция, слизи и холестериновых кристаллов) свидетельствует о развитии желчнокаменной болезни.
Некоторых паразитов и их яйца можно обнаружить исключительно в желчи.
Таким образом, ДЗ позволяет своевременно выявить следующие заболевания:
- Воспаления желчевыводящих органов и путей
- Закупорку проходов, по которым выводится желчь
- Неправильную работу клапанов желудка и желчных протоков
- Присутствие камней в желчном пузыре
- Заболевания вирусной или бактериальной инфекционной природы
- Гельминтоз или глистную инвазию
Несмотря на то, что процедура довольно неприятна для пациента, она очень информативна для врача. В медицинской практике немало случаев, когда подобная диагностика избавляла пациента от предстоящей хирургической операции.
Но даже в более легких ситуациях, чем ранее будет поставлен верный диагноз и назначено адекватное лечение, тем скорее наступает выздоровление. Об этом забывать не следует.
Кому противопоказана данная диагностика?
Прежде чем назначать дуоденальное зондирование, врач должен убедиться в отсутствии противопоказаний для ее проведения у конкретного пациента. Доктор может рекомендовать больному пройти УЗИ органов брюшной полости и сделать кардиограмму сердца. ДЗ не может проводиться при следующих заболеваниях и состояниях:
- Хронических болезнях органов и системы пищеварения в периоды обострений
- Острых холециститах или обострениях хронических
- Расширениях пищеводных вен
- Стенокардиях и инфарктах
- Злокачественных опухолях в ЖКТ
- Сужениях пищевода
- Лактации или беременности
- Нервно-психических расстройствах

- Язвенных болезнях желудка и двенадцатиперстной кишки
- Внутренних кровотечениях
- Воспалениях желчного пузыря
- Врожденных патологиях (аномальном строении) пищевода и ротоглотки
- Бронхиальной астме или сахарном диабете тяжелого течения
Исключение данных патологий тоже является неотъемлемой частью подготовительного этапа перед процедурой. Если подобное обследование может привести к ухудшению состояния пациента, его проведение не допустимо. В таких ситуациях врач должен избрать альтернативные методы диагностики.
Многое зависит и от самого пациента. Если ему известно о наличии у него какого-либо из перечисленных заболеваний или еще не подтвержденной беременности, то необходимо сообщить об этом лечащему врачу.
Результаты исследования и возможные осложнения
Любые зондовые манипуляции требуют от врача определенного мастерства и квалификации. Иногда неумелые действия или непредвиденная реакция пациента приводят к осложнениям различной степени тяжести, среди которых:
- Обильное слюнотечение
- Внутренние кровотечения
- Травмирование слизистых пищевода, гортани и т.д.
- Непрекращающаяся рвота
- Реже возникают осложнения в виде обмороков и коллапсов
На какие патологические явления следует обращать внимание при проведении процедуры?

Когда при проведении зондирования в полученном материале наблюдается присутствие крови, исследование нужно немедленно прекратить.
Если при заглатывании трубки пациент начинает задыхаться и кашлять, а его лицо приобретает синюшные оттенки – зонд необходимо удалить. Эти признаки указывают на то, что он попал в трахею или гортань, а не в пищевод.
Людям, с повышенным рвотным рефлексом, корень языка перед процедурой обрабатывают аэрозолем с десятипроцентным раствором Лидокаина, это поможет избежать безостановочной рвоты.
К побочным эффектам можно отнести понижение артериального давления и расстройство стула у некоторых пациентов. Поэтому сразу после процедуры отпускать пациента домой никак нельзя, за его состоянием необходимо понаблюдать несколько часов.
Во время просмотра видео вы узнаете о желудочном зондировании.
По мнению людей, проходивших через процедуру ДЗ, процесс не настолько ужасен, каким кажется на первый взгляд. Однако он позволяет наиболее точно диагностировать многие заболевания и установить их достоверную причину, а также быстро избавиться от излишне накопленной желчи.
