
Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
«Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день.
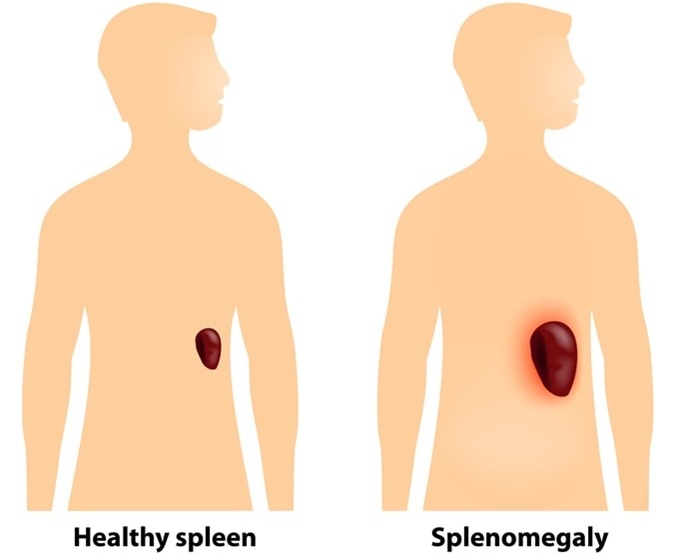
Человеческий организм – это одна крупная машина, состоящая из множества маленьких и больших взаимосвязанных между собой систем и механизмов, каждый из которых имеет свое определенное назначение. В нем нет лишних органов. Каждому из них отводится своя по-своему важная определенная роль. Нельзя сказать, что один орган полезнее другого. Все они очень важны. Если говорить о селезенке, то этот орган контролирует функции кроветворения. С его помощью фильтруется кровь, очищается от бактерий, нормализуется ее сворачиваемость. Увеличение селезенки говорит о том, что в организме происходит что-то не то и один из его органов, а то и систем дал сбой.
Что представляет собой селезенка?
Она входит в число самых основных органов, участвующих в обменных процессах в организме человека. Ее можно назвать самым большим лимфатическим узлом. Селезенка освобождает кровь от микрочастиц, негативно влияющих на ее формулу. Все пути проникновения через иммунную защиту изначально приходятся на этот орган, именно селезенка мгновенно реагирует на все инородное и вредное, что попадает в тело. Люди, у которых по той или иной причине отсутствует этот орган не могут похвалиться хорошим иммунитетом.
Селезенка находится в брюшной полости, под диафрагмой, в левом подреберье. Специальные связки соединяют ее с другими органами. Основная задача селезенки – защита организма от паразитарных и инфекционных болезней. Этот орган так же, как и печень никогда не болит. Но диффузные изменения селезенки в размерах приводят к возникновению чувства дискомфорта так, как она давит на соседние органы. Увеличенная селезенка – это прямое свидетельство того, что организм страдает каким-то заболеванием.
Спленомегалия – так называется эта патология в медицине, что из латинского языка переводится как «увеличение».
Причины
Существует много причин увеличения селезенки.
Из них отмечаются следующие:
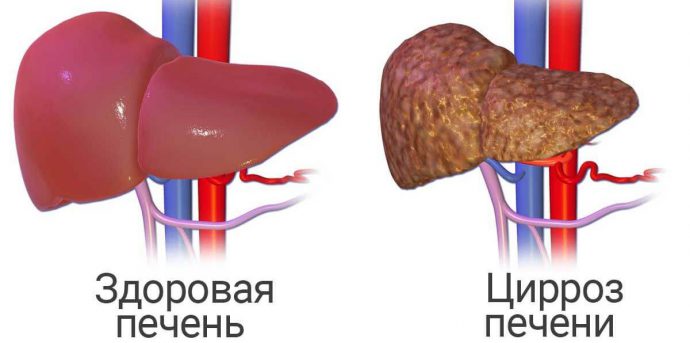
- Цирроз и другие проблемы печени.
- Опухолевые новообразования или кисты.
- Хронические и острые инфекционные недуги, вызванные паразитами.
- Недостаточно хорошее кровообращение.
- Гематологические заболевания в виде лейкоза, анемии, иммунолейкомии и др.
- Болезни желудочно-кишечного тракта и мочеполовой сферы.
- Аутоимунные недуги.
Нередко наблюдается увеличение селезенки из-за застойных процессов в венозной крови, который негативно сказывается на ее оттоке. Застойный процесс является следствием образования тромбов или сложной степени сердечной недостаточности.
Как проявляет себя патология?
Иногда даже значительное увеличение этого органа сразу незаметно. Симптоматика этого процесса отличается своей интенсивностью, что зависит в первую очередь от того, до какой степени увеличилась селезенка.
Медиками выделяется 4 степени ее увеличения:
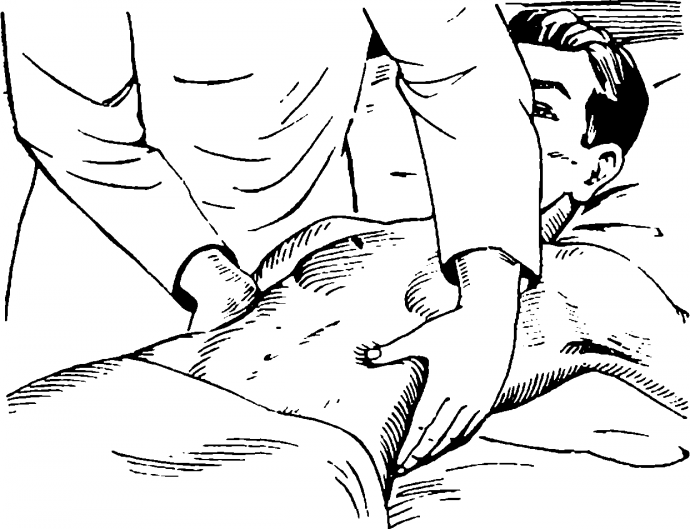
- I степень характеризуется выступом селезенки из подреберной дуги с ощутимой пальпацией ее нижнего полюса. Стоит заметить, что без каких-либо патологических процессов этот орган не прощупывается.
- При II степени увеличенный в размерах орган легко прощупывается в районе от пупка до ребер.
- III степень характеризуется значительным увеличением селезенки, она занимает все пространство до средней линии живота и пальпируется довольно легко.
- При IV степени увеличения этот орган достает до малого таза и занимает значительную часть в животе слева.
Спленомегалия может протекать в двух формах:
- воспалительной;
- не воспалительной.
Вторая форма течения данной патологии довольно длительное время остается незамеченной, а соответственно и не диагностированной. Это случается при обнаружении первичного заболевания, повлекшего увеличение органа.
Симптомы

Общую клиническую картину в данном случае нельзя назвать однозначной ввиду того, что симптоматика увеличения селезенки зависит от первых причин патологии. Но в целом выделяются признаки, характеризующие определенную форму увеличения селезенки.
Воспалительный характер спленомегалии имеет следующие признаки:
- наблюдается болезненность в брюшной полости слева;
- в желудке ощущается тяжесть, пациента не покидает чувство его наполненности из-за того, что увеличенная селезенка давит на его стенки;
- повышается температура тела;
- наблюдается интоксикация;
- беспокоит тошнота, иногда сопровождающаяся рвотой;
- бледнеют кожные покровы, появляются синюшные круги под глазами;
- увеличивается потливость, особенно в ночное время;
- снижается вес.
Во время невоспалительной формы увеличения селезенки заметно скудное проявление клинической картины.
Иногда пациент жалуется на боли тянущего характера в районе брюшной полости и повышение температурных показателей до субфебрильных.

Печень и селезенка увеличиваются вследствие вирусных гепатитов, это характеризуется следующими проявлениями:
- головными болями;
- признаками, напоминающими ОРВИ;
- слабостью;
- желтизной кожных покровов;
- нарушением работы органов ЖКТ;
- тошнотой, сопровождающейся рвотой, после которой так и не наступает облегчение;
- проблемами со сном.
Вышеперечисленные признаки мало отличаются от ОРВИ и гриппа, поэтому многие больные пытаются лечиться самостоятельно и не обращаться за врачебной помощью. Это приводит к тому, что увеличенную селезенку диагностируют врачи уже вместе с запущенной формой вирусного гепатита.
Патологические процессы мочеполовой сферы характеризуются другими признаками:
- ощущается дискомфорт и ноющие болезненные симптомы в брюшной полости слева;
- преследует постоянное ощущение переполненного желудка, даже при небольшом количестве употребляемой еды;
- мочеиспускание становится частым и болезненным, его окончание отмечается зудом и пощипыванием в мочеполовом канале;
- у женщин нарушается менструальный цикл;
- ослабевает либидо, половой акт сопровождается дискомфортом.

Бывают случаи, когда туберкулез селезенки становится причиной ее увеличения в размерах. Сложность заболевания в том, что клиническая картина при этом практически ничем не проявляется.
Только при поздних стадиях можно обнаружить проблему по следующим характерным признакам:
- в формуле крови резко уменьшается количество лейкоцитов и тромбоцитов;
- сворачиваемость крови становится хуже, что грозит кровоизлиянием;
- у селезенки наблюдается плотная и эластичная поверхность, но поврежденные места заметно размягчены.
Очень часто туберкулез селезенки является осложнением цирроза печени.
Поэтому симптоматика патологии селезенки смешивается с признаками заболевания печени:
- пациент испытывает боли не только в левом боку, но и печеночные колики справа;
- привкус металла во рту;
- желтушность кожных покровов и др.
Увеличенная селезенка в результате нарушений в работе кровеносной системы вызывает следующие признаки:
- постоянную усталость и слабость;
- повышенные показатели температуры;
- депрессивное состояние, апатию.

У взрослого селезенка может быть увеличена на фоне частого приема алкоголя.
Клиническая картина спленомегалии у маленьких детей распознается труднее, чем у взрослых. Малыши не могут отчетливо показать, где в животе они испытывают дискомфорт или в каком месте у них возникают боли. Нежелательна в этих случаях самостоятельная пальпация селезенки. Лучше всего обратиться за помощью к участковому врачу или вызвать скорую помощь.
Существенное увеличение селезенки способствует развитию гиперспленизма, который характеризуется чрезмерным разрушением органом клеток крови. Такая ситуация нередко заканчивается анемией из-за недостаточного количества эритроцитов. Уменьшение лейкоцитов приводит к частым простудным заболеваниям. С кровоостанавливающими функциями тоже происходят перемены не в лучшую сторону ввиду низких показателей числа тромбоцитов.
Важно изначально определить проблемы с селезенкой, тогда прогнозы будут более утешительные, в противном случае ее разрушение будет действовать не только на патологические клетки, но и на здоровые.
Диагностика
Лечение всех заболеваний стоит начинать строго после правильной диагностики. В данном случае важно определить причину увеличения селезенки и лишь после этого проводить терапию.
Это определяется при помощи следующих методов:
- пальпация;
- рентгенографическое исследование брюшной полости;
- компьютерная томография;
- магнитно-резонансная томография;
- стернальная пункция;
- общий анализ крови, мочи и кала;
- биохимические исследования.
Формула крови нередко помогает определиться с истинной причиной проблемы.
Лечение

Лечение начинается с устранения первопричины увеличения селезенки, то есть лечения того заболевания, которое привело к данной патологии. Назначается комплексная терапия в виде антибактериальных, противовоспалительных средств и витаминов. При паразитических заболеваниях больной должен пройти антипаразитическое лечение.
Без хирургической операции невозможно обойтись, если селезенка значительно увеличена в размерах. Без селезенки люди жить могут. Важно придерживаться определенной диеты и избегать тяжелых физических нагрузок. У таких людей значительно снижается иммунитет, поэтому крайне важно для них проводить вакцинацию.
Лечить спленомегалию, проявляющуюся в слабой форме можно в домашних условиях. Бывают более тяжелые случаи, когда без госпитализации в стационар не обойтись.
Важно помнить, что своевременное определение этой патологии и вовремя принятые меры помогают избежать серьезных последствий.

УЗИ селезенки – это исследование патологических изменений органа с помощью ультразвуковой эхолокации. Обследование проводится в рутинном порядке при стандартной диагностике брюшной полости. Ведь кровеносная система селезенки связана с сосудами других органов, особенно с печенью, и её паренхима реагирует на любую брюшную патологию. Но иногда исследование делают по отдельным показаниям.
Показания: кому назначают исследование?
Селезенку при физикальном обследовании обнаружить тяжело. При болезнях ее размеры увеличиваются. Такое состояние называется спленомегалией. Одной из причин является портальная гипертензия – синдром повышения давления в сосудах брюшной полости.
Причиной увеличения бывают также объемные болезни селезенки. К ним относятся опухоли и кисты различной этиологии. Таким образом, показаниями для УЗИ селезенки являются:
- все группы заболеваний крови
- инфекционные болезни кишечной группы
- раковые опухоли и метастазы;
- гепатит и цирроз печени;
- врожденные аномалии;
- спленомегалия неясного генеза.
Особенно важно УЗИ при травмах живота, падении с высоты и транспортных происшествиях Хорошее кровенаполнение органа обусловлено густой сосудистой сеткой селезенки. Поэтому кровопотеря при разрыве может закончиться летально.
Как выглядит селезенка на УЗИ?

На мониторе УЗИ аппарата видно серповидную форму селезенки. Её брюшная поверхность выпуклая, а диафрагмальная – вогнутая. Посредине последней расположен сосудистый артерио-венозный пучок, и лимфатические узлы. Они легкодоступны УЗИ диагностике. Определяются их размеры и форма.
Эхогенность паренхимы
Это показатель отражения звуковой волны. Низкая эхогенность свидетельствует о нарушении созревания лейкоцтарных элементов крови. Очаги высокой эхогенности (белые пятна) образуются при метастазах и абсцессах.
Патологические очаги
Паренхима селезенки на УЗИ выглядит неоднородно. Различные по размерам, контурам и плотности, очаги указывают на определенное заболевание. Темный очаг с ровными контурами, равномерной эхогенности свидетельствует о доброкачественной кисте селезенки.
Неоднородные, с нечеткими контурами очаги должны насторожить исследователя. Это может быть, опасная для жизни, опухоль (лимфома) или острое гнойное заболевание – абсцесс. Светлые, размытые пятна заставят предположить об очагах метастазирования.
Увеличены размеры органа с однородной структурой и заокругленными краями укажут на воспалительный процесс. Если на этом фоне появились темные, мелкие очажки, то болезнь приобрела хроническое течение, и в паренхиме появились очаги мертвых клеток (некроз).
В дальнейшем эти «рубцы» в тканях уплотнятся и останутся светлыми, неравномерными пятнами на всю жизнь. Другую картину УЗИ дает некроз тканей вследствие тромбоза сосудов. На экране появится клиновидный участок низкой эхогенности (темное пятно). Структура его будет однородная, а контуры размыты.
При абсцессах селезенки уровни эхогенности очагов будут претерпевать изменения в зависимости от стадии процесса. На темном очаге постепенно появляются светлые пятна, а затем формируется светлая капсула с темным пятном в средине.
С помощью УЗИ можно определить разрыв паренхимы. Определяется следующая картина:
- прерывистость контура;
- наличие слоев – внутреннего и наружного;
- темные пятна крови между слоями.
Кровоизлияние определяется, как темные участки. По мере рассасывания, пятна светлеют, а затем исчезают совсем.
Как подготовиться?

Правильная расшифровка возможна при качественном УЗИ селезенки. Для этого нужна правильная подготовка. За три дня до обследования не следует употреблять продукты, которые способствуют газообразованию: бобовые, молоко, ржаной хлеб, сырые овощи. Рекомендуют также прием сорбентов и ферментных препаратов, стимулирующих пищеварение (мезим, метеоспазмил).
Процедура производится в определенном положении тела. Пациент принимает положение на боку, левая рака поднята за голову. В состоянии вдоха, датчиком, через межреберье, визуализируют состояние органа.
Подготовка детей к УЗИ диагностике имеет особенности. Грудных детей нельзя кормить перед процедурой. Детям от года до трёх нельзя кушать 4 часа до диагностики, старше трёх лет – 6 часов. Пить нельзя в течении 1 часа.
Как расшифровать заключение?
Расшифровка данных исследования заключается в оценке параметров селезенки. В бланке заключения, врач должен обязательно указать размеры органа в трёх стандартных измерениях, а также диаметр сосудов. Если размеры выходят за пределы нормы, специалисты высчитывают дополнительную величину – площадь максимального косого среза.
Величина определяется отношением самого большого размера/ самый маленький. В норме 40-45 см. Обьем высчитывают по формуле V= 7.5S -77.56. Увеличение этого показателя говорит о спленомегалии.
Расшифровка специалистом определяет два основные виды повреждения органа:
- воспалительные;
- травматические;
- опухолевые.
Опытный «узист» при расшифровке учитывает все сопутствующие болезни пациента.
Какие показатели считаются нормой?
Патология селезенки – это отклонение показаний УЗИ от нормы. Допустимые колебания характеристик здорового органа следующие:
- размеры длины составляют 11-12 см;
- ширина может варьировать от 6 до 8 см;
- толщина всего 4-5 см;
- пределах нормальных размеров форма может быть различной;
- просвет селезеночной артерии в диаметре 1-2 мм, а вены – 5-9 мм;
- структура паренхимы однородная, контур непрерывный.
У детей нормальные размеры с возрастом изменяются. Норма величин у детей, в зависимости от возраста представлена в таблице.
| Возраст (лет) | новорожд | 1 – 3 | 3 – 7 | 8 – 12 | 12 – 15 |
| Длина (см) | 4,0 | 6,8 | 8,0 | 9,0 | 10,0 |
| Ширина (см) | 3,8 | 5,0 | 6,0 | 6,0 | 6,0 |
Селезенке принято уделять меньше внимания, чем другим органам. Тем не менее, она не только подвержена патологии, но и чутко реагирует на многие заболевания других органов. Учитывая малодоступность селезенки для других методов обследования, УЗИ селезенки обязательно нужно проходить. Для этого необходимо правильно подготовиться, выбрать квалифицированного специалиста и клинику с достойной аппаратурой.
Селезенке не только подвержена патологии,но и чутко реагирует на многие заболевания других органов.Обследование же патологических изменений селезенки производится с помощью ультразвуковой эхолокации.
Что скрывается под повышенной эхогенностью поджелудочной железы
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Сейчас очень часто можно столкнуться с заключением УЗИ, которое гласит, что эхогенность поджелудочной железы повышена. Одни люди, прочитав такое о своем органе, начинают срочно искать лечение в интернете, другие, наоборот, считают это абсолютно неважным. А между тем, такой ультразвуковой симптом может свидетельствовать о весьма серьезной патологии железы. Он не является диагнозом и требует консультации врача-гастроэнтеролога.
Понятие эхогенности
Эхогенность – термин, который применяется только в отношении описания УЗИ-картины. Он обозначает способность ткани, на которую направлен ультразвук (то есть звук высокой частоты), отражать его. Отраженный ультразвук регистрируется тем же датчиком, который и испускает волны. По разности между этими двумя величинами строится картина из разных оттенков серого цвета, наблюдаемая на экране монитора аппарата.
У каждого органа есть свой показатель эхогенности, при этом он может быть однородным или нет. Наблюдается такая зависимость: чем более плотный орган, тем он более эхогенен (отображается более светлым оттенком серого цвета). Жидкости ультразвук не отражают, а пропускают. Это называется «эхонегативностью», а жидкостные структуры (кисты, кровоизлияния) носят название анэхогенных. Для мочевого и желчного пузыря, полостей сердца, кишечника и желудка, сосудов, желудочков мозга такое «поведение» – норма.
Таким образом, мы разобрали, что такое эхогенность поджелудочной железы – это способность данной железистой ткани отражать звук высокой частоты, испускаемой УЗИ-трансдьюсером. Ее сравнивают со свойствами печени (они должны быть или равны, или поджелудочная должна быть немного светлее), и на основании полученной картины говорят об изменении эхогенности железы. Также по этому показателю оценивают однородность органа.
Повышение эхогенности поджелудочной железы описывается тогда, когда в ткани органа становится меньше нормальных железистых клеток (как мы помним, жидкость снижает эхогенность, а железистые клетки ею богаты). Такое изменение может наблюдаться как локально, так и диффузно. Кроме того, на этот показатель могут временно влиять и некоторые факторы.
Предупреждение! Одно только описание эхогенности – это не диагноз.
Когда эхогенность всей железы повышается
Диффузное изменение проницаемости ткани поджелудочной железы для ультразвука может быть симптомом патологии, но также может наблюдаться и в норме. Этого нельзя сказать об очагах с повышенной эхогенностью – это почти всегда патология.
Эхогенность паренхимы поджелудочной железы повышена при таких патологиях:
- Липоматоз железы, когда железистая ткань замещается жировыми клетками, почти не содержащими внутриклеточной жидкости; при этом размеры поджелудочной не увеличены. Данное состояние чаще всего протекает бессимптомно. Подробнее об этом заболевании читайте в статье: Как вовремя распознать и вылечить липоматоз поджелудочной железы?
- Отек железы, что развивается при остром панкреатите. Сопровождается болью в животе, поносами, рвотой.
- Опухоль органа. Если при этом УЗИ описывает поджелудочную железу с повышенной эхогенностью, то обязательно имеются и симптомы болезни: похудание, бледность, слабость, отсутствие аппетита, частое нарушение стула.
- Панкреонекроз, сопровождающийся гибелью клеток органа, тоже будет выглядеть на УЗИ как более светлый участок. Это заболевание имеет такие признаки, как сильная боль в животе (вплоть до развития болевого шока), нарушение общего состояния, неукротимая рвота, понос.
- В результате сахарного диабета, который проявляется жаждой при отсутствии жарких условий, повышенной температуры, активной работы, а также частым и обильным (в том числе и ночным) мочеиспусканием.
- Развитие в железе соединительной ткани (фиброз) – обычно в результате перенесенного воспаления или обменных нарушений. В этом случае человек может вспомнить случаи неустойчивого стула, болей в животе. УЗИ показывает не только повышение эхогенности, но и уменьшение размеров железы, бугристость ее контуров.
Гиперэхогенная поджелудочная железа может также явлением временным, проявляющимся:
- в результате реактивного воспаления при многих инфекционных заболеваниях: гриппе, пневмонии, менингококковой инфекции. Это требует лечения основного заболевания;
- при изменении типа употребляемой пищи;
- после смены образа жизни;
- в определенное время года (чаще весной и осенью);
- после недавнего плотного приема пищи.
При таких временных состояниях эхогенность поджелудочной железы повышена умеренно, в отличие от патологий, когда отмечается значительная гиперэхогенность.
Локальное повышение эхогенности
Что такое гиперэхогенные включения в поджелудочной железе? Это могут быть:
- псевдокисты – жидкостные образования, развивающиеся в результате перенесенного острого панкреатита; при этом заболевании контур поджелудочной становится неровным, зазубренным, гиперэхогенным;
- обызвествление участков ткани – кальцификаты; они также образуются в результате перенесенного воспаления (обычно хронического);
- участки жировой ткани; они замещают нормальные клетки железы при ожирении и избыточном употреблении жирной пищи;
- фиброзные участки – там, где участки нормальных клеток была замещены рубцовой тканью; обычно это происходит в результате перенесенного панкреонекроза;
- камни в протоках железы;
- фиброзно-кистозная дегенерация железы – это или самостоятельное заболевание, или исход хронического панкреатита;
- метастатические опухоли.
Лечение патологической гиперэхогенности
Лечение состояний, когда повышена эхогенность поджелудочной железы, назначается только врачом-гастроэнтерологом, который должен найти причину данного ультразвукового симптома:
- если причина – в остром панкреатите, проводится терапия препаратами, снижающими выработку соляной кислоты в желудке и угнетающими ферментативную активность поджелудочной;
- если гиперэхогенность вызвана липоматозом, назначается диета со сниженным количеством в рационе животных жиров;
- если этиологическим фактором стали кальцинаты, фиброз или камни в протоках, назначается диета, решается вопрос о необходимости хирургического лечения;
- реактивный панкреатит требует лечения основного заболевания, соблюдения диеты.
Совет! Ни один специалист не исходит из того, что нужно лечить анализы, а не человека. Повышение эхогенности поджелудочной железы – это ультразвуковой симптом, а не диагноз. Он требует дальнейшего обследования, и только на сновании последующих данных назначается терапия.
Но возможно правильнее лечить не следствие, а причину?
Рекомендуем прочитать историю Ольги Кировцевой, как она вылечила желудок… Читать статью >>
—>
УЗИ при панкреатите
Панкреатит считается серьёзным и опасным заболеванием для человека. Для болезни характерно воспаление поджелудочной железы с разной формой протекания болезни. Проявляется симптомами: острые боли, потеря веса, тошнота, рвота, нарушение стула. Для полного диагноза требуется провести исследование организма, схожие особенности выявляются при сбоях каждого органа пищеварительной системы.
Диагностирование заболевания
При первых симптомах больному следует обратиться за медицинской помощью. После общего осмотра и сдачи анализов потребуется дальнейшее обследование. Часто в подобных случаях исследование проводят с помощью ультразвуковой диагностики. Это безболезненный и доступный метод обследования, позволяющий провести исследование на патологии поджелудочной железы, до обнаружения онкологических заболеваний на ранних стадиях.
В каких случаях проводят УЗИ поджелудочной железы
Процедуру проводят для подтверждения диагноза – точность определения способа высокая. Порой ультрасонография поджелудочной железы проводится при подобных особенностях:
- неутихающие боли в виде спазмов в левой стороне желудка;
- возможное подозрение на желтуху;
- обнаруженные во время осмотра образования (киста, опухоль);
- стремительное похудение без приложения усилий;
- нестабильность стула;
- наличие болей во время осмотра источника недомогания;
- при обследовании прочих внутренних органов, с обнаружением возможных изменений в поджелудочной железе.
Обследование поджелудочной железы с помощью УЗИ проводят при панкреатите и возможных заболеваниях. При совпадении симптомов велика вероятность неточности в диагнозе, выливающейся в неточности лечения.
Подготовка к проведению УЗИ на панкреатит
Чтобы провести процедуру правильно, следует основательно подготовиться. Если речь идёт о внештатной оперативной ситуации, УЗИ проводят без подготовки. Точность будет намного ниже, видимый результат не гарантирован. Для планового УЗИ больному обязательно разъясняется, каким образом подготовиться к обследованию. Рассмотрим подробнее порядок действий:
- УЗИ чаще назначают на утро, натощак, в указанное время в пищеварительной системе накоплено мало воздуха.
- Если позволяет время, за 2 дня до процедуры убрать из рациона продукты, вызывающие газообразование (фрукты, овощи, молочные изделия, газировка).
- Для снижения метеоризма допускается приём активированного угля либо эспумизана.

- Последний приём пищи должен состояться минимум за 12 часов до проведения УЗИ, либо результат искажается.
- Рекомендуется перед исследованием сделать клизму.
- Нежелательно употребление медикаментов, алкоголя, курения перед предстоящим процессом.
Для полной картины болезни потребуются точные данные. Соблюдение перечисленных правил подготовки позволит получить таковые.
Результаты здоровой поджелудочной железы
При проведении обследования УЗИ покажет общую картину с помощью медицинских показателей, непонятных пациенту. Главные цифры, по которым возможно догадаться о существовании патологии, представляют параметры поджелудочной железы — форма и размер. Сведения доступны для сравнения любому пациенту. Потом УЗИ выявляет остальные моменты, характерные для диагноза панкреатит.
Когда на аппарате сканируют поджелудочную железу, ясно вырисовываются составляющие органа: тело, хвост и головка. Для взрослого человека нормальными считаются размеры:
- тело до 21 мм;
- хвост до 35 мм;
- головка до 32 мм;
- ширина протока не больше 2 мм, стенки ровные.
Сам силуэт поджелудочной железы обрисован чёткой линией, структура равномерна. Немаловажный показатель – эхогенность органа, определяющая способность железы увеличивать либо впитывать сигнал датчика аппарата. На экране выявляется параметрами изображения, яркости и чёткости. Показатель в норме совпадает с данными по печени и селезенке.
Рассмотрим подробнее показатели, определяемые при панкреатите. При разных видах панкреатита на экране отображается индивидуальная картина.
Как выглядит острый панкреатит
Известен ряд форм острого панкреатита, патология подразумевает лёгкое и тяжёлое течение болезни. В первом случае орган несильно повреждается, при первом снятии симптома становится трудно выявить серьёзность ситуации. Тяжёлая форма проявляется в виде определенных показателей.
Показатели острого панкреатита
Общая картина признаков острого панкреатита на УЗИ сводится к моментам:
- общие размеры органа увеличены;
- границы поджелудочной железы имеют неясный контур, с искривлениями;
- повышение эхогенности в источниках воспаления;
- структура неоднородна;
- проток намного шире обычной нормы;
- обнаруживаются жидкостные состояния в зоне органа, изменения у соседних органов;
- при тяжёлой форме возможны обнаружения кист, область распада, прочие нехарактерные изменения.

Изменения в брюшной полости указывают на острый панкреатит. Наряду с лабораторными исследованиями, анализируя каждый симптом вместе с УЗИ- обследованием, подтверждение диагноза острого панкреатита будет достоверным.
Как выглядит хронический панкреатит
При хроническом течении симптомы будут отличаться. При хроническом панкреатите проявления усиливаются главным образом после принятия пищи в виде ноющих болей. Обнаружить подобное течение болезни нелегко.
Показатели хронического панкреатита
На экране УЗИ заметны отдельные изменения, характерные для хронического панкреатита. Особенности проявления:
- постоянное расширение протока свыше 2 мм;
- границы органа обнаруживают зазубренную оболочку, порой с мелкими бугорками;
- помимо увеличенных размеров, эхогенность будет меньше;
- иногда обнаруживаются псевдокисты при запущенной болезни, в подобном случае эхогенность будет выше;
- при прогрессировании болезни экран монитора показывает, насколько визуально поджелудочная железа становится меньше по сравнению с увеличенным протоком, за счёт атрофии;

- если присутствует подозрение на образование камня в органе, получится увидеть пятно в форме круга с эхогенным следом;
- структура органа неоднородна, с диффузными погрешностями.
Если обнаружены моменты, когда признаки хронического панкреатита искажены либо не дают полного описания ситуации на УЗИ, обследование продолжается прочими способами с помощью МРТ или КТ (магнитно-резонансная либо компьютерная томография).
Эффективность использования УЗИ при панкреатите
С помощью УЗИ исследуют общую визуальную картину состояния органа, касающуюся размеров, формы, силуэта объекта. При появлении изменений появляется повод сконцентрировать внимание на указанном моменте. Применение ультрасонографии считается обязательным способом диагностирования панкреатита в любой форме проявления. Использование метода обследования помогает в постановке диагноза, назначении правильного лечения сложного заболевания, позволяет проводить периодический анализ состояния внутренних органов.
Благодаря УЗИ обнаруживается начальная стадия протекания болезни, легко проводить мониторинг органов. Для врача и пациента проще предупредить надвигающуюся угрозу, чем потом бороться с ней.
