Неполное опорожнение кишечника представляет собой синдром, характерный для многих заболеваний кишечника и функциональных расстройств пищеварения. Практически каждый человек рано или поздно сталкивается с этой проблемой, которая сигнализирует о нарушении функции кишечника и требует принятия лечебных и профилактических мер.
Чаще синдромом неполного опорожнения кишечника страдают жители крупных городов, что связано с низкой физической активностью и не лучшим качеством пищи. А вот обитатели сельской местности, которые питаются свежими, качественными продуктами и много двигаются, редко страдают не только данным синдромом, но и другими заболеваниями ЖКТ.

Какие причины неполного опорожнения кишечника?
- Синдром раздраженной кишки;
- Геморрой;
- Полипы толстой кишки;
- Злокачественные опухоли кишечника.
Данная статья не является руководством к действию. С ее помощью мы хотим обратить внимание пациентов на важность любого неприятного симптома, и подчеркнуть, что профилактика и своевременное лечение заболеваний помогут сохранить здоровье на долгие годы.
Синдром раздраженной кишки – основная причина чувства неполного опорожнения
Чувство неполного опорожнения кишечника – это чаще всего составляющая синдрома раздраженной кишки. Это состояние, при котором в кишечнике нет органических изменений, но под влиянием постоянной эмоциональной нагрузки и стресса нарушается правильная иннервация кишечника, что проявляется синдромом неполного опорожнения и диареей, сменяющейся запорами.
Кроме стресса патология может вызываться следующими факторами:
- Частое переедание. Переполнение и растяжение кишки повышает чувствительность нервных рецепторов.
- Гормональный дисбаланс. Женщины с данной патологией отмечают в первые дни менструации усиление или появление симптомов синдрома раздраженной кишки.
- Неправильное питание. Употребление жирных и копченых продуктов, а также газированных напитков провоцируют кишечное расстройство у лиц с предрасположенностью к развитию синдрома раздраженной кишки.
- Дисбактериоз, кишечная инфекция могут послужить пусковым фактором для появления чувства неполного опорожнения кишечника.
- Наследственная предрасположенность в развитии патологий кишечника также играет немаловажную роль.
При данной болезни чувство неполного опорожнения кишечника сопровождается болью в животе и вздутием, что предшествует позывам в туалет. Усиливается симптом неполного опорожнения и учащаются позывы часто при стрессе.
Лечение неполного опорожнения кишечника при синдроме раздраженной кишки
Как устранить чувство неполного опорожнения кишечника, если объективных причин его развитию нет? Следует менять образ жизни. Рекомендуется больше отдыхать, гулять на свежем воздухе, в тяжелых случаях врачи могут посоветовать сменить работу, чтобы убрать источник стресса.
Совет: Отвлечение от проблем уберет основной патогенетический механизм неполного опорожнения кишечника – нарушение нервной регуляции. Также рекомендуется принимать седативные препараты на основе растительных экстрактов (экстракт валерианы, глицин).
И вторая, немаловажная часть лечения неполного опорожнения кишечника, заключается в изменении характера питания. Есть нужно часто и мелкими порциями, отдавать предпочтение супам, продуктам, приготовленным на пару или запеченным, увеличить потребление нежирных сортов рыбы и мяса, овощей и фруктов, свойственных в данное время года для региона.
Геморрой
Геморрой – это прогрессирующее варикозное расширение вен в области заднего прохода. Основной причиной заболевания является хронический застой крови в малом тазу. Часто этому способствует малоподвижный способ жизни пациента. Развитие болезни сопровождается изъязвлением, кровотечением, уплотнением и тромбозом пораженных вен прямой кишки.

Неполное опорожнение кишечника при геморрое сочетается с болью во время дефекации. А кровоточивость геморроидальных узлов приводит к появлению красной крови на поверхности каловых масс. Диагностику болезни проводит врач-проктолог на основании осмотра, колоноскопии, рентгенологии и ультразвукового исследования.
Важно: Сегодня лечение геморроя не представляет трудностей, а при ранней диагностике врачи и вовсе используют малоинвазивные методы оперативного вмешательства.
В общем, лечение неполного опорожнения кишечника при геморрое сводится к таким мероприятиям:
- Нормализация пищеварения и лечение запоров;
- Медикаментозная терапия геморроя (тонусоповышающие средства, обезболивающие и противовоспалительные препараты);
- Щадящее хирургическое вмешательство: лигирование латексными кольцами, склеротерапия, электрокоагуляция, лечение лазером, радиоволновая коагуляция;
- Классическая радикальная операция с иссечением слизистой прямой кишки и геморроидальных узлов (применяется на запущенных стадиях).
После проведенного лечения пациент должен периодически наблюдаться у хирурга, который сможет своевременно выявить рецидив.
Полипы толстой кишки
Полипы толстой кишки представляют собой доброкачественные образования слизистой, которые вызывают нарушение функции кишечника. Единичные и небольшие полипы долгие годы могут существовать бессимптомно, и пациент не будет догадываться об их наличии. В таком случае полипы не подлежат хирургическому удалению: больному рекомендуется регулярное наблюдение и при необходимости хирургическое удаление.

Однако если полипы нарушают функцию ЖКТ и кишечник не опорожняется полностью, следует провести их хирургическое удаление. Операция проводится без вскрытия брюшной полости через анальное отверстие. После удаления полипов функция кишечника восстанавливается, и чувство неполного опорожнения проходит. Другими методами избавиться от этого симптома, вызванного полипами, нельзя.
Злокачественные опухоли кишечника
Чувство неполного опорожнения кишечника может сопровождать и крайне опасные заболевания, такие как рак толстой кишки. Поэтому мы еще раз подчеркиваем важность своевременного обращения к специалистам. Злокачественные образования успешно поддаются лечению на ранних стадиях, поэтому ранняя диагностика – залог полного излечения.
Кроме чувства нарушенного опорожнения кишечника рак толстой кишки сопровождается такими симптомами:
- Диарея, сменяющаяся запорами;
- Кровь в стуле;
- Слабость, снижение работоспособности;
- Беспричинное повышение температуры;
- Ночная потливость.
Такой диагноз подтверждается только с помощью гистологического исследования – во время колоноскопии изымается небольшой участок выявленной опухоли. Взятая ткань исследуется под микроскопом на наличие злокачественных клеток. Лечение зависит от стадии опухоли и включает в себя операцию совместно с лучевым лечением или химиотерапией.
Совет: Как видите, чувство неполного опорожнения кишечника не всегда безобидный симптом, поэтому обращайтесь к врачу как можно раньше. Ввиду широкого распространения онкологии профилактическое обследование никому не навредит.
Другие причины неполного опорожнения
К другим причинам ощущения неполного опорожнения кишечника можно отнести малоподвижный образ жизни, избыточный вес, неправильное питание, предменструальный синдром, сахарный диабет. Однако назначив стандартный комплекс обследований (анализ кала, рентгенография органов брюшной полости, эндоскопия) и не найдя видимой патологии, врач все равно выставит диагноз синдром раздраженной кишки.
Важно: Международная классификация болезней не выделяет такого заболевания, как неполное опорожнение кишечника. Диагноз будет звучать как синдром раздраженной кишки.
В таком случае, лечение неполного опорожнения кишечника будет заключаться в изменении образа жизни и характера питания, а также лекарственной терапии стресса, нарушенной моторики кишки и дисбактериоза.
Профилактика развития
Для того чтобы предупредить неполное опорожнение кишечника и заболевания, которые его вызывают, следует соблюдать правила питания:
- Частое, дробное питание (небольшими порциями 4-5 раз в день);
- Исключение перекусов на бегу;
- Отказ от фастфудов и газированных напитков: лучше утолит голод печенье с кефиром;
- Достаточное употребление фруктов и овощей;
- Увеличение в рационе жидких блюд, а также продуктов, приготовленных на пару или в духовке.
Рекомендация: двигайтесь каждый день. Получасовая прогулка придаст организму тонус, освежит голову и улучшит настроение. Отвлекитесь от повседневных дел, чтобы бытовые проблемы не нарушали эмоциональное состояние. Это отличная мера профилактики не только чувства неполного опорожнения кишечника, но и других нервных и соматических патологий.

Неполное опорожнение кишечника – это синдром, при котором у человека возникает ощущение неполного выхода каловых масс. Такое нарушение акта дефекации может быть явным, то есть иметь место в действительности, или же носить психосоматический характер.
В большинстве случаев ощущение неполного опорожнения кишечника обусловлено развитием гастроэнтерологических или проктологических заболеваний. Однако точно определить причину развития такого нарушения работы ЖКТ может только врач. Для этого используют спектр диагностических мероприятий, проводится изучение личного анамнеза.
Характер течения клинической картины будет зависеть от первопричинного фактора. Если чувство неполного опорожнения кишечника является следствием только психосоматического фактора, то симптомы, как и лечение, отсутствуют. В таком случае может понадобиться консультация психотерапевта, коррекция образа жизни, возможно, питания.
Курс терапевтических мероприятий будет зависеть от первопричинного фактора. В данном случае может потребоваться не только консервативная терапия, но и операция с последующим восстановлением.
Этиология
Неполное опорожнение прямой кишки может быть следствием некоторых патологических процессов, а также и внешних факторов воздействия.
Патологические причины неполного опорожнения кишечника могут быть следующими:
- синдром раздраженной кишки;
- образование каловых камней;
- образование полипов в толстой кишке;
- доброкачественные или злокачественные образования в прямой кишке;
- геморрой и другие проктологические заболевания;
- гормональный дисбаланс;
- дисбактериоз;
- хронические гастроэнтерологические заболевания, которые приводят к запору.
Кроме того, синдром неполного опорожнения кишечника может быть обусловлен такими внешними этиологическими факторами, как:
- малоподвижный образ жизни;
- ожирение;
- неправильное питание – в рационе отсутствует жидкая пища, человек злоупотребляет фастфудом, мучными изделиями;
- стрессы, постоянное нервное напряжение.
Также в данном случае не следует исключать генетическую предрасположенность к таким патологическим процессам и психосоматический фактор.
Важно понимать, что если подобный синдром имеет место часто, то обязательно следует обращаться к врачу, поскольку в большинстве случаев – это признак развития патологического процесса в ЖКТ.
Симптоматика
Характер клинической картины, который сопровождает данный синдром, будет зависеть от того, что именно стало причиной его проявления.
Непосредственно сам синдром характеризуется следующим образом:
- до и после дефекации может присутствовать дискомфорт, боль, зуд и жжение;
- задержка стула – опорожнение кишечника может отсутствовать несколько суток, тогда можно говорить о хронической форме запора;
- выход каловых масс затруднителен, осуществляется только при натуживании.

Общие симптомы, если причиной проявления синдрома является гастроэнтерологическое заболевание, следующие:
- тошнота и рвота;
- ощущение переполненности желудка даже при минимальном количестве употребляемой пищи;
- изжога, отрыжка с неприятным запахом;
- неприятный привкус во рту;
- боли в желудке;
- повышенный метеоризм;
- слабость, нарастающее недомогание;
- субфебрильная температура тела в некоторых случаях, например, при инфекционном или воспалительном заболевании, остром пищевом отравлении;
- ухудшение аппетита, снижение веса;
- язык может быть обложен белым налетом.
Если нарушение опорожнения кишечника обусловлено проктологическим заболеванием, то клиническая картина может включать в себя следующие признаки:
- боль во время дефекации;
- каловые массы могут иметь примеси крови и слизи;
- боль в области заднего прохода может появляться даже в состоянии покоя;
- местное повышение температуры;
- зуд и жжение в области заднего прохода.
Наличие подобной клинической картины требует обязательной консультации у врача-гастроэнтеролога или проктолога. Заниматься самолечением настоятельно не рекомендуется, поскольку это может привести к крайне негативным осложнениям.
Диагностика
Диагностическая программа начинается с физикального осмотра специалиста.
Врач проводит следующие мероприятия:
- обследует живот при помощи пальпации – при наличии проктологических симптомов также имеет место пальпаторное исследование заднего прохода;
- выясняет личный и семейный анамнез пациента;
- собирает полную клиническую картину;
- изучает историю болезни пациента.
Кроме того, проводят лабораторные и инструментальные диагностические мероприятия:
- общий и развернутый биохимический анализ крови;
- общий анализ мочи и кала;
- анализ кала на скрытую кровь;
- ирригоскопия;
- эндоскопические исследования ЖКТ;
- УЗИ органов брюшной полости.

В целом диагностическая программа в данном случае определяется в индивидуальном порядке, поскольку все будет зависеть от текущей клинической картины и данных, которые врач собрал в ходе первичного осмотра.
Лечение
При психосоматическом этиологическом факторе развития такого нарушения специфического лечения не требуется: достаточно нормализовать свой образ жизни и исключить те факторы, которые приводят к подобному состоянию.
В целом тактика терапии будет направлена на устранение первопричинного фактора.
Общая картина терапевтических мероприятий может основываться на следующем:
- нормализация режима питания и рациона;
- прием медикаментов;
- ЛФК.
Фармакологическая часть лечения основывается на следующих препаратах:
- слабительные щадящего действия;
- спазмолитики;
- улучшающие моторику желудка;
- седативные;
- сорбенты.
Прием любого препарата должен осуществляется только по рекомендации врача и по прописанной им схеме. В противном случае возможно развитие серьезных осложнений.
Если лечение будет начато своевременно и правильно, то осложнений можно избежать, а прогноз будет положительным.
В качестве профилактики необходимо выполнять следующие рекомендации:
- правильно питаться;
- вести активный образ жизни;
- своевременно лечить все заболевания;
- исключить стрессы и нервные переживания.
Не следует заниматься самолечением, а при плохом самочувствии нужно обращаться к врачу.
Синдром неполного опорожнения кишечника — чувство неудовлетворения дефекацией, когда человек даже после посещения туалета ощущает переполнение прямой кишки. Отклонения в функционировании толстого кишечника напрямую сказываются на общем самочувствии, а также на работе других органов. Нормальной частотой опорожнения кишечника принято считать один раз за 1-2 дня. Более редкий стул расценивается как запор, а более частый – диарея (понос). 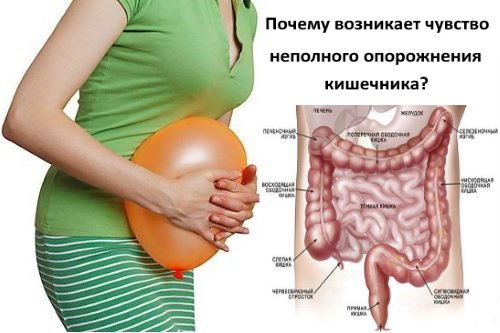
Причины
Существует достаточно много факторов, приводящих к описанному симптому, но наиболее частыми из них являются следующие:
- Синдром раздражённого кишечника (СРК). Это функциональное заболевание, характеризующееся отсутствием какой-либо органической патологии и проявляющееся различными пищеварительными расстройствами (понос или запор, вздутие, хронические боли в животе без чёткой локализации, тошнота, частые ложные позывы в туалет).
- Внутренний геморрой. Заболевание проявляется расширением вен внутренних геморроидальных узлов терминального отдела прямой кишки, переполнением их кровью, нарушением микроциркуляции и увеличением.
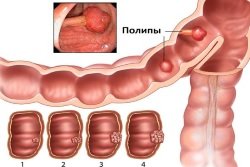 Новообразования кишечника. Чаще чувство неполного опорожнения кишечника вызывается наличием раковой опухоли прямой или сигмовидной кишки, а также множественными полипами. Большое образование создаёт препятствие для прохождения каловых масс с последующим развитием обтурационной непроходимости.
Новообразования кишечника. Чаще чувство неполного опорожнения кишечника вызывается наличием раковой опухоли прямой или сигмовидной кишки, а также множественными полипами. Большое образование создаёт препятствие для прохождения каловых масс с последующим развитием обтурационной непроходимости.- Синдром инертной кишки. Возникает на фоне воспалительных заболеваний кишечника, при сахарном диабете, порфирии, болезни Паркинсона. Формируется прогрессирующий колостаз, при котором продукты обмена не выходят из кишечника даже при использовании слабительных препаратов.
- Воспалительные заболевания (инфекционные или аутоиммунные колиты, сигмоидиты, проктиты). Бактериальное, вирусное или другое поражение слизистой оболочки кишечника приводит к её раздражению и усилению перистальтики, что проявляется ощущением переполнения и дискомфортом.
- Особенности анатомического строения кишки. Долихосигма, сужения, спайки после операции, перекрут, врождённые дефекты – вот неполный список патологий, характеризующийся переполнением кишечника вследствие затруднения эвакуации его содержимого.
- Нарушение нервно-гуморальной регуляции кишечной стенки (неврологические заболевания, особенности психотипа личности, травмы позвоночника, эндокринные патологии).
Клиническая картина
Помимо ощущения неполного опорожнения кишечника отмечаются и другие симптомы. Их количество, характер, особенности проявления будут зависеть от основной патологии. Наиболее распространены следующие жалобы:
 боли в животе, чаще в левой паховой области;
боли в животе, чаще в левой паховой области;- метеоризм (повышенное газообразование);
- запоры (реже диарея);
- болезненность и дискомфорт во время дефекации;
- чувство постоянного переполнения кишечника;
- тошнота, урчание в животе, снижение аппетита;
- нарушение сна, внимания, беспокойство, раздражительность;
- кровянистые выделения из ануса во время или после дефекации (рак, полипы, геморрой);
- при длительном протекании заболевания присоединяются симптомы общей интоксикации (слабость, постоянная усталость и т. п.).
Диагностика
Врач в первую очередь выясняет продолжительность заболевания, связь с приёмом пищи, наличие сопутствующей патологии, перенесённые операции на брюшной полости, частоту стула, его характер. Все обследования можно разделить на лабораторные и инструментальные, а также обязательные и дополнительные.
Обязательные исследования
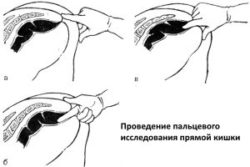
- Пальцевое исследование прямой кишки для уточнения поверхностного поражения слизистой.
- Общий анализ крови, мочи, биохимия крови, копрограмма, анализ кала на скрытую кровь, посев при подозрении на инфекцию. Эти методы позволяют обнаружить воспаление, дисбактериоз, кишечное кровотечение, особенности переваривания пищи, работу органов внутренней секреции.
- УЗИ органов брюшной полости.
Дополнительные исследования
- Обзорная рентгенография брюшной полости. Проводится в случае подозрения на кишечную непроходимость, врождённую анатомическую патологию кишечника.
- Колоноскопия, ректороманоскопия – методы визуального осмотра слизистой толстого кишечника с помощью специальной аппаратуры. Данные обследования могут выявить новообразования в просвете кишки, источник кровотечения, спайки, воспаление и другую патологию. Можно взять биопсию и получить материал для гистологического исследования.
- Ирригография — рентгеноконтрастное исследование кишечника. Позволяет оценить его проходимость, выявить опухоли, язвы.
- МРТ, КТ, консультация узких специалистов могут понадобиться после получения результатов обязательных обследований.
Лечение
Проводится лечение основного заболевания, которое привело к появлению синдрома неполного опорожнения кишечника.
Диета
 Основа любой терапии заболеваний органов пищеварения – это правильное питание. Для улучшения моторики кишечника и профилактики запора необходимо употреблять достаточное количество чистой воды в сутки (2,5-3 литра). Также в рацион включают продукты, богатые клетчаткой: злаки, овощи, зелень, фрукты, отруби, сухофрукты. Все они улучшают моторную и эвакуаторную функцию кишечника и способствуют полному опорожнению прямой и сигмовидной кишки.
Основа любой терапии заболеваний органов пищеварения – это правильное питание. Для улучшения моторики кишечника и профилактики запора необходимо употреблять достаточное количество чистой воды в сутки (2,5-3 литра). Также в рацион включают продукты, богатые клетчаткой: злаки, овощи, зелень, фрукты, отруби, сухофрукты. Все они улучшают моторную и эвакуаторную функцию кишечника и способствуют полному опорожнению прямой и сигмовидной кишки.
Важно ограничить употребление жирной, острой, мучной пищи, газированных напитков. Приём пищи должен быть не реже 3 раз в день.
Образ жизни
При склонности к запорам нужно изменить привычное поведение: регулярно заниматься спортом, плавать, побольше ходить пешком, наладить режим посещения туалета в одно и то же время ежедневно (лучше после завтрака). По возможности отказаться от вредных привычек (курение, алкоголь).
Кишечник – это стрессозависимый орган! Эмоциональные потрясения, перепады настроения, психическая неуравновешенность напрямую сказываются на моторной функции кишки!
Медикаментозное лечение
В зависимости от симптомов могут быть назначены следующие препараты:
 Спазмолитики для уменьшения абдоминальных болей (Но-шпа, Папаверин, Дюспаталин, Бускопан) курсом до 2-3 недель.
Спазмолитики для уменьшения абдоминальных болей (Но-шпа, Папаверин, Дюспаталин, Бускопан) курсом до 2-3 недель.- Слабительные средства для приёма внутрь или в микроклизмах (Микролакс, Дюфалак, Нормазе).
- Прокинетики для улучшения сократительной способности кишечника (Мотилиум, Церукал).
- Пробиотики для нормализации микробиоценоза (Хилак форте, Бифиформ, Линекс).
- Пеногасители и сорбенты для устранения метеоризма (Эспумизан, Смекта, Полисорб).
- Седативные препараты (Персен, Новопассит, мелисса, валериана).
Физиотерапия
Неплохой эффект даёт:
- электростимуляция кишечника;
- массаж брюшной стенки;
- жемчужные ванны;
- гидромассаж.
Хирургическое лечение
Показано в случае:
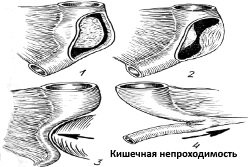 кишечной непроходимости;
кишечной непроходимости;- раковой опухоли;
- полипов;
- спаек;
- врождённых дефектов;
- геморроя.
Иногда хирургическая коррекция даёт шансы на полное излечение.
